Фарматека №6 (279) / 2014
Современные возможности профилактики инсультов у больных фибрилляцией предсердий
ФГБУ «Учебно-научный медицинский центр» Управления делами Президента РФ, Москва
В статье обсуждаются современные подходы к профилактике мозговых инсультов у пациентов с фибрилляцией предсердий. Приведены результаты исследования ROCKETAF, иллюстрирующие преимущества нового орального антикоагулянта ривароксабана (Ксарелто) перед варфарином. На конкретном примере разбираются вопросы оценки риска развития тромбоэмболических осложнений и кровотечений при выборе антитромботической терапии с целью профилактики ишемических нарушений мозгового кровообращения. Подчеркивается важность приверженности больных лечению при назначении оральных антикоагулянтов как фактора, во многом определяющего эффективность и безопасность терапии.
Как известно, на протяжении ряда лет Россия остается одним из лидеров в мире по частоте развития и смертности от инсультов [1, 2]. Ежегодно в России происходит 450 тыс. случаев инсультов, из которых 80 % ишемические, 20 % геморрагические. Среди ишемических инсультов преобладают инсульты атеротромботические, в основе развития которых лежит поражение внутренней сонной артерии, когда разрушается покрышка атеросклеротической бляшки, формируется тромб, фрагменты которого могут заноситься в среднюю мозговую артерию и ее ветви, приводя к инсульту.
На втором месте по частоте находятся кардиоэмболические инсульты (у больных мерцательной аритмией тромбы образуются в ушке левого предсердия и могут заноситься в сонную артерию и в артерии верхних конечностей, артерии почек, селезенки и пр.).
Кардиоэмболические инсульты, как правило, являются обширными, инвалидизирующими, с высокой летальностью. При неклапанной фибрилляции предсердий (ФП) риск ишемического инсульта увеличен в 5–6, при ФП у больных с клапанными пороками – в 17,6 раза по сравнению с больными без ФП [3]. Причем риск развития ишемического инсульта одинаков для больных с постоянной и пароксизмальной формами ФП, не зависит от частоты пароксизмов и их продолжительности, тем более что у ряда больных «сбои» ритма протекают бессимптомно. Очевидно, что для больных ФП чрезвычайно важна адекватная антитромботическая терапия, необходимость которой напрямую зависит от риска развития инсульта. Ожидается, что в связи с постарением населения в ближайшие 20–30 лет число больных ФП увеличится в 2,0–2,5 раза [4], а это означает, что увеличится число больных с высоким риском развития ишемического инсульта, нуждающихся в антитромботической терапии.
В последних рекомендациях по ФП Американской коллегии кардиологов и Ассоциации сердца (АСС/АНА), 2010; Европейского общества кардиологов (ESC) 2012, Американской коллегии торакальных врачей (ACCP), 2012, а также Всероссийского научного общества кардиологов (ВНОК) и Всероссийского научного общества аритмологов (ВНОА, 2012) антитромботической профилактике инсульта и системных эмболий уделяется не меньшее внимание, чем стратегиям и методам терапии нарушения ритма [5, 6].
Для оценки степени риска инсульта предложена шкала CHA2DS2–VASc, включающая набор факторов риска (рис. 1), причем таким факторам, как возраст ≥ 75 лет и инсульт/транзиторная ишемическая атака, присвоено по 2 балла, остальным – по 1. Женский пол независимо увеличивает риск инсульта, кроме случаев четкого соответствия критерию «возраст менее 65 лет и изолированная ФП», когда женский пол независимо не увеличивает риск инсульта.
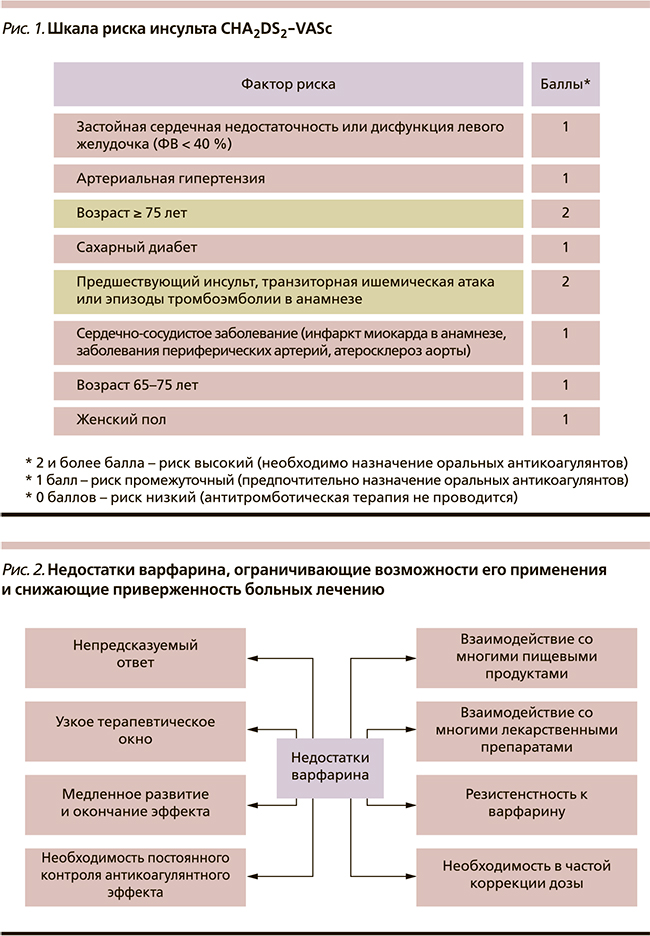
Риск инсульта и системных эмболий, требующий медикаментозной профилактики, зависит от суммы баллов по шкале CHA2DS2–VASc:
- 2 и более баллов – риск высокий, показаны оральные антикоагулянты;
- 1 балл – риск промежуточный, показаны оральные антикоагулянты;
- 0 баллов – риск низкий (антитромботическая терапия не проводится).
Долгие годы с целью предотвращения тромбоэмболических событий к кардиологическим больным с успехом применялся непрямой антикоагулянт варфарин – антагонист витамина К [7]. Однако варфарин, несмотря на доказанную эффективность, весьма непрост для назначения в клинической практике (рис. 2); к числу его главных недостатков относятся сложность подбора дозы, многочисленные лекарственные взаимодействия, необходимость контроля международного нормализованного отношения (МНО), трудность удержания МНО в рекомендованном интервале 2–3 [8, 9]. В результате варфарин назначается далеко не всем нуждающимся в этом больным. Опасения врачей и нередкий отказ от их применения объяснимы в связи с узким терапевтическим окном варфарина: при МНО ниже 2 отмечается недостаточная его эффективность в виде сохраняющегося риска развития кардиоэмболического инсульта и системных эмболий, в то время как при МНО > 3 повышается риск геморрагических осложнений. По предварительным данным Глобального регистра антикоагулянтов (Global Anticoagulant Registry in the FIELD, GARFIELD), предназначенного для оценки качества профилактики кардиоэмболических осложнений в реальной клинической практике у более чем 50 тыс. больных с неклапанной ФП из 50 стран мира, по шкале CHA2DS2–VASc набираю...












