Урология №3 (supplement) / 2016
Существуют ли альтернативные методы антибактериальной терапии и профилактики неосложненных инфекций мочевыводящих путей?
Мюнхенский технический университет, Мюнхен, Германия; Республиканский Специализированный Центр Урологии, Ташкент, Узбекистан
Одним из самых частых проявлений бактериальной инфекции у женщин является острый неосложненный цистит. Клинически проявляющуюся инфекцию мочевыводящих путей необходимо дифференцировать с бессимптомной бактериурией, которую считают не инфекцией, а бактериальной колонизацией, не требующей лечения. В соответствии с европейскими стандартами оказания медицинской помощи в качестве антибактериальной терапии необходимо назначать «старые» пероральные антибактериальные препараты (фосфомицина трометамол, нитрофурантоин, пивмециллинам), в отношении которых сохраняется чувствительность E. coli на уровне около 90%. Согласно новым концепциям, лечение должно быть направлено не только на элиминацию возбудителя, но и на подавление воспалительной (гипер)реакции инфицированного организма. Для определения значимости этих терапевтических подходов по сравнению со стандартной антибактериальной терапией необходимо дождаться результатов продолжающихся и запланированных испытаний III фазы. С целью диагностики и оценки исходов лечения острого цистита была разработана и валидизирована на русском и узбекском языках шкала оценки симптомов острого цистита (ACSS). Высокая надежность, достоверность и прогностическая значимость результатов обследования, полученных с помощью данной шкалы, дают основание использовать ее не только в повседневной практике, но и в клинических исследованиях для диагностики острого неосложненного цистита у женщин.
Введение. В связи с тем что инфекции мочевыводящих путей (ИМВП) являются одной из наиболее частых инфекций не только в амбулаторной практике, но и у стационарных больных, применение антибактериальных препаратов при этом типе инфекции во всем мире принимает угрожающие масштабы.
С учетом возросшей антибактериальной резистентности во всем мире, особенно в отношении уропатогенов, тщательному изучению подлежит проблема рационального использования антибиотиков и любых значимых альтернативных методов лечения, позволяющих снижать частоту использования антибактериальных препаратов.
При ИМВП можно рассматривать четыре возможных клинических варианта назначения лечения:
- Отсутствие лечения бессимптомной бактериурии (ББУ).
- Неантибактериальная профилактика рецидивов ИМВП.
- Использование «старых» антибактериальных препаратов, сохранивших свою активность, при лечении неосложненных ИМВП.
- Альтернативные методы лечения неосложненных ИМВП.
Бессимптомная бактериурия
В исследованиях по количественной оценке посевов мочи, полученных от массы пациентов, установлено пороговое значение значимой (истинной) бактериурии, которое составило ≥105 КОЕ/мл [1].
В связи с тем что ББУ часто обнаруживают в популяции, предрасположенной к развитию пиелонефрита (лица, страдающие сахарным диабетом; беременные; лица с обструктивной нефропатией; лица, перенесшие вмешательства на мочевыводящих путях), было высказано предположение о наличии четкой взаимосвязи между бактериурией и пиелонефритом.
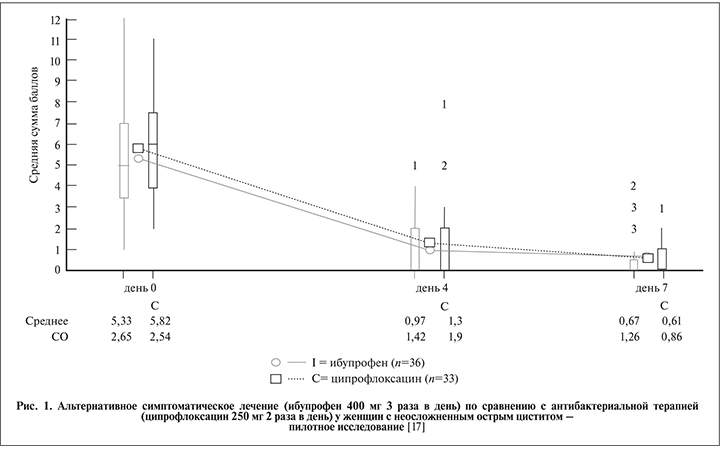
За последние годы в понимании ББУ произошел полный сдвиг парадигмы [2]. Тем не менее в качественно проведенных рандомизированных клинических исследованиях с участием взрослых женщин, школьниц, лиц, длительно пребывающих в стационарах, пациентов с повреждением спинного мозга, и женщин, страдающих сахарным диабетом, были получены подтверждения того, что лечение бактериурии у пациентов без клинических симптомов инфекции мочевыводящих путей не дает никаких преимуществ для пациента [3, 4]. В связи с этим от термина «бессимптомная инфекция мочевыводящих путей» отказались и приняли термин ББУ. Диагноз ББУ устанавливают независимо от наличия пиурии, которую часто обнаруживают у пациентов с ББУ [3]. В настоящее время ББУ рассматривают как стабильную бактериальную колонизацию мочевыводящих путей, аналогичную комменсализму на других слизистых оболочках [5].
У пациентов без клинических симптомов инфекции мочевыводящих путей с колонизацией нижних мочевыводящих путей бактериальными штаммами уропатогенов можно предотвращать суперинфекцию другими штаммами даже без проведения лечения [6]. Этот феномен так называемой бактериальной интерференции обусловлен тем, что в организме происходит взаимодействие бактериальных сред обитания микробов, заключающееся в конкурентной борьбе за питательные вещества и образование токсичных молекул. Таким образом, устанавливается микробный баланс на колонизированных поверхностях, таких как кожа и слизистые оболочки различных «физиологических отверстий». Этот так называемый человеческий микробиом считают мощным механизмом защиты от суперинфицирующих патогенных бактерий [6].

Cai и соавт. [7] опубликовали результаты проспективного рандомизированного клинического исследования роли ББУ у молодых женщин с рецидивирующими ИМВП. В нем приняли участие сексуально активные женщины в возрасте от 18 до 40 лет с рецидивирующими ИМВП и ББУ после антибактериальной терапии, но без известных (осложняющих) факторов риска развития рецидива ИМВП [12]. Авторы изучали, эффективно ли периодическое антибактериальное лечение обнаруженной ББУ у таких пациенток, или неэффективно, или даже негативно сказывается на частоте рецидивов ИМВП. Были получены убедительные данные, согласно которым антибактериальное лечение ББУ у молодых женщин с рецидивом ИМВП не только не целесообразно, но и оказывает вредное воздействие. В группе без лечения у 76% участниц симптомы отсутствовали в течение года, в то время как в группе лечения таких женщин было только 17%. Хотелось бы надеяться, что результаты этого исследования быстро станут известны всем врачам, которые сталкиваются с подобными пациентками, и тактика их ведения изменится: уменьшится количество исследований, посвященных скринингу ББУ и назначению антибактериальной терапии; снизятся не только затраты на лечение, но и давление в отношении выбора антибактериальных препаратов в обществе (и следовательно, формирование антибиотикорезистентности).
Тем не менее назначение антибактериального...












