Клиническая Нефрология №4 / 2017
Тромботическая микроангиопатия у пациента с генетической формой тромбофилии как фактор риска прогрессирования IgA-нефропатии
1 ФГАОУ ВО «Первый Московский государственный медицинский университет им. И.М. Сеченова» МЗ РФ; Москва, Россия
2 Клиника нефрологии, внутренних и профессиональных болезней им. Е.М. Тареева УКБ № 3
3 ГБОУ ВПО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» МЗ РФ, кафедра внутренних, профессиональных болезней и пульмонологии; Москва, Россия
4 ГБУЗ «Городская клиническая больница № 52» ДЗМ г. Москвы; Москва, Россия
В статье представлено клиническое наблюдение, иллюстрирующее возможность тяжелого течения IgA-нефропатии при сочетании ее с тромботической микроангиопатией (ТМА). Обсуждаются причины развития ТМА. Особенностью данного клинического наблюдения также является злокачественная артериальная гипертония (ЗАГ). В статье обсуждаются возможные механизмы такого необычного течения IgA-нефропатии, как правило, являющегося доброкачественным заболеванием.
Введение
IgA-нефропатия (ИГАН) – иммунокомплексный гломерулонефрит, характеризующийся преимущественным отложением в мезангии иммуноглобулина А (IgA) и мезангиальной пролиферацией [1]. ИГАН представляет собой самый распространенный вариант первичного гломерулонефрита в мире: заболеваемость им составляет 2,5 случая на 100 тыс. взрослых в год [2]. В своем классическом варианте ИГАН рассматривается как доброкачественное заболевание, редко приводящее к нарушению функции почек: с момента верификации морфологического диагноза 10- и 20-летняя почечная выживаемость составляет 95,8 и 86,1% соответственно [3]. Однако в клинической практике все чаще встречается прогрессирующее течение ИГАН, проявляющееся быстрым развитием тяжелой артериальной гипертензии и ранним нарушением функции почек; причины точно не установлены. При морфологическом исследовании почек в подобных случаях чаще всего наблюдается сочетание ИГАН и вторичного фокальносегментарного гломерулосклероза (ФСГС), а также выявляются выраженные сосудистые изменения вплоть до признаков классической тромботической микроангиопатии (ТМА).
Демонстрируем собственное клиническое наблюдение сочетания ИГАН с ТМА.
Пациент Т. 33 лет.
Анамнез жизни: курильщик, стаж курения – 20 лет, индекс курения – 19 пачка/лет. В возрасте 6 месяцев перенес флегмону правой голени. В 13 лет оперирован по поводу остеомиелита малоберцовой кости. Наследственный анамнез по сердечно-сосудистым катастрофам не отягощен.
 Анамнез morbi: с 30 лет периодически беспокоили головные боли, тянущие боли в поясничной области, по поводу чего не обследовался, артериальное давление не измерял. Однако в связи с длительным существованием жалоб в начале 2006 г. (31 год) обратился к врачу. При обследовании выявлены изменения в анализе мочи (ПУ – 1,7 г/л, ЭУ – 20–25 в п/зр) и повышение уровня сывороточного креатинина (Скр – 1,5 мг/дл). Тем не менее и в тот момент АД измерено не было. В специализированном нефрологическом отделении не наблюдался, за лечением обратился к гомеопату.
Анамнез morbi: с 30 лет периодически беспокоили головные боли, тянущие боли в поясничной области, по поводу чего не обследовался, артериальное давление не измерял. Однако в связи с длительным существованием жалоб в начале 2006 г. (31 год) обратился к врачу. При обследовании выявлены изменения в анализе мочи (ПУ – 1,7 г/л, ЭУ – 20–25 в п/зр) и повышение уровня сывороточного креатинина (Скр – 1,5 мг/дл). Тем не менее и в тот момент АД измерено не было. В специализированном нефрологическом отделении не наблюдался, за лечением обратился к гомеопату.
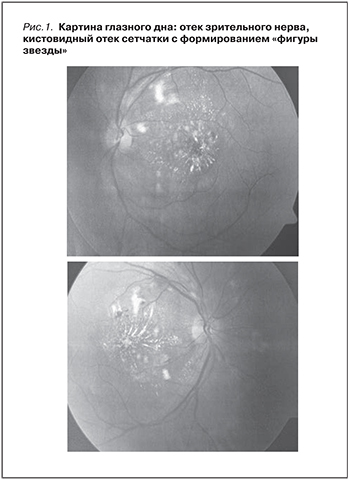
В декабре 2007 г. при усилении головных болей отметил внезапное ухудшение зрения (помутнение, диплопия, фотопсии). Обратился в клинику глазных болезней, где при первом измерении артериального давления зафиксированы цифры 240/180 мм рт.ст. с характерной картиной глазного дна (отек диска зрительного нерва, кистовидный отек сетчатки с формированием «фигуры звезды») (рис. 1). Диагностирована злокачественная артериальная гипертензия (ЗАГ), при обследовании по поводу которой выявлены анемия (Hb – 117 г/л) с нормальным числом тромбоцитов, увеличение СОЭ (50 мм/ч), выраженный мочевой синдром (ПУ 2,3 г/л, ЭУ 4–5 в п/зр) и повышение сывороточного креатинина до 4,0 мг/дл с быстрым нарастанием до 5,2 мг/дл. По данным проведенного на тот момент УЗИ и МСКТ, размеры почек были в пределах нормы, толщина паренхимы – 20–17 мм. В результате проводимой антигипертензивной (атенолол, нифедипин), диуретической терапии (фуросемид) удалось стабилизировать АД на уровне 140/80 мм рт.ст., что в сочетании с местной терапией дексаметазоном привело к восстановлению зрения и улучшению состояния глазного дна.
Однако причина развития у молодого пациента столь тяжелой АГ с поражением почек оставалась неясной. Для уточнения диагноза и определения дальнейшей тактики лечения был госпитализирован в клинику им. Е.М. Тареева в апреле 2008 г.
При поступлении: состояние средней тяжести, жалобы на тошноту, кожный зуд, сонливость, общую слабость, снижение аппетита. Рост – 180 см, вес – 85 кг, при аускультации легких дыхание везикулярное, хрипов нет, ЧД – 16 уд./мин, Тоны сердца ритмичные, пульс 72 – уд/мин, АД – 150/100 мм рт.ст. Живот мягкий безболезненный. Периферических отеков нет. Печень и почки не пальпируются. Симптом поколачивания отрицательный с обеих сторон.
При обследовании сохранялись выраженный мочевой синдром (СПУ – 1,7 г/сут), гематурия (ЭУ – густо в п/зр), стабильно сниженная функция почек (Скр – 5,4 мг/дл, по данным пробы Реберга, СКФ – 23 мл/мин), анемия с продолжающимся снижением уровня гемоглобина до 112 г/л при нормальном числе тромбоцитов. При обследовании маркеры вирусных гепатитов В и С, ВИЧ и сифилиса отрицательные. Данные за наличие системных заболеваний отсутствовали (АНФ – отр....












