Акушерство и Гинекология №11 / 2020
Трубное бесплодие: медико-социальные и психологические аспекты проблемы
1) ФГАОУ ВО «Первый МГМУ имени И.М. Сеченова» (Сеченовский Университет) Минздрава России, Москва, Россия;
2) ФГБОУ ВО «МГУ имени М.В. Ломоносова», факультет фундаментальной медицины, Москва, Россия;
3) ГАУЗ «Энгельсский перинатальный центр», Энгельс, Россия;
4) ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России, Москва, Россия
Непроходимость маточных труб составляет 25–35% всех причин бесплодия, что позволяет отнести эту патологию к весьма распространенным среди гинекологических заболеваний. Современная медицинская литература изобилует работами, посвященными клинической картине трубного бесплодия, однако представленное нами исследование рассматривает эту соматическую патологию в тесной связи с психологическим состоянием пациенток. Впервые озвучиваются профилактические меры бесплодия, основанные на причинно-следственной связи между образом жизни женщины и развитием непроходимости маточных труб. На проведение данного анализа авторов мотивировал факт психологической нагрузки на организм женщин в связи с продолжительным лечением данной патологии и снижением качества жизни бесплодных пациенток, считающих деторождение главной социальной обязанностью. Данные нашего исследования призваны сформировать разносторонний взгляд на проблему непроходимости маточных труб как следствие искаженного мировоззрения у части современных женщин, положить начало выработке необходимых представлений о важности охраны здоровья репродуктивной системы задолго до планирования беременности, обозначить важность психоэмоционального статуса женщины в постановке диагноза психологического профиля.
Заключение. Отмеченные проблемы чрезвычайно важны для семейных пар, готовящихся к зачатию ребенка.
Женщина XXI в. – личность, имеющая большую занятость в условиях современного времени. Необходимо получить образование, сделать карьеру, успевая при этом выполнять работу по хозяйству. И порой качество собственного здоровья, а также подготовка к зачатию ребенка отходят на второй план. Когда же женщина решается на создание семьи, зачастую это оказывается невозможным. По данным Всемирной организации здравоохранения (ВОЗ), от бесплодия страдают 50–80 млн женщин во всем мире в силу анатомических, иммунологических, эндокринных или генетических факторов, причем 11,3% из них замужние, но только 35% бесплодных женщин обращаются за медицинской помощью [1]. Изученные нами исследования подтверждают тот факт, что бесплодие имеет большее психологическое воздействие на женщин, чем на мужчин [2]. Регулярные попытки оплодотворения порождают устойчивое чувство тревожности, уменьшают количество положительных эмоций и интерес к значимым ранее формам активности. Психологическое напряжение имеет тенденцию усиливаться во время лечения методом экстракорпорального оплодотворения (ЭКО). Стадийный характер процедуры считается стрессовым опытом, особенно когда пациентки испытывают повторные неудачи в зачатии [3]. Осознание неспособности иметь детей приводит к ощущению социальной неполноценности и, дополняясь истощающим хроническим стрессом в профессиональной и личностной сфере, сводит к минимуму возможность зачатия. По сравнению с мужчинами бесплодные женщины более подавлены, склонны к самоосуждению и негативной самокритике из-за культурных факторов и гендерных ролей, постоянно озабочены мыслями о неспособности иметь ребенка, испытывая из-за этого бессонницу и потерю аппетита [4]. Бесплодным людям приходится иметь дело с реальностью невыполнения личных, семейных и культурных ожиданий родительства, а также с самим медицинским лечением, которое может быть болезненным и навязчивым, особенно для женщин [5]. Поэтому важно уже в юношеском возрасте сформировать убеждения, которые помогут избежать заболеваний половой системы. Тем не менее если бесплодие развивается в случае патологии репродуктивных органов женщины, медицинские учреждения предоставляют разносторонние методы диагностики и лечения, большинство из которых нацелено на борьбу с наиболее вероятным и широко распространенным заболеванием – непроходимостью маточных труб.
Целью настоящего обзора является проведение анализа причин возникновения непроходимости маточных труб и влияния бесплодия на состояние пациентки, установление взаимосвязи образа жизни женщины и развития бесплодия, изменение мировоззрения женщины с целью последующего грамотного построения семьи и определения необходимых профилактических мер.
Были использованы материалы научной литературы, баз данных PubMed, Scopus, eLIBRARY, «Киберленинка», информация из общедоступных источников электронной сети (Google). Проведены анализ найденных данных и их систематизация. Отобранные статьи включали клинические случаи и обзоры, опубликованные в период с июня 2001 г. по январь 2020 г.
Использовались следующие поисковые запросы на русском языке: «непроходимость маточных труб», «трубное бесплодие» и «рекомендации»; на английском языке: “obstruction of the fallopian tubes”, “tubal infertility” и “guidelines”.
Непроходимость маточных труб: понятие, физиологические причины, эволюционный смысл
Непроходимость фаллопиевых труб в эволюционном плане – это продуманный и целенаправленный механизм самосохранения организма. Он предотвращает распространение инфекции в восходящем направлении в брюшную полость, то есть уменьшает риск развития поражения других систем организма. При этом вторая маточная труба, неинфицированная, сохраняет возможность принимать участие в оплодотворении [6, 7].
Выделяют проксимальную и дистальную окклюзии маточных труб. К проксимальной обструкции относят: фиброзную (воспалительного или спаечного генеза), узелковую (при перешеечном сальпингите) и псевдонепроходимость (при гиперплазии эндометрия, полипах в устье маточных труб, миоме тела матки) [8]. Все типы непроходимости связаны с нижеописанными причинами.
Спаечный процесс – основная причина непроходимости (рис. 1).
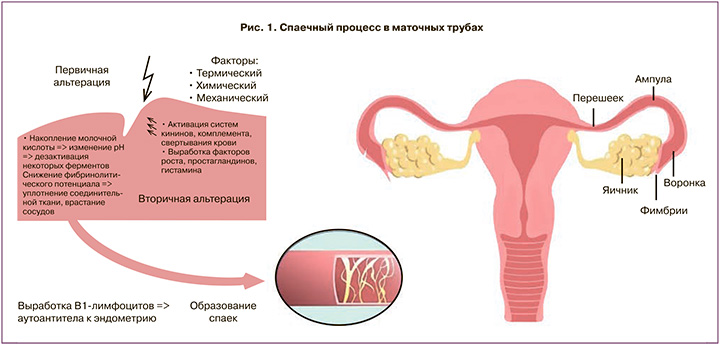
В связи с популярностью уже привычного в гинекологической практике лапароскопического оперативного доступа в клиническую практику внедрены органосохраняющие и пластические операции на органах малого таза: более 90% женщин восстановили трубную непроходимость реконструктивным путем [9].
Однако даже при технически точном выполнении малоинвазивного хирургического вмешательства может развиться спаечный процесс – появление соединительнотканного рубца. Наиболее частой причиной снижения фертильности являются возникающие в результате тазовой диссекции и манипуляций с органами малого таза анатомические изменения, такие как изменение угла влагалища, послеоперационные спайки и рубцевание, приводящие ...












