Терапевтический справочник. Путеводитель врачебных назначений №1 (4) / 2017
ВТОРИЧНАЯ ПРОФИЛАКТИКА ИШЕМИЧЕСКОГО ИНСУЛЬТА
Под вторичной профилактикой ишемического инсульта (ИИ) понимают комплекс мер, направленных на предупреждение развития этого заболевания у пациентов, уже перенесших ИИ и/или транзиторные ишемические атаки (ТИА). Система вторичной профилактики основана на стратегии высокого риска, которая определяется значимыми и корригируемыми факторами риска развития нарушений мозгового кровообращения и выбором терапевтических подходов в соответствии с данными доказательной медицины.
ЭПИДЕМИОЛОГИЯ
Ежегодно в России инсульт поражает около полумиллиона человек, причем в 80% случаев диагностируется ИИ. Согласно данным Федеральной службы государственной статистики РФ, цереброваскулярные заболевания занимают второе место в структуре общей смертности населения (23,4%).
У пациентов, перенесших ИИ или ТИА, риск повторных инсультов повышен почти в 10 раз и составляет около 25-30%. Угроза повторного инсульта наиболее высока в первые несколько недель после уже произошедшего ИИ, вероятность повторной ТИА – в течение первых трех дней. Общий риск повторных инсультов в первые 2 года после перенесенного ИИ составляет от 4 до 14%, в 15 раз превышая этот показатель в общей популяции того же возраста и пола.
Если взять в рассмотрение частоту повторных инсультов в течение 7 лет после случившегося ИИ, то, по данным «Регистра инсульта» Научного центра неврологии, они регистрируются у 32,1% больных, причем почти у половины из них в течение первого года.
Всего в России ежегодно регистрируют около 100 тыс. повторных инсультов.

ЭТИОЛОГИЯ И КЛАССИФИКАЦИЯ ИИ
К основным корригируемым факторам риска возникновения повторных ИИ относятся:
- артериальная гипертония (АГ);
- гиперхолестеринемия и дислипидемия;
- ИБС, фибрилляция предсердий (ФП), инфаркт миокарда (ИМ) и другие заболевания сердца;
- сахарный диабет (СД) 2 типа;
- курение;
- ожирение;
- недостаточная физическая активность;
- злоупотребление алкоголем.
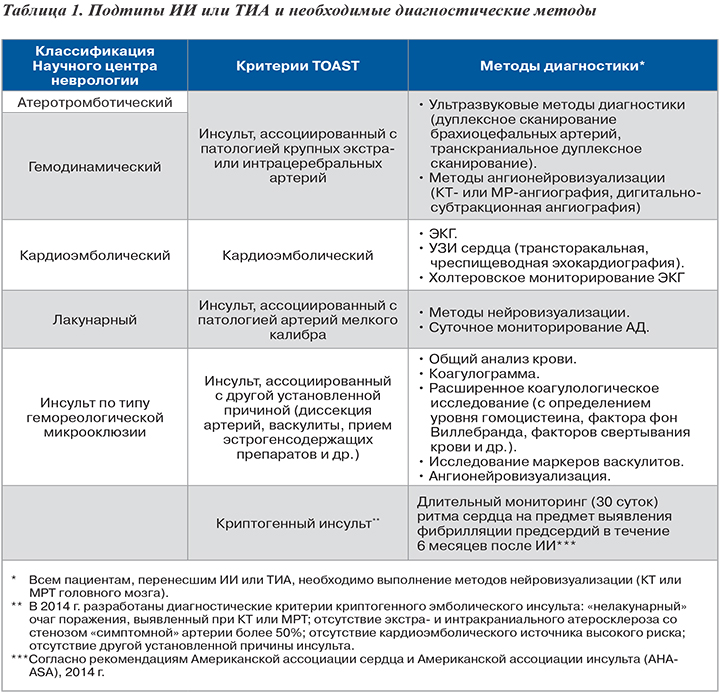
Для выработки стратегии вторичной профилактики ИИ крайне важно понимание механизмов развития ИИ или ТИА. Основополагающими работами НИИ неврологии РАМН (в настоящее время – ФГБУ Научный центр неврологии) была создана современная концепция гетерогенности ИИ, постулирующая многообразие причин и механизмов развития ишемических нарушений мозгового кровообращения (НМК). Так, в основе атеротромботического инсульта лежит атеросклероз экстраи/или интракраниальных артерий, приводящий при «дестабилизации» атеросклеротической бляшки либо к тромботической окклюзии сосуда, либо к артериоартериальной эмболии. Грубый стеноокклюзирующий процесс магистральных артерий головы может приводить и к т.н. гемодинамическому инсульту по механизму сосудисто-мозговой недостаточности при сопутствующих изменениях системной гемодинамики. Кардиоэмболический инсульт ассоциирован с тем или иным источником тромбообразования на клапанах или в полостях сердца с последующей тромбоэмболией. Лакунарные инфаркты преимущественно связаны с морфологическими нарушениями мелких интрацеребральных сосудов при АГ.

Вместе с тем, нередко ИИ ассоциированы с более чем одной установленной причиной их развития. Основные патогенетические подтипы ИИ, соотнесенные с международными критериями TOAST, а также перечень необходимых инструментально-лабораторных исследований для их подтверждения представлены в таблице 1.
ПРИНЦИПЫ ВТОРИЧНОЙ ПРОФИЛАКТИКИ ИШЕМИЧЕСКОГО ИНСУЛЬТА
Современная стратегия вторичной профилактики ИИ или ТИА предусматривает:
- модификацию образа жизни и коррекцию факторов риска ССЗ;
- антигипертензивную терапию;
- гиполипидемическую терапию;
- антитромботическую терапию;
- хирургическую профилактику (при наличии показаний).
В рамках этой статьи мы подробно остановимся на первых четырех направлениях. Отметим, что вторичная профилактика должна быть начата как можно раньше: сразу после диагностики ТИА и не позднее, чем через 48 ч после развития ИИ.
МОДИФИКАЦИЯ ОБРАЗА ЖИЗНИ И КОРРЕКЦИЯ ФАКТОРОВ РИСКА ССЗ
Модификация образа жизни, которая заключается, прежде всего, в немедикаментозной коррекции устраняемых факторов риска (курение, алкоголь, ожирение, метаболический синдром, гиподинамия), а также в лечении СД и апноэ во сне, служит основой первичной профилактики ИИ и ТИА. Несмотря на то, что непосредственная польза от каждого конкретного вмешательства (табл. 2) в отношении вторичной профилактики (за исключением отказа от курения и снижения потребления алкоголя) не имеет убедительных доказательств, изменение образа жизни может быть эффективным у пациентов, перенесших ИИ или ТИА, за счет влияния на другие факторы риска инсульта.
АНТИГИПЕРТЕНЗИВНАЯ ТЕРАПИЯ
АГ не только является одним из ведущих факторов риска развития первого ИИ, но и способствует повышению угрозы повторных НМК. К настоящему моменту обобщены результаты 7 крупнейших клинических исследований (КИ) по эффективному лечению АГ и одновременному снижению риска инсульта у 15 527 пациентов, включенных в наблюдение в период от 3 недель до 14 месяцев после перенесенного острого цереброваскулярного эпизода в течение от 2 до 5 лет. В этот метаанализ вошли следующие КИ: Dutch TIA trial (исследование












