Терапия №1 (19) / 2018
Внебольничная пневмония: эпидемиология, диагностика и антимикробная терапия
Главный военный клинический госпиталь им. Н.Н. Бурденко, Москва
Публикация посвящена актуальным вопросам эпидемиологии, диагностики и лечения внебольничной пневмонии. Представлены данные по этиологии заболевания, ключевые вопросы диагностики пневмонии и направления стартовой антимикробной терапии.
ЭПИДЕМИОЛОГИЯ ВНЕБОЛЬНИЧНОЙ ПНЕВМОНИИ
Внебольничная пневмония (ВП) до настоящего времени является «краеугольным камнем» практического здравоохранения вследствие высокой заболеваемости и смертности. Результаты эпидемиологических исследований свидетельствуют о том, что в общей популяции заболеваемость ВП составляет 1–12‰, а среди лиц старше 65 лет – 25–44‰ [1]. В США было проведено глобальное исследование, включившее данные о 388 406 госпитализированных пациентах с ВП в течение 2004–2005 гг. [2]. Распространенность ВП варьировалась от 0,33 на 1000 жителей у лиц молодого возраста до 35,8 на 1000 населения среди пожилых людей старше 90 лет. Распространенность ВП, требующей госпитализации, составила в среднем 2,75 и 2,96 на 1000 жителей в год в 2005 и 2006 гг. соответственно, а заболеваемость у лиц старше 60 лет достигала 7,65‰ у пациентов в возрасте старше 60 лет. Таким образом, в США ежегодно переносит ВП более 5 млн человек. В Германии общее число ежегодно регистрируемых случаев ВП оценивается в пределах от 400 тыс. до 600 тыс. пациентов в год, при этом необходимость в госпитализации составляет 30–50% [3]. Доступные данные по заболеваемости ВП в странах Евросоюза свидетельствуют о том, что ежегодно общее число взрослых больных ВП в 5 европейских странах (Великобритания, Франция, Италия, Германия, Испания) превышает 3 млн человек [1]. В России официальная статистика учитывает 400–500 тыс. больных ВП в год. Например, в 2015 г. уровень заболеваемости ВП в Российской Федерации составил 337,77 на 100 тыс. населения, а в 2016 г. – 418,18, у детей до 17 лет в 2015 г. – 600,08 на 100 тыс. населения, в 2016 г. – 688,81. В то же время результаты отдельных эпидемиологических исследований и расчетные данные позволяют предположить, что реальная заболеваемость ВП в России составляет 14–15‰, а общее число больных ежегодно превышает 1 500 000 человек. Кроме того, следует принимать во внимание высокую заболеваемость ВП у отдельных категорий, например военнослужащих по призыву. Так, по доступным данным, заболеваемость ВП у военнослужащих по призыву достигает 30–40‰ [5–6].
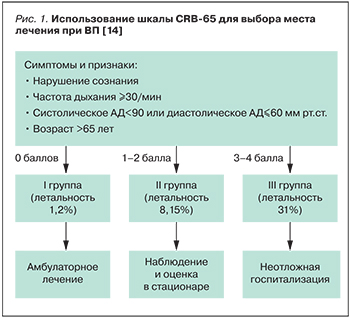 Важнейшей проблемой остается высокая летальность при пневмонии. До настоящего времени инфекции нижних дыхательных путей (пневмония, грипп) занимают 3-е место среди ведущих причин смерти от различных заболеваний, уступая лишь инфарктам и сосудистым катастрофам, забирая на себя более 3 млн летальных исходов по всему миру. В России из числа госпитализированных по поводу пневмонии пациентов в среднем умирают около 3–4% [1].
Важнейшей проблемой остается высокая летальность при пневмонии. До настоящего времени инфекции нижних дыхательных путей (пневмония, грипп) занимают 3-е место среди ведущих причин смерти от различных заболеваний, уступая лишь инфарктам и сосудистым катастрофам, забирая на себя более 3 млн летальных исходов по всему миру. В России из числа госпитализированных по поводу пневмонии пациентов в среднем умирают около 3–4% [1].
ЭТИОЛОГИЯ ВП
Основным возбудителем ВП до настоящего времени является Streptococcus pneumoniae (30–50% случаев заболевания). К более редким (3–5%) «типичным» возбудителям ВП (3–5%) относятся Haemophilus influenzae, Staphylococcus aureus и Klebsiella pneumoniae (реже другие энтеробактерии – Escherichia coli и др.) [7–9]. Для амбулаторной практики определенное значение имеют «атипичные» микроорганизмы (8–30% случаев нетяжелой ВП) – Chlamydophila pneumoniae, Mycoplasma pneumoniae. А при тяжелом течении ВП существует вероятность инфицирования Legionella pneumophila. В ряде случаев ВП может вызывать Pseudomonas aeruginosa (у больных муковисцидозом, бронхоэктатической болезнью, лиц с иммунодефицитами). Нередко (~50%) у взрослых пациентов, переносящих ВП, выявляют два и более возбудителей, чаще всего это сочетание пневмококка с микоплазменной или хламидийной инфекцией, что утяжеляет течение заболевания.
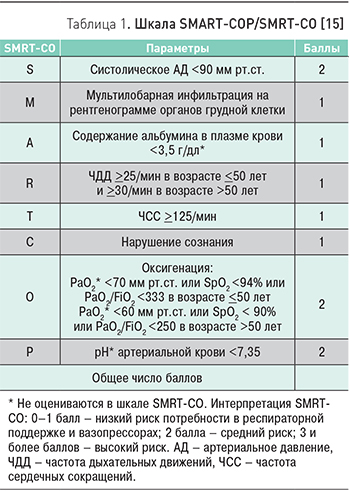 Пневмония может быть вызвана респираторными вирусами (вирусы гриппа типа А и B, парагриппа, аденовирусная инфекция, респираторно-синцитиальный вирус и др.). Частота выявления респираторных вирусов у пациентов с ВП носит сезонный характер и возрастает в холодное время года. Рост актуальности вирусной пневмонии в последние годы обусловлен появлением и распространением в популяции пандемического вируса гриппа A/H1N1pdm2009, способного вызывать первичное поражение легочной ткани с развитием острого респираторного дистресс-синдрома и быстро прогрессирующей острой дыхательной недостаточности (ОДН). Различают первичную вирусную пневмонию (развивается в результате непосредственного вирусного поражения легких, характеризуется быстро прогрессирующим течением с развитием выраженной ОДН) и вторичную бактериальную пневмонию (вирусно-бактериальная пневмония), которая может сочетаться с первичным вирусным поражением легких или быть самостоятельным поздним осложнением гриппа [10]. Наиболее частыми возбудителями вторичной бактериальной пневмонии у пациентов с гриппом являются S. pneumoniae и S. aureus [10–12].
Пневмония может быть вызвана респираторными вирусами (вирусы гриппа типа А и B, парагриппа, аденовирусная инфекция, респираторно-синцитиальный вирус и др.). Частота выявления респираторных вирусов у пациентов с ВП носит сезонный характер и возрастает в холодное время года. Рост актуальности вирусной пневмонии в последние годы обусловлен появлением и распространением в популяции пандемического вируса гриппа A/H1N1pdm2009, способного вызывать первичное поражение легочной ткани с развитием острого респираторного дистресс-синдрома и быстро прогрессирующей острой дыхательной недостаточности (ОДН). Различают первичную вирусную пневмонию (развивается в результате непосредственного вирусного поражения легких, характеризуется быстро прогрессирующим течением с развитием выраженной ОДН) и вторичную бактериальную пневмонию (вирусно-бактериальная пневмония), которая может сочетаться с первичным вирусным поражением легких или быть самостоятельным поздним осложнением гриппа [10]. Наиболее частыми возбудителями вторичной бактериальной пневмонии у пациентов с гриппом являются S. pneumoniae и S. aureus [10–12].
Этиологическая структура ВП может различаться в зависимости от возраста больных, тяжести заболевания, наличия сопутствующей патологии и предшествующей системной антибиотикотерапии. Так, ключевыми возбудителями нетяжелой ВП у пациентов без сопутствующих заболеваний и не принимавших в последние 3 мес антибактериальных препаратов чаще всего я...












