Акушерство и Гинекология №9 (приложение) / 2022
АЛГОРИТМЫ ПОДГОТОВКИ К ПРОГРАММАМ ВСПОМОГАТЕЛЬНЫХ РЕПРОДУКТИВНЫХ ТЕХНОЛОГИЙ У ПАЦИЕНТОК С САХАРНЫМ ДИАБЕТОМ 1 ТИПА
1) ФГБНУ «Научно-исследовательский институт акушерства, гинекологии и репродуктологии им. Д.О. Отта», Санкт-Петербург;
2) ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, Санкт-Петербург;
3) Многопрофильная клиника Сестрорецкая, Санкт-Петербург
Сахарный диабет (СД) – одно из самых распространенных хронических заболеваний у женщин фертильного возраста. В Российской Федерации на 01.01.2021 г., по данным национального регистра, численность пациентов с СД, находящихся на диспансерном учете, составила 4799 552 человек (3,23% населения РФ), из них 265,4 тыс. человек (5,5%) имеют СД 1 типа [1].
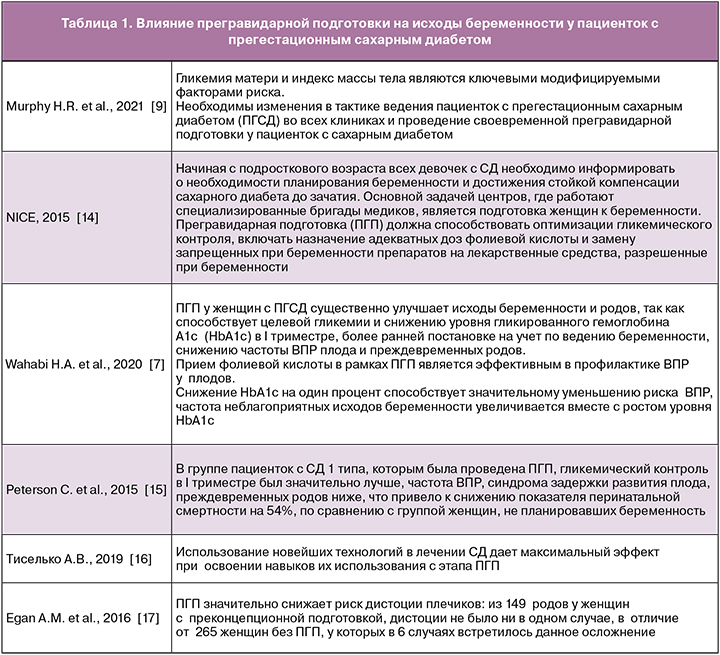
Доказано, что высокий уровень глюкозы в крови и гликированного гемоглобина (HbA1c) во время беременности повышают риски осложнений течения беременности и исхода родов как у матери, так и у ребенка, увеличивая частоту невынашивания беременности, преэклампсии, преждевременных родов, оперативного родоразрешения и диабетической фетопатии, в особенности врожденных пороков развития (ВПР) [2]. За последние два десятилетия отмечается негативная тенденция к увеличению индекса массы тела у пациентов с СД 1 типа. Это связано не только с неправильным питанием и ограничением физической активности вследствие боязни гипогликемических состояний, но и с хронической передозировкой инсулина. Распространенность избыточного веса и ожирения у пациентов с СД 1 типа репродуктивного возраста достигает 50–60% [3, 4]. Ожирение является независимым фактором ВПР плода, особенно пороков сердца. Частота дефектов межпредсердной и межжелудочковой перегородок, открытого артериального протока, транспозиции магистральных сосудов увеличивается параллельно индексу массы тела [5, 6]. Планирование беременности при СД 1 типа существенно улучшает исходы беременности и родов [7–11] и позволяет снизить риск не только ВПР, но и перинатальной смертности и неонатальной заболеваемости, а также является экономически оправданным [12, 13].
Наступление беременности нежелательно при:
- уровне HbA1c>7,0%;
- суточной протеинурии ≥3,0 г;
- уровне креатинина в сыворотке крови >120 мкмоль/л, расчетной скорости клубочковой фильтрации <60 мл/мин/1,73 м²;
- неконтролируемой артериальной гипертензии;
- пролиферативной ретинопатии и макулопатии до проведения лазерной коагуляции сосудов сетчатки;
- ишемической болезни сердца;
- тяжелой гастроэнтеропатии: гастропареза, диареи;
- наличии острых и обострении хронических инфекционно-воспалительных заболеваний [18].
Наиболее высокая эффективность лечения СД во время беременности отмечена в специализированных центрах, где женщины с различными типами диабета находятся под наблюдением врачей нескольких специальностей: эндокринолога, акушера-гинеколога, нефролога, офтальмолога и перинатолога. На базе отдела гинекологии и эндокринологии ФГБНУ «НИИ АГиР им. Д.О. Отта» с 1962 г. основан и функционирует специализированный центр по планированию и ведению беременности у пациенток с СД. Разработан эффективный алгоритм наблюдения пациенток с СД 1 типа. Амбулаторно женщины посещают эндокринолога и акушера-гинеколога на этапе планирования беременности с частотой 1 раз в месяц, до 30-й недели беременности – 1 раз в 2 недели, после 30-й недели еженедельно [19].
Среди факторов, которые способствуют благоприятному течению беременности у пациенток с СД 1 типа, можно выделить следующие:
- достижение нормогликемии с момента дебюта заболевания и на всем его протяжении, что позволяет минимизировать риски и выраженность сосудистых осложнений диабета и способствует сохранению репродуктивного здоровья;
- планирование беременности;
- введение более строгих критериев компенсации СД, приближенных к физиологическим;
- использование высокоочищеннных генно-инженерных инсулинов человека и аналогов инсулина, имеющих более физиологический фармакодинамический профиль;
- внедрение помповой инсулинотерапии, непрерывного мониторирования гликемии, флеш-мониторинга;
- тщательное дородовое наблюдение;
- оптимизация неонатального ухода.
Начиная с периода полового созревания необходимо информировать пациенток о рисках незапланированн...60>












