Терапия №3 (Алгоритмы) / 2025
АРТЕРИАЛЬНАЯ ГИПЕРТЕНЗИЯ
Базовая структура инфографики соответствует следующим источникам:
Клинические рекомендации. Артериальная гипертензия у взрослых. Российское кардиологическое общество. Рубрикатор клинических рекомендаций Минздрава России.
- ID: 62_3. Доступ: https://cr.minzdrav.gov.ru/view-cr/62_3
Адаптировано и переработано
Для цитирования: Артериальная гипертензия.
Терапия. 2025;11(3S):4–31. https://dx.doi.org/10.18565/therapy.2025.3suppl.4-31
Диагностика
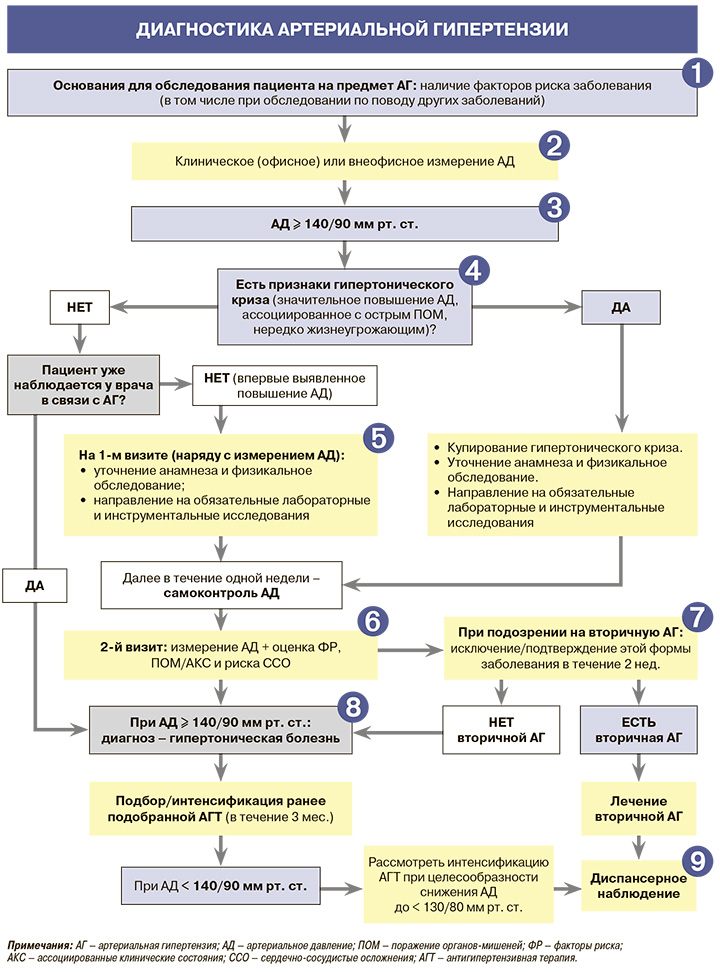
1.
• К предрасполагающим факторам развития артериальной гипертензии (АГ) относятся:
– возраст (чем больше, тем выше частота артериальной гипертензии и уровень АД, прежде всего систолического);
– избыточная масса тела и ожирение;
– наследственная предрасположенность;
– избыточное потребление натрия (> 5 г/сут.);
– злоупотребление алкоголем, курение;
– гиподинамия;
– нарушения метаболизма глюкозы и липидов;
– экологические факторы (например, загрязнение воздуха и регулярное воздействие шума).
• Следует иметь в виду, что в большинстве случаев АД повышается бессимптомно, и АГ выявляют лишь в ходе объективного исследования пациента. В тех случаях, когда жалобы все же есть, они неспецифичны (головная боль, головокружение, сердцебиение и т. д.).
2.
• Для определения степени и стабильности повышения уровня АД рекомендовано измерять его в медицинском учреждении у всех пациентов с повышением АД: уровень достоверности доказательств согласно рекомендациям Европейского общества кардиологов / Европейского общества артериальной гипертонии (ЕОК/ЕОАГ) – IВ; уровень убедительности рекомендаций согласно действующим российским клиническим рекомендациям (УУР) – А, уровень достоверности доказательств согласно действующим российским клиническим рекомендациям (УДД) – 2. Измерение АД вне медицинского учреждения (суточное и домашнее мониторирование АД, в том числе активный мониторинг давления с помощью дистанционных технологий при наличии такой возможности в медицинском учреждении) для постановки диагноза АГ или контроля эффективности антигипертензивной терапии (АГТ) рекомендуется в отдельных клинических ситуациях. Так, для суточного мониторирования АД (СМАД) специфическими показаниями служат оценка ночного АД и суточного индекса АД (например, при подозрении на ночную гипертензию, в том числе при синдроме ночного апноэ, хронической болезни почек, гипертензии эндокринной этиологии или автономной дисфункции), беременность, невозможность или нежелание пациента выполнять домашнее мониторирование АД (ДМАД) надежным методом или возникновение у него тревоги при самостоятельном измерении этого параметра (ЕОК/ЕОАГ – IА; УУР – А, УДД – 2). В свою очередь, ДМАД может быть предпочтительным методом при длительном наблюдении пациента, уже получающего АГТ, для улучшения приверженности лечению и контроля АД, а также при нежелании пациента проходить СМАД или выраженном дискомфорте во время этой процедуры (ЕОК/ЕОАГ – IА; УУР – А, УДД – 2). Кроме того, периодический мониторинг АД вне медицинского учреждения рекомендован пациентам с «АГ белого халата» (ЕОК/ЕОАГ – IС; УУР – A, УДД – 2) и маскированной АГ (ЕОК/ЕОАГ – С; УУР – В, УДД – 2).
• Измерения АД в медицинском учреждении рекомендуется проводить на обеих руках, по крайней мере во время 1-го визита пациента для выявления возможного поражения артерий (в первую очередь атеросклеротического), ассоциированного с более высоким сердечно-сосудистым риском: ЕОК/ЕОАГ – IА; УУР – А, УДД – 2. При разнице показателей АД на правой и левой руке > 15 мм рт. ст. вероятно атеросклеротическое поражение сосудов. При установленной разнице показателей между правой и левой рукой в дальнейшем рекомендуется выполнять измерения на руке с более высоким АД.
3.
Согласно рекомендациям экспертов Американской коллегии кардиологии (ACC) / Американской ассоциации сердца (AHA), уровню АД 140/90 мм рт. ст., полученному при его клиническом измерении, соответствуют показатели ДМАД 135/85 мм рт. ст. В случае СМАД этому значению соответствует среднедневное АД 135/85 мм рт. ст., среднесуточное АД 130/80 мм рт. ст. и средненочное АД 120/70 мм рт. ст.
4.
• При гипертоническом кризе значительное повышение АД сопровождается острым поражением органов-мишеней (ПОМ). Типичные случаи:
– тяжелая АГ (чаще 3-й степени), связанная с изменениями на глазном дне (кровоизлияния и/или отек соска зрительного нерва), микроангиопатией и диссеминированным внутрисусосудистым свертыванием. Может приводить к энцефалопатии (≈ 15% случаев), острой сердечной недостаточности, острому ухудшению функции почек;
– тяжелая АГ, ассоциированная с другими клиническими состояниями, требующими неотложного снижения АД, – расслоением аорты, острой ишемией миокарда, острой сердечной недостаточностью;
– внезапное повышение АД на фоне феохромоцитомы, ассоциированное с ПОМ;
– тяжелая АГ у беременных или преэклампсия.
• Гипертонический криз требует экстренных квалифицированных действий, направленных на снижение АД, обычно с помощью внутривенной терапии (в зависимости от нали...












