Фарматека №14 (267) / 2013
Актуальные вопросы рациональной фармакотерапии при коморбидных состояниях
1 ГКБ № 3 ДЗ Москвы, Москва 2 ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова» Минздрава России, Москва 3 ГКБ № 23 им. «Медсантруд» ДЗ Москвы, Москва Автор для связи: М.В. Журавлева – д.м.н., проф. кафедры клинической фармакологии и пропедевтики внутренних болезней Первого МГМУ им. И.М. Сеченова; e-mail: mvzhuravleva@mail.ru
В лечении метаболического синдрома, гиперлипидемий, атеросклероза, ожирения, неалкогольного стеатогепатита в последние годы достигнут большой прогресс. Совершен ряд фундаментальных открытий, позволивших разработать принципиально новые фармакологические подходы к лечению данных состояний. При этом возрастает роль препаратов, которые обладают достоверным гепатопротекторным действием, повышают безопасность проводимой фармакотерапии. К их числу относится комплексный препарат Экслидин, содержащий эссенциальные фосфолипиды и метионин, что положительно влияет на ведущие метаболические процессы в организме, способствует уменьшению воспалительного процесса, замедлению развития фиброза, улучшению прогноза больных с коморбидной патологией, улучшению их качества жизни.
Внастоящее время фармакотерапия коморбидных состояний является одной из наиболее актуальных проблем рациональной фармакотерапии. Это обусловлено в т. ч. одновременным назначением нескольких лекарственных препаратов (ЛП), множественностью их фармакологических эффектов, взаимодействием ЛП, проявляющих синергизм или антагонизм фармакологического действия, низкой приверженностью пациентов терапии, что требует обязательного контроля ее эффективности и безопасности.
Сочетание заболеваний сердечно-сосудистой системы, различных метаболических нарушений, патологии гепатобилиарной системы является наиболее частым в клинике практикующего врача. Атеросклероз, тромбоз и гипертония – наиболее распространенные патофизиологические процессы в сердечно-сосудистой системе, а метаболический синдром (МС) – это сочетание метаболических, гормональных и клинических нарушений, являющихся факторами риска развития сердечно-сосудистых заболеваний, в основе которых лежит инсулинорезистентность и компенсаторная гиперинсулинемия в сочетании с ожирением и жировым гепатозом.
ВОЗ установлено более 300 факторов риска (ФР), связанных с развитием ИБС и инсультом. В настоящее время во всех популяциях значимы четыре категории ФР:
- основные модифицируемые: повышенное АД, нарушенный липидный профиль, курение, гиподинамия, ожирение;
- другие модифицируемые: злоупотребление алкоголем, лекарственными средствами; психоэмоциональные дисфункции, социальный статус;
- немодифицируемые: возраст, национальность, наследственность, пол;
- «новые»: гипергомоцистеинемия, воспаление, нарушение свертывания крови.
Повышенные уровни атерогенных липидов и липопротеидов холестерина – липопротеидов низкой плотности (ЛПНП), триглицеридов, и низкий уровень липопротеидов высокой плотности (ЛПВП) в плазме крови относятся к важнейшим ФР развития атеросклероза и его осложнений.
Еще в 1989 г. было показано, что существенной составляющей метаболических нарушений – «смертельного квартета» – является абдоминальное ожирение. Распространенность этого симптомокомплекса приобретает характер эпидемии и в некоторых странах, в т. ч. и в России, достигает 25–35 % среди взрослого населения. В связи с этим в 2007 г. стартовал Национальный многоцентровой проект (Russian National Health Survey) по выявлению 20 ведущих факторов кардиоваскулярного риска во взрослой популяции (в возрасте 30–69 лет) [21] Российской Федерации (РФ).
В одномоментное исследование путем случайной выборки включены 15 тыс. человек из 7 городов РФ, что позволяет говорить о репрезентативности национальной выборки. Определяются уровни АД, ЧСС, показатели липидного спектра крови, гликемический статус, инсулинорезистентность (HOMA-IR – Homeostasis Model Assessment of Insulin Resistance), уровень С-реактивного протеина и мочевой кислоты. Результаты исследования позволят изучить структуру факторов кардиоваскулярного риска в нашей стране, их распространенность, сочетания и взаимосвязи. Это поможет в дальнейшем создать регистр и планировать профилактические мероприятия в масштабе регионов и страны в целом.
Изучение распространенности традиционных и новых факторов риска, в т. ч. МС, в случайной выборке взрослого населения было целью одномоментного популяционного исследования ПРИМА (М.Н. Мамедов и соавт., 2007). Оно проведено на 30 терапевтических участках Чебоксар (60 респондентов на каждом участке). Всего в исследовании приняли участие 1800 человек (749 мужчин и 1051 женщина) в возрасте 30–69 лет. Исследование показало, что в России доминирующими компонентами МС являются артериальная гипертензия (АГ) и абдоминальное ожирение, а 50 % больных МС имеют сочетание АГ, абдоминального ожирения и дислипидемии. Среди наиболее распространенных сопутствующих заболеваний в исследовании ПРИМА следует выделить холецистит и другие заболевания печени, варикозную болезнь вен нижних конечностей, заболевания простаты, щитовидной железы и др. В настоящее время МС ассоциируется со многими другими соматическими заболеваниями, поэтому его часто называют междисциплинарной патологией. Так как МС представляет собой комплекс различных патологических состояний (абдоминальное ожирение, АГ, дислипидемия, нарушение толерантности к глюкозе или сахарный диабет – СД), то и лечение таких пациентов должно быть обязательно комплексным [11].
Одним из ассоциированных с МС заболеваний является неалкогольная жировая болезнь печени (НАЖБП), протекающая в виде стеатоза печени и неалкогольного стеатогепатита (НАСГ) [23].
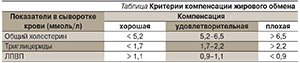
Европейская группа по изучению ИНСД (инсулиннезависимого сахарного диабета) разработала критерии степени компенсации жирового обмена (табл. 1) [24].
Стойкая гиперлипидемия, гиперхолестеринемия и гипертриглицеридемия являются ведущими звеньями формирования сочетанного поражения сердечно-сосудистой и гепато-билиарной систем [25].
 Кроме того, при СД и НАЖБП развитие дислипидемии также закреплено на...
Кроме того, при СД и НАЖБП развитие дислипидемии также закреплено на...












