Фарматека №10 / 2020
Алгоритм респираторной поддержки пациентов с COVID-19
Московский государственный медико-стоматологический университет им. А.И. Евдокимова, Москва
Введение
Пандемия коронавирусной болезни (COVID-19), вызванная высококонтагиозным короновирусом SARS-CoV-2, все еще находится на пике своей активности, вызывая тысячи смертей каждую неделю. Несмотря на то что в настоящее время проводится несколько крупных рандомизированных испытаний новых лекарств, текущая выживаемость больных COVID-19 с тяжелыми формами болезни полностью зависит от их обеспечения наиболее эффективной на сегодняшний день терапией [1]. Существующие клинические рекомендации по ведению тяжелых случаев COVID-19 в основном руководствуются принципами терапии вирусных пневмоний и сепсиса [2–5]. Однако COVID-19, по-видимому, имеет другую патофизиологию, отличную от привычных вирусных пневмоний и сепсиса. Кроме того, большинство клинических рекомендаций оперирует «богатыми ресурсами» (например, наличием современных аппаратов искусственной вентиляции лeгких [ИВЛ], установками экстракорпоральной мембранной оксигенации крови), которые могут отсутствовать в условиях «бюджетного» здравоохранения. Целью настоящего обзора стал анализ возможных методов эффективной респираторной поддержки пациентов с COVID-19 в реальной клинической практике.
Особенности патофизиологии и гистопатологии COVID-19
Подобно коронавирусу тяжелого острого респираторного синдрома (SARS), вирус SARS-CoV-2 поступает в клетку, используя рецептор ангиотензин-превращающего фермента-2, который присутствует в большинстве тканей человека, включая сосудистый эндотелий (в т.ч. сосудов легких), слизистые оболочки (в т.ч. полости рта и носоглотки), легочную ткань (пневмоциты II типа) [6]. Недавно проведенные исследования пациентов с COVID-19 обнаружили две различные патофизиологические закономерности, способствующие тяжелым легочным повреждениям [7]. Так, у пациентов с постоянной высокой вирусной нагрузкой в верхних и нижних дыхательных путях легочное повреждение сопровождается прямым цитопатическим действием вируса. Альтернативной моделью служит двуфазная эволюция болезни, которая вначале характеризуется умеренными симптомами, за которыми после 7–10 дней болезни следует быстроразвивающаяся «поздняя» дыхательная недостаточность. Это происходит, несмотря на снижение вирусной нагрузки, что означает присутствие иммунного патогенеза повреждения легких. Это хорошо согласуется с обнаружением у таких пациентов высоких концентраций провоспалительных цитокинов в плазме крови на «поздних» стадиях заболевания (через 15–20 дней) [8, 9]. На сегодняшний день опубликовано лишь несколько гистопатологических исследований пациентов с COVID-19. Они описывают быстрое начало заболевания с развитием альвеолярного отека, белкового экссудата, реактивной гиперплазии пневмоцитов при достаточно слабой воспалительной инфильтрации [10]. Более того, в легочной ткани умерших пациентов с COVID-19 обнаруживались обширная белковая и серозная экссудация альвеол, образование гиалиновых мембран, воспалительная инфильтрация многоядерными синцитиальными клетками. В альвеолярном пространстве инфильтрат содержал моно- и лимфоциты. Клетки альвеолярного эпителия II типа имели включения вирусных частиц, характеризовались гиперплазией, а также некрозом и десквамацией. Микрососудистая сеть легких была представлена отеком сосудов и микротромбами. В участках легочной ткани определяли альвеолярную организацию экссудата и интерстициальный фиброз [11]. Признано, что COVID-19 имеет три фазы, которые могут быть описаны следующим образом: «ранний» инфекционный процесс (чаще катаральный), легочная инфекция («матовое стекло»), общее тяжелое инфекционное воспаление (пневмония, сепсис) [12, 13] (рис. 1).
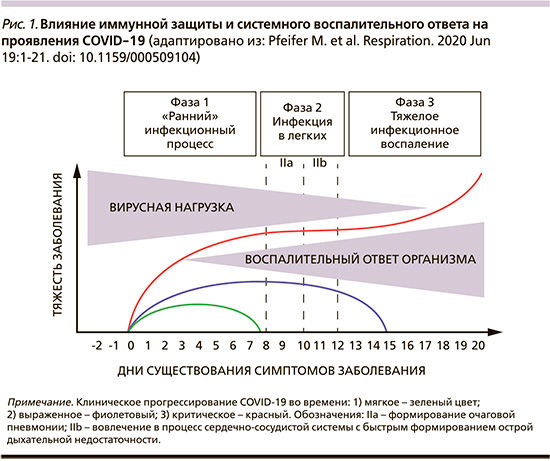
Во время «ранней фазы» инфекции вирус инфильтрирует легочную паренхиму и начинается его репликация. Это вызывает воспалительную реакцию с вовлечением местной вазодилатации, усилением проницаемости эндотелия, рекрутирует в зону воспаления лейкоциты [14]. Фактически это свидетельствует о вирусной «очаговой пневмонии» с формированием тяжелой гипоксемии и сердечно-сосудистой реакции на стресс. У большинства пациентов с COVID-19 наличие микротромбов, повышение уровня D-димеров в плазме ассоциировались с плохим прогнозом, а периферический легочный тромбоз и эмболия были обычным явлением при тяжелой форме COVID-19 с острой дыхательной недостаточностью [15]. С точки зрения патофизиологии дыхательной недостаточности она характеризуется как гипоксическая. Однако в ряде случаев у пациентов с COVID-19 значительно увеличивается парциальное давление углекислого газа (PaCO2...












