Фарматека №20 (273) / 2013
Антиэпилептическая терапия в нейроонкологии
Санкт-Петербургский клинический научно-практический центр специализированных видов медицинской помощи (онкологический), Санкт-Петербург ГБУЗ “Детская городская больница № 1”, Санкт-Петербург
Рассматриваются особенности антиэпилептической терапии пациентов с опухолями головного мозга (ОГМ) в послеоперационном периоде, в отдаленные сроки после удаления опухоли у пациентов, которым оперативное лечение не проводилось. Профилактически антиэпилептические препараты (АЭП) назначаются кратковременно для предотвращения приступов – в первую неделю после операции, в остальных случаях они назначаются в соответствии с общими принципами лечения симптоматических парциальных эпилепсий. Обсуждаются вопросы безопасности и лекарственных взаимодействий АЭП при применении на фоне лучевого лечения и химиотерапии. Указывается на целесообразность использования при приступах, связанных с ОГМ, новых АЭП, не влияющих на печеночный метаболизм, таких как леветирацетам, а также вальпроатов, ламотриджина и топирамата.
Вцелом опухоли головного мозга (ОГМ) обусловливают 1–6 % случаев эпилепсии [1]. Примерно у 25 % пациентов с первичными и вторичными ОГМ заболевание проявляется впервые эпилептическими приступами [2]. Если опухоль не манифестирует приступами, в дальнейшем развитие эпилептических припадков отмечается у 20 % пациентов.
Частота эпилепсии при первичных ОГМ зависит от гистологических особенностей опухоли, скорости роста и локализации. При медленнорастущих ОГМ с неинвазивным ростом приступы отмечаются намного чаще, чем при опухолях с быстрым инфильтративным ростом. Механизмы эпилептогенеза у пациентов с ОГМ включают нарушение васкуляризации окружающей коры, морфологические изменения в нейронах, расстройства синаптических возбуждающих и тормозных влияний [3]. Эпилептические приступы наблюдаются в целом примерно у 50 % пациентов с супратенториальными опухолями [4]. Наибольшая частота эпилепсии имеет место при локализации ОГМ в центрально-височно-теменной области. Приступы встречаются при поверхностной и кортикальной локализации опухоли чаще, чем при глубоких некортикальных поражениях.
Приступы значительно снижают качество жизни пациента, приводят к травматизации, ограничивают свободу передвижения. Эпилептические припадки при ОГМ можно рассматривать, с одной стороны, как острые симптоматические приступы [5], т. к. их причина может быть устранимой, с другой – они могут быть проявлением симптоматической парциальной эпилепсии [1], требующей назначения терапии антиэпилептическими препаратами (АЭП).
Так как вероятность возникновения эпилептических приступов у пациентов с ОГМ достигает 50 % [2], в клинической практике часто ставится вопрос о назначении профилактической терапии АЭП. Однако данные об эффективности хронического назначения АЭП недостаточно систематизированы.
Наиболее типичными ситуациями, встречающимися в нейроонкологии, являются:
- ведение пациента без припадков до и после оперативного вмешательства;
- послеоперационное ведение пациента, которому АЭП были назначены до удаления опухоли;
- пациенты без приступов, не получающие АЭП, которым оперативное лечение не планируется;
- пациенты с текущими приступами.
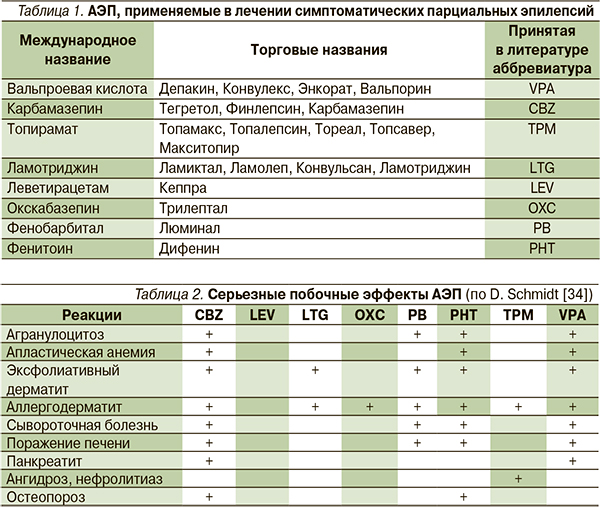
По данным широкого опроса практикующих специалистов, в отношении первых двух сценариев единого подхода нет, в отношении третьего – большинство врачей склонны воздерживаться от назначения АЭП [6]. Нет сомнений в том, что последнюю группу пациентов следует лечить как больных симптоматической парциальной эпилепсией. Однако при этом при выборе АЭП необходимо особенно тщательно взвешивать его возможные нежелательные эффекты и лекарственные взаимодействия, с учетом того что большинство пациентов со злокачественными опухолями будут получать цитостатическую химио- и/или лучевую терапию.
1. Антиэпилептическая терапия в послеоперационном периоде
В послеоперационном периоде почти во всех клиниках традиционно проводится терапия АЭП. Однако единого мнения по поводу ее продолжительности и выбора препарата нет. После оперативного лечения ОГМ нередко встает также вопрос о необходимости продолжения лечения пациентов, у которых до операции отмечались приступы, по поводу которых они уже получают АЭП.
Было показано, что риск развития припадков и эпилепсии после краниотомии аналогичен таковому при травматическом повреждении ГМ, зависит от локализации и степени повреждения коры. При супратенториальных вмешательствах риск развития послеоперационных приступов в ближайшие 5 лет составляет около 17 % [7].
В 37 % случаев они отмечаются в течение первой недели после операции, у 77 % пациентов – в течение первого года, у 92 % – в течение первых 2 лет после вмешательства. Повторные приступы отмечены у 41 % больных. Одиночные приступы чаще наблюдаются при раннем развитии приступов.
Доказательных исследований по поводу эффективности профилактического применения АЭП после нейрохирургических вмешательств немного. Большинство исследований были ретроспективными, на небольших выборках, и их дизайн не позволял оценивать профилактическую эффективность АЭП. В одном из ретроспективных исследований, включившем 100 пациентов, 67 из которых профилактически получали фенитоин (PHT), а остальные 33 АЭП не получали, достоверных различий между группами на протяжении года выявлено не было [8, 9]. Проспективное исследование 276 пациентов с супратенториальными вмешательствами с последующим наблюдением в течение 3–8 лет показало, что профилактическое лечение PHT или карбамазепином (CBZ) в течение 6–24 месяцев (102 больных) не влияло на риск развития приступов [10]. Однако в более раннем исследовании [11] когорты из 281 пациента п...












