Фарматека №14 (247) / 2012
Артериит Хортона как причина лихорадки неясного генеза у пожилого больного
ГБОУ ВПО “Первый МГМУ им/ И.М. Сеченова” Минздравсоцразвития РФ, Москва
В структуре причин лихорадки неясного генеза у лиц пожилого возраста ревматические заболевания занимают одно из ведущих мест, конкурируя только с инфекционными и онкологическими заболеваниями. В свою очередь среди ревматических заболеваний особую роль играет артериит Хортона (гигантоклеточный, височный артериит), самый распространенный васкулит пожилых людей. Сочетание изменений в крови, свидетельствующих о воспалении, и вновь появившейся головной боли предполагает достаточно широкий диагностический поиск, в то время как при указанном сочетании симптомов весьма вероятно наличие именно височного артериита. Приведено клиническое наблюдение пациента с височным артериитом, длительно наблюдавшегося с диагнозом лихорадки неясного генеза, а также представлен обзор литературы по диагностике и лечению артериита Хортона.
Пациенты старше 65 лет составляют около 14 % от общей численности населения Российской Федерации, однако их доля растет и к 2050 г., по прогнозам, превысит 20 % [1]. При этом, например, в ревматологии США расходуется более 50 % ресурсов на оказание помощи пожилым больным [2]. Большинство ревматических заболеваний (РЗ) чаще развивается в пожилом возрасте, поэтому следует ожидать, что число пожилых больных РЗ будет продолжать расти, в т. ч. это касается и заболеваний, которые ранее считались редкими в практике врача-терапевта и даже ревматолога.
Пожилые пациенты имеют особенности, нередко затрудняющие раннюю диагностику и эффективную терапию. Во-первых, у большинства из них имеются сопутствующие заболевания, такие как артериальная гипертензия, ишемическая болезнь сердца, сахарный диабет и многие другие. Частое исключение таких больных из рандомизированных клинических исследований также ограничивает возможность выработки подходов к терапии, основанных на принципах доказательной медицины [3]. Во-вторых, медикаментозная терапия пожилых пациентов сопряжена с повышенным риском нежелательных эффектов, множественных лекарственных взаимодействий из-за вынужденной полипрагмазии и сниженной приверженности лечению [4]. В-третьих, многие врачи справедливо насторожены в отношении онкологических заболеваний в этой группе больных. К сожалению, на фоне этого иногда происходит недооценка клинических проявлений других заболеваний, в т. ч. РЗ.
Наконец, в силу перечисленных факторов течение многих РЗ и их прогноз существенно хуже у пожилых больных, что определяет необходимость быстрого начала лечения и увеличивает цену ошибки.
Одной из наиболее сложных диагностических проблем для пожилого больного является лихорадка. Исследования лихорадки неясного генеза (ЛНГ) у пожилых показывают, что в отличие от более молодых пациентов в большинстве случаев (более 85 %) возможно установление точного диагноза [5] (табл. 1).
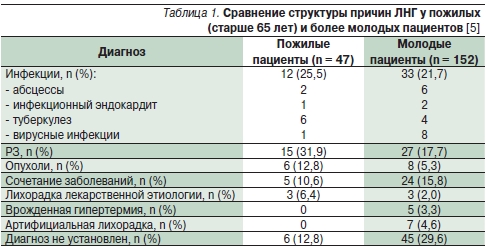
Достаточно часто ЛНГ является нетипичным проявлением распространенного заболевания. Инфекционные болезни являются причиной лихорадки в 25–35 % случаев, включая туберкулез, который более распространен среди пожилых. Доля злокачественных опухолей меньше и составляет от 12 до 23 % [5].
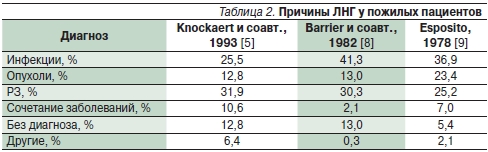
Анализ причин ЛНГ в специализированных исследованиях (табл. 2) демонстрирует, что доля РЗ составляет от 25 до 32 %. Среди РЗ преобладают (до 60 %) гигантоклеточный артериит и ревматическая полимиалгия [6, 7].
Артериит Хортона (АХ; височный артериит, гигантоклеточный артериит) – гранулематозный артериит аорты и ее главных ветвей (главным образом экстракраниальных ветвей сонной артерии) с частым вовлечением височной артерии. Обычно встречается у людей старше 50 лет и часто ассоциируется с ревматической полимиалгией [10]. Заболеваемость АХ колеблется от 7 до 33 случаев на 100 тыс. населения, распространенность АХ в Европе составляет приблизительно 15 случаев на 100 тыс. человек [6]. Среди пожилых пациентов данный васкулит в сочетании с ревматической полимиалгией занимает первое место.
Ниже приведено клиническое наблюдение пациента 67 лет, который обратился в клинику им. Е.М. Тареева с мучительной головной болью (ГБ) и лихорадкой, до этого неоднократно госпитализировался в различные медицинские стационары для исключения инфекционных и онкологических заболеваний.
Клинический случай
Пациент длительно страдал первичной артериальной гипертензией, получал эффективную терапию антигипертензивными препаратами. Заболел остро, в июле 2011 г. впервые появилась интенсивная ГБ пульсирующего характера преимущественно в левой височной области. В течение недели больной принимал различные нестероидные противовоспалительные средства (НПВС) без эффекта, интенсивность ГБ нарастала. Был госпитализирован в кардиологическое отделение городской клинической больницы с диагнозом “гипертоническая болезнь”. На момент госпитализации в общем анализе крови СОЭ 23 мм/ч, результаты общего анализа мочи и биохимического анализа крови, а также онкомаркеров – без особенностей. Проведена рентгенография органов грудной клетки: легкие без патологии, аорта уплотнена, расширение сердца влево. При рентгенографии шейно-грудного отдела позвоночника выявлен остеохондроз, признаки деформирующего спондилоартрита грудного отдела позвоночника. При компьютерной томографии данных за объемное образование или очаговый процесс в головном мозге не получено. Больной консультирован неврологом, диагностированы хроническая ишемия головного мозга, дисциркуляторная энцефалопатия II степени с цефалгическим синдромом, обузусная ГБ на фоне длительного приема анальгетиков. Рекомендовано прекратить прием НПВС, назначены амитриптилин, глицин, антипсихотические препараты. При дуплексном сканировании экстракраниальных артерий: двусторонний стеноз общей сонной артерии до 15 %, внутренне...












