Терапия №4 (Приложение) / 2018
Боль в спине
19 июля 2018
Боль в спине
Диагностика. Комментарии
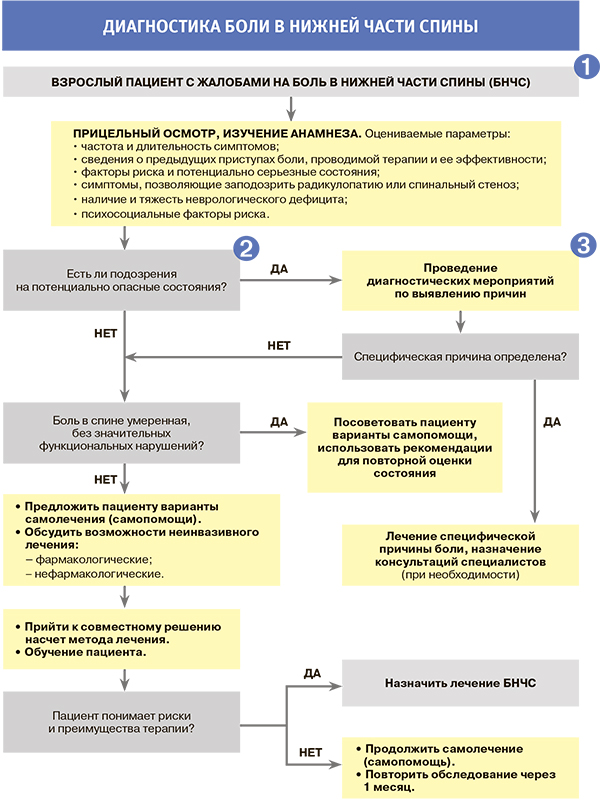
1.
- Практический подход к пациенту с болью в нижней части спины (БНЧС) должен быть сосредоточен на выявлении вероятных причин болевого синдрома и степени неврологических нарушений. Такой подход облегчает сортировку пациентов по трем группам:
- неспецифическая (первичная) боль в спине (85% случаев);
- боль, ассоциированная с радикулопатией (3%) или стенозом спинномозгового канала (4%);
- боль, ассоциированная с другими специфическими процессами на спинальном уровне (рак, инфекция, анкилозирующий спондилит, компрессионный перелом позвонка, синдром конского хвоста).
- Неблагоприятные психосоциальные факторы и эмоциональный стресс служат более значимыми предикторами в отношении прогноза болевого синдрома, чем выводы, которые можно сделать из физического обследования, знаний об интенсивности и продолжительности боли или данных МРТ. Анализ этих факторов позволяет выявить пациентов, у которых возможно медленное, плохое восстановление, и подобрать для них более эффективную, мультидисциплинарную программу реабилитации.
Психосоциальные предпосылки, ухудшающие прогноз и затрудняющие реабилитацию:
- высокая тревожность, депрессия, катастрофизация;
- пассивная копинг-стратегия;
- неудовлетворенность работой;
- повышение уровня инвалидности, соматизация.
- Отдельное внимание при обследовании нужно обратить на быстрое прогрессирование и выраженность неврологической симптоматики, наличие тазовых нарушений. Например, задержка мочеиспускания встречается в 90% случаев синдрома конского хвоста, тогда как при боли в спине без этого синдрома — лишь в 0,01%.
2.
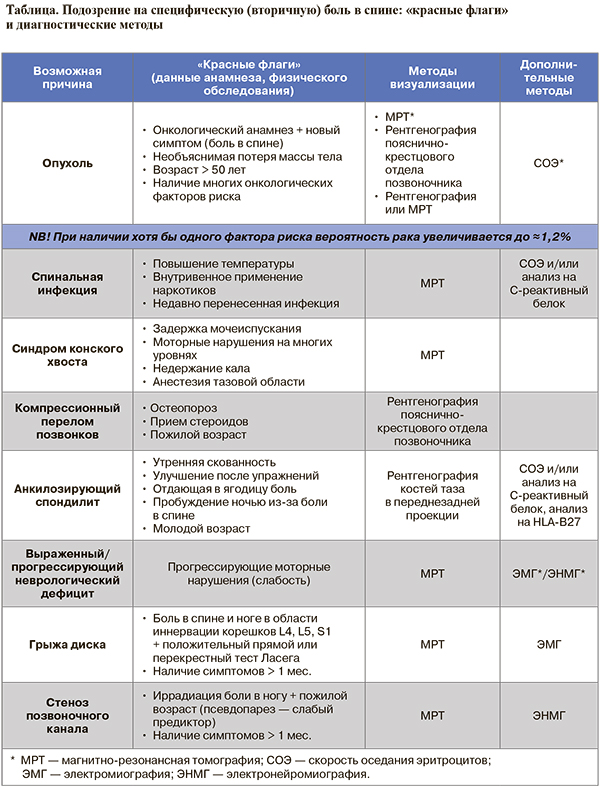
- Необходимо знать так называемые красные флаги при БНЧС, чтобы не упустить из виду возможные причины специфической боли в спине (таблица).
- Наличие грыжи диска у больных с люмбоишиалгией встречается часто, но не является обязательной причиной такого болевого синдрома. Чтобы определить, страдает ли нервный корешок и какова степень его поражения, необходимо неврологическое обследование, которое должно включать оценку мышечной силы, рефлексов и чувствительности — в соответствии с локализацией корешка. По одной лишь иррадиации боли судить об уровне поражения корешка нельзя. Только сочетание боли с гипестезией в соответствующем дерматоме может служить надежным подтверждением радикулопатии.
- Положительный тест Ласега имеет высокую чувствительность (91%), но небольшую специфичность (26%) для подтверждения грыжи диска, тогда как перекрестный тест Ласега более специфичен (88%), но менее чувствителен (29%).
3.
- Врач НЕ ДОЛЖЕН рутинно использовать нейровизуализацию (рентгенографию, КТ, МРТ) и другие диагностические тесты для пациентов с НЕСПЕЦИФИЧЕСКОЙ болью в спине. При МРТ у таких пациентов часто обнаруживаются изменения, плохо коррелирующие с неврологической симптоматикой, но часто подталкивающие врача и пациента к дополнительным, порой ненужным, инвазивным и хирургическим вмешательствам.
- В то же время нейровизуализационные методы показаны в следующих ситуациях:
- серьезный или прогрессирующий неврологический дефицит;
- подозрения (по данным анамнеза и физического обследования) на другую серьезную этиологию боли («красные флаги»), поскольку, чем позже такая патология диагностируется и начинается терапия, тем хуже прогноз;
- рентгенография может быть приемлемым начальным этапом обследования тех пациентов, у которых боль в спине персистирует от одного до двух месяцев, несмотря на стандартную терапию, и при этом нет признаков стеноза канала или компрессии нервного корешка.
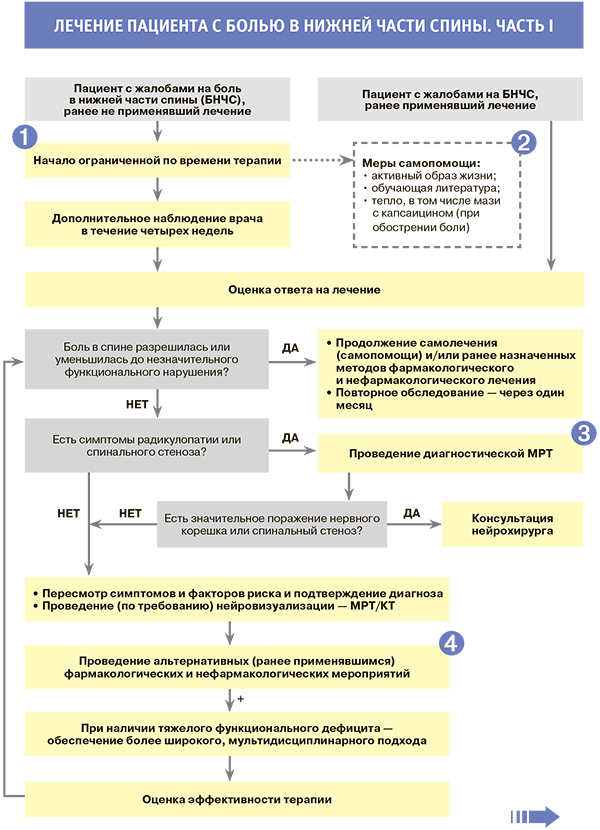
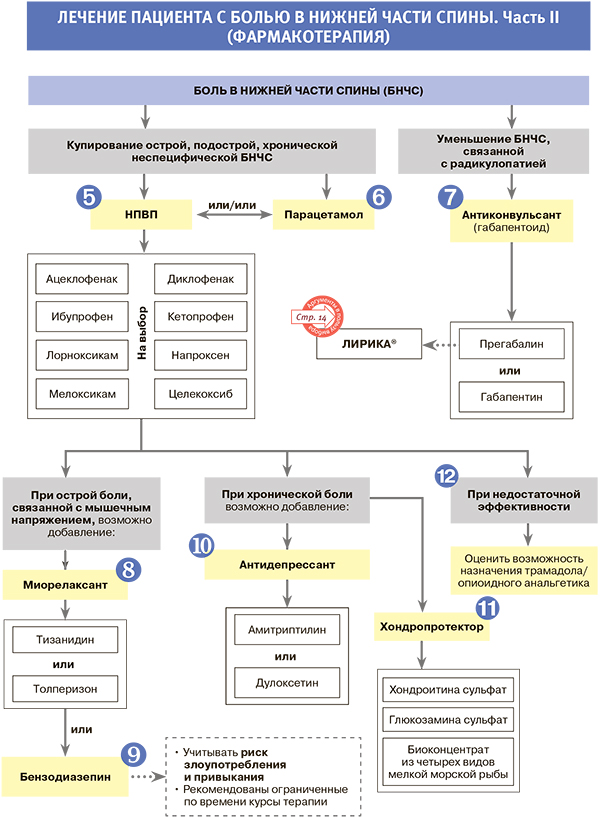
Лечение. Комментарии
1. Необходимо информировать пациентов о вероятности благоприятного прогноза при острой боли в спине, в том числе о степени вероятности улучшения спустя один месяц от начала лечения.
2.
- Для пациентов с неспецифической хронической болью в спине использование матрасов средней жесткости более предпочтительно, чем жестких м...












