Клиническая Нефрология №2 / 2023
Болезнь Кастлемана, ассоциированная с амилоидозом. Обзор литературы и клиническое наблюдение
1) ГБУЗ «Городская клиническая больница № 52» Департамента здравоохранения Москвы, Москва, Россия;
2) ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова» Минздрава РФ, Москва, Россия
Представлен краткий обзор литературы болезни Кастелмана (БК), которая представляет собой редкую гетерогенную группу лимфопролиферативных заболеваний неизвестной этиологии с характерной гистопатологией лимфатических узлов (л/у). В зависимости от клинических, патологических, вирусологических особенностей и течения современная классификация БК включает уницентрический вариант (УБК) с локализованным поражением одиночного л/у, генерализованный или мультицентрический (МБК) вариант с лимфаденопатией в нескольких узлах и промежуточный вариант – олигоцентрический, или региональный, при котором поражаются л/у двух-трех соседних областей. Дифференциальная диагностика БК требует обязательного исследования на инфицирование герпетическим вирусом (HHV8) и вирусом иммунодефицита человека, а также исключения всех сопутствующих заболеваний, поскольку БК может сопровождаться развитием лимфомы Ходжкина и неходжкинских лимфом, саркомы Капоши, что имеет важное прогностическое и терапевтическое значение. Амилоидоз АА (АА-А) вызывается широким спектром воспалительных состояний, но редко ассоциируется с БК.
Клинический случай. Мы сообщаем о клиническом наблюдении 29-летней женщины с идиопатическим мультицентрическим плазмоклеточным вариантом БК, осложнившимся АА-А с поражением почек, л/у, рестриктивной кардиомиопатией и диализ-
потребной терминальной почечной недостаточностью.
Введение
Болезнь Кастлемана (БК) представляет собой гетерогенную группу лимфопролиферативных заболеваний с характерными общими морфологическими признаками при биопсии л/у. Первое описание клинического случая локального опухолевидного образования в переднем средостении без системных проявлений у 41-летнего мужчины принадлежит B. Castleman и V. Towne (1954). Гистологическая картина опухоли не укладывалась ни в одну из известных в то время нозологий и характеризовалась увеличением числа лимфоидных фолликулов, гиалинозом в зародышевых центрах фолликулов, выраженной пролиферацией капилляров, включая фолликулярную и межфолликулярную гиперплазию эндотелия [1]. Через 2 года B. Castleman et al. [2] опубликовали серию 12 наблюдений с более подробным описанием нескольких типов гистологической картины в л/у, получивших название в честь первооткрывателя «болезнь Кастлемана».
С момента первоначального описания БК достижения в диагностике, классификации, патогенезе и терапии являются столь существенными, что в 2018 г. основан Всемирный день болезни Кастлемана, который проводится ежегодно 23 июля.
Классификация
В зависимости от клинической картины и течения заболевания, патологических, вирусологических особенностей современная классификация БК включает уницентрический (одноцентрический) вариант (УБК) с локализованным поражением одиночного л/у и генерализованный или мультицентрический (МБК) вариант с лимфаденопатией в нескольких узлах (рис. 1).
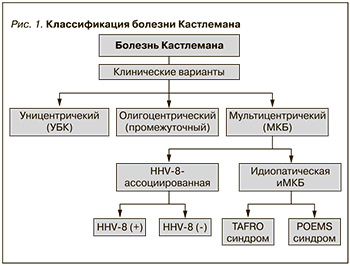
Мультицентрический вариант БК дополнительно включает подтипы, связанные с вирусом герпеса человека 8 (HHV8), также известного, как вирус саркомы Капоши (HHV8-МКБ), и идиопатический вариант (иМБК), который является HHV8-негативным. HHV8-МКБ может возникать как у людей, живущих с ВИЧ, так и у лиц с ослабленным иммунитетом по другой причине. HHV8-МКБ, встречающийся при ВИЧ-инфекции, может быть обнаружен в сочетании с другими новообразованиями, включая саркому Капоши, В-клеточные лимфомы и лимфому Ходжкина. Важно отметить, что эти злокачественные новообразования постоянно ассоциируются с саркомой Капоши и первичной лимфомой и часто связаны с инфекцией, вызванной вирусом Эпштейна–Барр.
Идиопатический вариант МБК также неоднороден по своему составу и может сопровождаться такими тяжелыми клиническими синдромами, как TAFRO (тромбоцитопения, асцит, лихорадка, ретикулярный фиброз костного мозга, почечная дисфункция и органомегалия) или POEMS (полиневропатия, органомегалия, эндокринопатия, наличие моноклональной секреции и изменения кожи и ее придатков) [3–7].
Совсем недавно был описан промежуточный вариант БК – олигоцентрический, или региональный, при котором поражаются л/у двух-трех соседних областей. Считают, что клиническое течение промежуточного варианта БК аналогично УБК, однако клинические и лабораторные отклонения не в полном объеме соответствуют диагностическим критериям МБК [8].
Важно подчеркнуть, что все варианты БК демонстрируют ряд гистопатологических особенностей, которые исторически классифицируются на гиалино-васкулярные, плазмоклеточные (плазмоцитарные и/или плазмобластические) или смешанно-клеточные (промежуточные) варианты [9–11].
Заболеваемость
Следует отметить, что существуют ограниченные данные о распространенности БК в разных странах. Из-за отсутствия согласованных диагностических критериев оценка частоты БК до 2017 г. основывалась на описании отдельных наблюдений или серии клинических случаев. В 2017 г. были разработаны руководящие принципы, которые включали диагностические критерии и классификацию БК [12, 13].
Эпидемиология УБК заметно отличается от эпидемиологии МБК. Так, в США ежегодно регистрируют примерно 6500–7000 случаев БК, при этом УБК составляет 75%, что соответствует 16 случаям на миллион человеко-лет, а при МБК этот показатель составляет 5 случаев на млн человек. В Японии УБК диагностируется реже – в 30% случаев, а МБК – в 70%, причина такого расхождения остается неясной. В описанной когорте были зарегистрированы несколько пациентов с ВИЧ, в связи с чем высказывается предположение, что региональные различия в причинах MБК, возможно, связаны с низкой заболеваемостью НHV8 в Японии по сравнению с другими странами [14, 15]. У ВИЧ-негативных пациентов частота НHV8-негативного варианта МКБ составляет 2–50% случаев и, вероятно, определяется распространенностью НHV8 в отдельном регионе или стране. Почти у всех ВИЧ-позитивных пациентов МКБ ассоциирована с НHV8 [5].
БК встречается в любом возрасте (диапазон – 2–84 года), при этом начало заболевания УБК чаще приходится на четвертое десятилетие (средний возраст – 34 года), а средний возраст начала заболевания МБК – от пятого до седьмого десятилетия без каких-либо гендерных различий [16, 17]. Ожидаемая продолжительность жизни, как правило, не изменяется после установления диагноза УБК. Тем не менее пациенты могут подвергаться повышенному риску развития паранеопластической пузырчатки и лимфом. При МБК характер клинических проявлений и течение заболевания в значительной сте...












