Терапия №3 (13) / 2017
Дефициты магния и пиридоксина и патогенез метаболического синдрома
1 ФГБОУ ВО «Ивановская государственная медицинская академия», кафедра фармакологии и клинической фармакологии, г. Иваново
2 ФГБОУ ВО «Московский физико-технический институт (государственный университет)», кафедра интеллектуальных систем,
г. Долгопрудный
3 ФГБОУ ВО «Санкт-Петербургский государственный педиатрический медицинский университет», кафедры акушерства
и гинекологии, г. Санкт Петербург
Метаболический синдром (МС) – совокупность метаболических нарушений, приводящих к повышению риска диабета, сердечно-сосудистой и цереброваскулярной патологии. Компонентами МС являются абдоминальное ожирение, артериальная гипертония, специфические нарушения липидного и углеводного обмена. Патогенез МС предполагает комплексные нарушения углеводного и жирового метаболизма, обусловленные гиподинамией, грузом вредных привычек, нарушений макро- и микронутриентного баланса диеты. Магний является одним из главных факторов поддержки физиологического метаболизма сахаров и жиров, т.к. входит в состав активных центров соответствующих ферментов. В настоящей работе приведены результаты систематического анализа молекулярных механизмов воздействия магния на характерные для МС нарушения углеводного и жирового обмена. Рассмотрены синергидные эффекты магния и пиридоксина в оптимизации липидного и углеводного обмена. Приводятся результаты экспериментальных, клинических исследований и данные доказательной медицины, указывающие на целесообразность применения препаратов органического магния и пиридоксина в профилактике и терапии МС.
Избыточный вес (индекс массы тела [ИМТ] >25 кг/ м2) и ожирение (ИМТ >30 кг/м2) – чрезмерные жировые отложения, наносящие вред здоровью. По данным Всемирной организации здравоохранения (ВОЗ), более 1,9 млрд взрослых старше 18 лет имеют избыточный вес, из них свыше 600 млн страдают ожирением (диагноз E66 по МКБ-10) [1]. Инсулинорезистентный синдром (или метаболический синдром, МС) – одно из наиболее распространенных состояний, ассоциированных с ожирением, является предшественником диабета. МС (диагноз E88.81 по МКБ-10, диагноз 277.7 по МКБ-9) подразумевает увеличение массы висцерального жира, сопровождающееся рядом характерных нарушений углеводного, липидного, пуринового обмена, артериальной гипертензией (АГ) и снижением чувствительности периферических тканей к инсулину. Помимо центрального ожирения, жировой инфильтрации печени и скелетных мышц, МС сопровождается нарушениями гомеостаза магния, повышенным системным воспалением, признаками асептического воспаления гипоталамуса, нарушениями циркадного ритма и эпигенетического метилирования ДНК [2].
Предложено несколько вариантов диагностических критериев МС; наиболее широко используются критерии Международной федерации по диабету, критерии ВОЗ и критерии NCEP-III (National Cholesterol Education Program) [3, 4]. В соответствии с критериями ВОЗ (1999), МС диагностируется при наличии одного из следующих расстройств углеводного метаболизма: сахарный диабет (СД) 2 типа, глюкозотолерантность, повышение глюкозы натощак, инсулинорезистентность; любых двух из следующих признаков [4]: артериальное давление (АД) ≥140/90 мм рт. ст., дислипидемия: триглицериды (ТГ) ≥1,695 ммол/л, холестерин ≤0,9 ммоль/л для мужчин и ≤1,0 ммоль/л для женщин, центральное ожирение: отношение талия:бедро > 0,90 для мужчин и >0,85 для женщин или ИМТ>30 кг/м2, микроальбуминурия: альбумин в моче ≥20 мкг/мин или отношение альбумин:креатинин ≥30 мг/г.
В ряде цитируемых далее крупных эпидемиологических исследований используются критерии МС в соответствии с NCEP-III [5]: абдоминальное ожирение (окружность талии у мужчин >102 см, у женщин >88 см), повышенные уровни ТГ (≥150 мг/ дл), низкие уровни липопротеидов высокой плотности (ЛПВП) <40 50="" 130="" 85="" 110="" p="">
Результаты фундаментальных и клинических исследований показали, что МС ассоциирован с дефицитами различных микронутриентов: магния, цинка, витамина С, витамина А, которые играют важные роли в активации и функции витамина D. Дефициты этих микронутриентов, особенно сочетанные, стимулируют развитие таких компонентов МС, как нарушение толерантности к глюкозе, дислипидемия и ожирение [6, 7]. Магний является одним из важнейших биоэлементов, имеющих принципиальное значение для поддержания метаболических функций в организме. Данные экспериментальных, клинических и эпидемиологических исследований указывают на то, что достаточное потребление магния из пищи и препаратов магния способствует нормализации чувствительности тканей и клеток к инсулину [8], уменьшению выраженности проявления компонентов МС [9, 10]. В эксперименте кормление животных фруктозой провоцировало развитие различных компонентов МС, включая инсулинорезистентность и глюкозотолерантность. Обогащение диеты магнием приводило к улучшению чувствительности к инсулину, снижению гипергликемии, гиперлипидемии и перекисного окисления липидов [11].
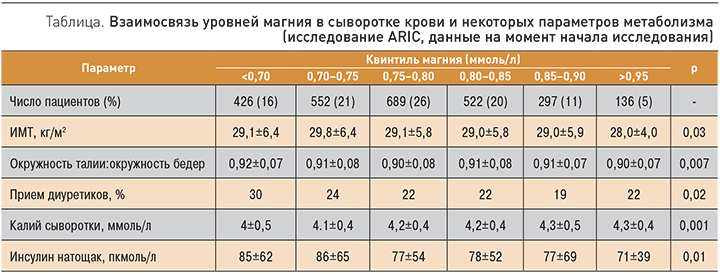
С физиологической точки зрения, магний требуется для осуществления энергетического метаболизма – процессов расщепления белков, жиров и углеводов и превращения их в АТФ. Среди 720 известных в настоящее время магний-зависимых белков протеома человека более 310 участвуют в метаболизме АТФ. В частности, магний необходим для передачи сигнала от рецепторов инсулина и для эффективного расщепления глюкозы [12]. В настоящей работе представлены результаты систематического анализа молекулярных механизмов взаимосвязи между дефицитом магния, пиридоксина и МС.
ПАТОФИЗИОЛОГИЧЕСКИЕ КОМПОНЕНТЫ МЕТАБОЛИЧЕСКОГО СИНДРОМА И МАГНИЙ
Патофизиология МС достаточно сложна. На формирование инсулинорезистентности и МС оказывают влияние как экзогенные, так и эндогенные факторы. К экзогенным факторам относят: снижение физической активности, высокоуглеводный характер питания и потребление избыточного количества животных жиров, недостаток биологически активных веществ в пище (в частности, магния, витаминов группы В, витамина D). К эндогенным факторам относят гормональные нарушения (повышение кортизола, повышение тестостерона и андростендиона у женщин, снижение прогестерона, снижение соматотропного гормона, нарушения катехоламинового баланса), асептическое воспаление гипоталамуса и нарушения метаболизма висцеральной жировой ткани (абнормальные изменения интенсивности липол...
40>











