Кардиология №3 / 2017
Диагностическая значимость биохимических маркеров при хронической сердечной недостаточности со сниженной, пограничной и сохраненной фракцией выброса левого желудочка
ФГБУ Государственный научно-исследовательский центр профилактической медицины Минздрава РФ, Москва
Хроническая сердечная недостаточность (ХСН) по-прежнему является одной из наиболее актуальных проблем современной кардиологии, несмотря на значительные успехи, достигнутые в диагностике, лечении и профилактике данного заболевания за последние два десятилетия. По данным эпидемиологических исследований [1, 2], заболеваемость ХСН в странах Западной Европы и США варьирует от 1,9 до 2,5%. Эпидемиологические исследования, выполненные в Российской Федерации (РФ) в течение последних 10 лет [3—5], свидетельствуют, что распространенность ХСН в нашей стране еще выше и составляет 7% (7,9 млн человек), при этом заболеваемость ХСН неуклонно возрастает (в среднем на 1,2 человека на 1000 населения в год).
Обычно ХСН и тяжесть ее прогноза ассоциируют со снижением сократительной способности сердца, т. е. с систолической дисфункцией левого желудочка (ЛЖ), которую чаще всего оценивают по величине фракции выброса (ФВ) ЛЖ. Однако ряд научных исследований показал, что у многих больных с ХСН имеется нормальная (>50%) или незначительно сниженная (40—50%) ФВ ЛЖ. Так, по данным обсервационного популяционного исследования ЭПОХА-О-ХСН [6], среди всех больных с ХСН, верифицированной по Фрамингемским критериям, у 56,8% ФВ ЛЖ >50%, а у 85,6% — >40%. В таких ситуациях целесообразно говорить о ХСН с сохраненной ФВ ЛЖ.
Выделение данной формы ХСН вполне оправдано, поскольку прогноз у больных с ХСН с сохраненной ФВ ЛЖ такой же, как и при ХСН со сниженной ФВ ЛЖ. При этом смертность больных с ХСН с сохраненной ФВ ЛЖ из года в год существенно не меняется, в то время как смертность больных с ХСН со сниженной ФВ ЛЖ за последние годы несколько уменьшилась.
Для верификации диагноза ХСН помимо выявления соответствующей клинической симптоматики необходимо подтвердить дисфункцию сердца в покое. Первостепенная роль в решении этой задачи отводится трансторакальной эхокардиографии (ЭхоКГ) с допплерографией (ДГ) в силу простоты выполнения, безопасности и повсеместной распространенности этой визуализирующей методики. При несомненных достоинствах ЭхоКГ имеет некоторые ограничения — недостаточная информативность (особенно на ранних стадиях ХСН) и зависимость результата исследования от квалификации выполняющего его врача. Поскольку клинические проявления ХСН недостаточно специфичны, а при ЭхоКГ не всегда удается выявить клинически значимые нарушения функции ЛЖ, то при подозрении на ХСН в качестве альтернативного диагностического подхода возможно определение в крови биохимических маркеров, концентрация которых возрастает при органических поражениях сердца.
Материал и методы
В одномоментном исследовании приняли участие 140 человек, из них 105 больных с ХСН и 35 пациентов группы контроля. Критериями включения в исследование считали: 1) клинические проявления ХСН в пределах I—II функционального класса (ФК) по классификации NYHA в стадии компенсации; 2) сумму баллов по Шкале оценки клинического состояния (ШОКС) не менее 3; 3) отсутствие изменений базовой медикаментозной терапии в предшествующий месяц. Критериями исключения из исследования являлись: 1) ХСН III—IV ФК по NYHA; 2) врожденные и приобретенные пороки сердца; 3) острый коронарный синдром, острое нарушение мозгового кровообращения и транзиторная ишемическая атака в предшествующие 6 мес; 4) нарушения ритма и проводимости сердца (постоянная форма фибрилляции предсердий, синдром слабости синусного узла, атриовентрикулярная блокада II и III степени); 5) хроническая болезнь почек выше III стадии; 6) тромбоэмболия легочной артерии в анамнезе; 7) злокачественные новообразования в анамнезе; 8) хроническая обструктивная болезнь легких; 9) хронический алкоголизм и наркомания; 10) острые инфекционные заболевания на момент включения в исследование; 11) ожирение (индекс массы тела ≥30 кг/м2); 12) сахарный диабет (СД) 1-го типа; 13) беременность и ранний послеродовой период.
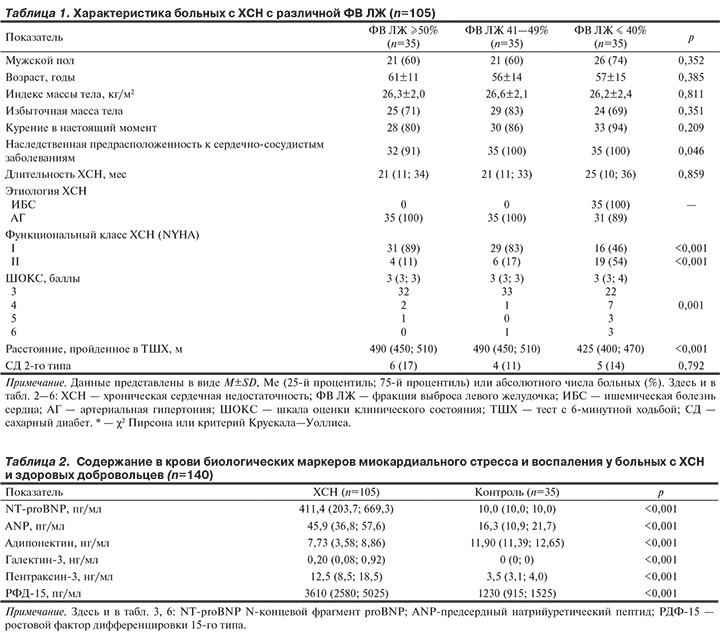
Диагноз ХСН верифицировали при наличии у пациента двух ключевых критериев: 1) характерных симптомов ХСН (одышка, утомляемость, ограничение физической активности, отеки лодыжек); 2) объективных признаков дисфункции сердца в покое, о наличии которых судили по данным ЭхоКГ, рентгенографии органов грудной клетки и по содержанию в крови N-концевого натрийуретического пептида (NT-proBNP) >125 пг/мл. Тяжесть клинических проявлений ХСН стратифицировали по данным ШОКС [7] и теста с 6-минутной ходьбой [8].
В контрольную группу включили практически здоровых лиц в возрасте 18 лет и старше, у которых по данным ЭхоКГ, рентгенографии органов грудной клетки отсутствовали объективные признаки дисфункции сердца в покое, а уровень NT-proBNP не превышал 30 пг/мл.
Всем обследуемым проводили трансторакальную ЭхоКГ и ДГ (ультразвуковая система Phillips IE 33) с использованием секторного мультичастотного датчика S5—1. ФВ ЛЖ рассчитывали в В-режиме при помощи бипланового метода дисков (модифицированный метод Симпсона...












