Акушерство и Гинекология №1 / 2014
Диагностическая значимость факторов врожденного иммунитета при плацентарной недостаточности
ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова Минздрава России, Москва
Цель исследования. Разработка критериев прогнозирования развития внутриутробной инфекции (ВУИ) у новорожденных на основании комплексного клинико-иммунологического и молекулярно-генетического обследования беременных с плацентарной недостаточностью (ПН).
Материал и методы. Проведено проспективное исследование 287 пациенток с ПН, включающее исследование фагоцитарной активности нейтрофильных гранулоцитов, определение содержания цитокинов в сыворотке крови, распределения аллелей и генотипов полиморфных локусов у матерей и их новорожденных детей.
Результаты исследования. Выявление обратной зависимости содержания высокого уровня индуцированной продукции активных форм кислорода в венозной крови матери и низкого в пуповинной крови новорожденного является предиктором ВУИ. ВУИ чаще развивается у детей, рожденных от матерей с генотипом Т/Т полиморфизма гена IL8-251 A>T (OR=2,6 (1,2-5,8), p=0,022), что позволяет использовать определение данного полиморфизма в качестве предиктора ВУИ. Наличие генотипа A/A полиморфизма гена IL10-592 A>C у ребенка ассоциируется с повышением вероятности ВУИ при ПН, хронической гипоксии и задержки роста плода во время беременности (OR=18,9 (1,7–215,2), p=0,031).
Заключение. Полученные данные позволяют использовать ранний генетический скрининг как среди беременных, входящих в группу высокого риска по развитию ПН и реализации ВУИ, так и среди их новорожденных детей.
Работа частично поддержана Государственным контрактом Министерства образования и науки РФ № 16.522.12.2009 от 29.09.2011.
Согласно современным представлениям, беременность развивается на фоне супрессии специфического иммунного ответа матери и компенсируется активацией неспецифической врожденной иммунной системы [1, 2]. Хроническая персистирующая инфекция в организме матери способствует постоянному поддержанию уровня внутрисосудистых гранулоцитов и моноцитов в активном состоянии [3, 4] посредством воздействия липополисахаридов, пептидогликанов и вирусных лигандов на толл-рецепторный аппарат клеток системы врожденного иммунитета. Результатом активации микроорганизмами макрофагов, гранулоцитов, лимфоцитов и естественных киллеров является запуск цитокинового каскада и реализации воспалительного ответа [5, 6]. Уровень продукции различных цитокинов и чувствительность к иммунотропной терапии характеризуются выраженной индивидуальной вариабельностью, что может быть обусловлено генетической предрасположенностью и, в частности, функциональным аллельным полиморфизмом генов цитокинов [7–9]. В современной научной литературе имеются единичные исследования, посвященные изучению клеточных и молекулярных механизмов в развитии плацентарной недостаточности (ПН). Учитывая неуклонный рост частоты ПН, проблемы прогнозирования и диагностики данной патологии актуальным представляется изучение особенностей функциональной активности нейтрофильного звена врожденного иммунитета, изменений уровня продукции цитокинов и определения полиморфизмов генов цитокинов.
Цель исследования: разработка критериев прогнозирования развития внутриутробной инфекции (ВУИ) у новорожденных на основании комплексного клинико-иммунологического и молекулярно-генетического обследования беременных с ПН.
Материалы и методы исследования
Было проведено проспективное исследование 287 пациенток, выполненное в акушерском обсервационном отделении ФГБУ НЦАГиП им. В.И. Кулакова Минздрава России. Все пациентки были ознакомлены с целью и методами, дали письменное согласие на включение в научное исследование. Критерии включения: ПН, установленная по данным клинического обследования, результатам функциональных методов исследования (нарушение фетоплацентарного кровотока и/или кровотока в венозном протоке и/или усиление кровотока в среднемозговой артерии по данным допплерометрии, задержка развития плода (ЗРП) по данным УЗИ). Критерии исключения: многоплодная беременность, тяжелая экстрагенитальная патология, пороки развития плода.
В зависимости от полученных данных клинико-лабораторного обследования, выставленного диагноза и разработанных критериев включения, пациентки были разделены на две группы (случай-контроль). В 1-ю группу были включены 98 беременных с ПН, во 2-ю – 189 беременных без ПН. После родоразрешения, в зависимости от исхода беременности, пациентки 1-й и 2-й групп были разделены на подгруппы. В подгруппы 1А и 2А вошли пациентки с ВУИ у новорожденных, развившейся в раннем неонатальном периоде и подтвержденной при клинико-лабораторном обследовании, в подгруппы 1Б и 2Б – без реализации ВУИ у новорожденного.
Для проведения иммунологического исследования было отобрано 118 пар образцов венозной крови матерей и пуповинной крови новорожденных.
Учитывая характер проводимого исследования, с целью избежать искажения анализируемых иммунологических параметров пациентки, включенные в иммунологическое исследование, были родоразрешены путем операции кесарева сечения до начала родовой деятельности. Показаниями к операции кесарева сечения у пациенток с ПН стало ухудшение состояния и нарастание тяжести хронической гипоксии плода по данным функциональных методов обследования. Пациентки подгрупп 2А и 2Б были родоразрешены путем операции кесарева сечения по сочетанным показаниям (анатомические особенности таза, миопия высокой степени и др.).
Фагоцитарную активность нейтрофильных гранулоцитов определяли с помощью метода проточной цитометрии с использованием набора PHAGOTEST фирмы «Biotechnology» (Германия). Генерацию активных форм кислорода (АФК) оценивали по люминол-зависимой хемилюминесценции. Определяли уровень спонтанной и индуцированной опсонизированным зимозаном (0,5 мг/мл) продукции АФК в образцах нефракционированной венозной крови матери и пуповинной крови новорожденного. Определение содержания цитокинов в сыворотке крови беременных проводили методом твердофазного иммуноферментного анализа (ELIZA) с использованием наборов «Cytimmune» (CША). Оценку оптической плотности осуществляли на фотометре «Microplate reader Model 550» («Bio Rad», США), при длине волны 495 нм.
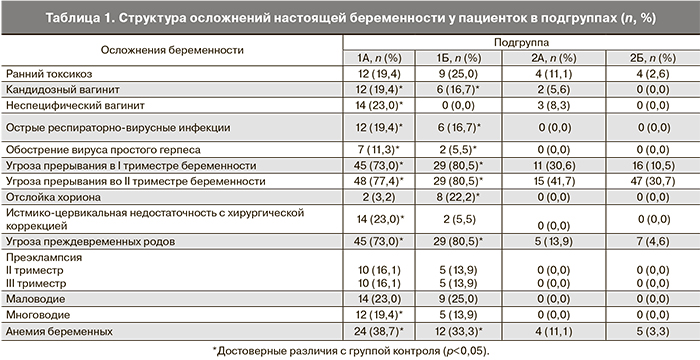
У всех 287 пациенток и их новорожденных было проведено исследование распределения аллелей и генотипов следующих полиморфных локусов у матерей и их новорожденных детей: CD14-260 (-159) C>T, интерлейкин (IL)-6 174 C>G, IL-8-251 A>T, IL-10-592 A/C, ESR1: PvuII-397T>C, ES...












