Фарматека №6 (299) / 2015
Диагностика и лечение тяжелой внебольничной пневмонии у взрослых: основные положения
ГБОУ ДПО Российская медицинская академия последипломного образования Минздрава России, Москва
Тяжелая внебольничная пневмония (ТВП) – особая форма заболевания, характеризующаяся высокой летальностью и затратами на медицинскую помощь. Учитывая высокую частоту диагностических ошибок при ТВП в РФ и распространенную практику нерационального применения лекарственных средств, разработаны рекомендации для практических врачей, следование которым будет способствовать улучшению исходов лечения ТВП у лиц в возрасте 18 лет и старше. Данная публикация содержит основные положения клинических рекомендаций по диагностике и лечению взрослых пациентов с ТВП.
Введение
Внебольничная пневмония (ВП) – широко распространенное заболевание, занимающее ведущее место в структуре заболеваемости и смертности от инфекционных болезней среди взрослых в развитых странах. Следует отметить, что наибольшую проблему для врачей представляют пациенты с тяжелой ВП (ТВП), т.к., несмотря на доступные методы диагностики и лечения, в т.ч. современные антимикробные препараты (АМП), летальность среди данной категории больных остается высокой, а лечение сложным и дорогостоящим.
Анализ практики лечения госпитализированных пациентов с ВП в различных регионах РФ в 2005–2006 гг. показал, что наиболее серьезные проблемы с выбором АМП и качеством этиологической диагностики отмечались у пациентов с тяжелым течением заболевания: соответствие стартового режима антибактериальной терапии (АБТ) национальным рекомендациям отмечено лишь в 15% случаев, только 44% пациентов получали комбинированную АБТ, из них 72% комбинаций оказались нерациональными; бактериологическое исследование крови выполнено 8% пациентов, а мокрота исследована в 35% наблюдений, причем в большинстве случаев клинический материал собирался после начала АБТ, что существенно снижало информативность данного метода исследования.
Эпидемиология
Согласно данным официальной статистики РФ (Центральный научно-исследовательский институт организации и информатизации здравоохранения Минздрава РФ), в 2012 г. в РФ было зарегистрировано 657 643 случая заболевания ВП, что составило 4,59‰; у лиц в возрасте ≥18 лет заболеваемость составила 3,74‰. Однако эти цифры не отражают истинной заболеваемости ВП в РФ, которая, согласно расчетам, достигает 14–15‰, а общее число больных ежегодно превышает 1,5 млн человек.
В США ежегодно регистрируется 5–6 млн случаев ВП, из них около 1 млн человек требуют госпитализации в стационар. По приблизительным подсчетам, на каждые 100 случаев ВП около 20 больных нуждаются в стационарном лечении, из них 10–36% – в условиях отделений реанимации и интенсивной терапии (ОРИТ). Среди госпитализированных в Европе и США доля пациентов с ТВП составляет от 6,6 до 16,7%.
Несмотря на успехи, достигнутые в АБТ, респираторной поддержке и терапии сепсиса, летальность среди больных ТВП составляет от 21 до 58%.
Основными причинами их смерти служат рефрактерная гипоксемия, септический шок и полиорганная недостаточность. В проспективных исследованиях главными факторами, ассоциированными с неблагоприятным прогнозом больных ТВП, стали возраст >70 лет, проведение искусственной вентиляции легких (ИВЛ), двусторонняя локализация пневмонии, сепсис и инфицирование Pseudomonas aeruginosa.

Определение
Под ВП следует понимать острое заболевание, возникшее во внебольничных условиях (т.е. вне стационара или спустя более 4 недель после выписки из него, или диагностированное в первые 48 часов от момента госпитализации), которое сопровождается симптомами инфекции нижних отделов дыхательных путей (лихорадка, кашель, выделение мокроты, возможно гнойной, боль в грудной клетке, одышка) и рентгенологическими признаками «свежих» очагово-инфильтративных изменений в легких при отсутствии очевидной диагностической альтернативы.
ТВП – это пневмония, характеризующаяся выраженной дыхательной недостаточностью (ДН) и/или признаками сепсиса и полиорганной дисфункции. С клинической точки зрения, понятие ТВП носит контекстуальный характер, поэтому не существует ее единого определения.
ВП может рассматриваться как тяжелая в следующих случаях:
- высокий риск летального исхода;
- необходимость госпитализации больного в ОРИТ;
- декомпенсация (или ее высокая вероятность) сопутствующей патологии;
- неблагоприятный социальный статус больного.
Оценка риска летального исхода
ТВП чаще всего ассоциируется с крайне неблагоприятным прогнозом. Высокие показатели летальности и серьезный прогноз объединяют ТВП с таким актуальным заболеванием, требующим оказания интенсивной помощи, как острый инфаркт миокарда.
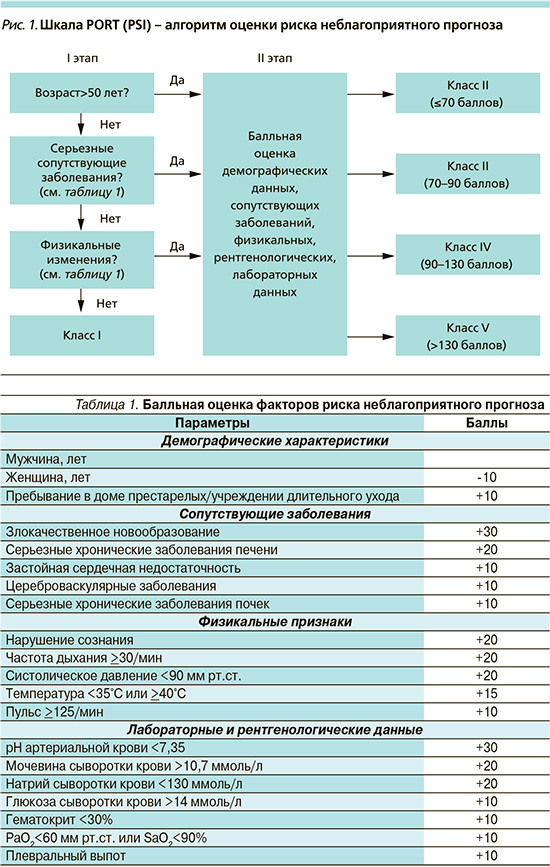
Для оценки риска неблагоприятного исхода при ВП могут использоваться разнообразные критерии и шкалы, из которых наиболее распространенными в настоящее время считаются индекс тяжести пневмонии (PSI – Pneumonia Severity Index), или шкала PORT (Pneumonia Outcomes Research Team) (рис. 1, табл. 1, 2), а также шкалы CURB/CRB-65 (рис. 2) и SMART-COP (рис. 3, табл. 3–5).
К сожалению, эти и ряд других шкал не свободны от контраргументов, поскольку не учитывают социальных факторов, ряд значимых сопутствующих заболеваний, в т.ч. декомпенсацию или обострение последних, «гиперболизируют» возраст пациентов в отсутствие других факторов риска неблагоприятного исхода либо, напротив, недооценивают прогноз для лиц молодого возраста и т.д.

Необходимость госпитализации в ОРИТ
Наиболее эффективным инструментом для выработки показаний к направлению в ОРИТ являются рекомендации Аме...












