Акушерство и Гинекология №6 / 2020
Дифференциальный подход к лечению апикального пролапса вагинальным доступом
1) Медицинский институт ФГАОУ ВО «Российский университет дружбы народов», Москва, Россия;
2) ГБУЗ «Городская клиническая больница № 29 им. Н.Э. Баумана» Департамента здравоохранения г. Москвы,
Москва, Россия
Дифференциальный подход к лечению апикального пролапса приобретает высокую актуальность. В статье представлен обзор литературы, в том числе рандомизированных исследований, посвященных лечению апикального пролапса вагинальным доступом. Большое внимание уделено современным методам коррекции апикального пролапса при помощи нативных тканей и с использованием mesh-технологий. Описаны интра- и постоперационные осложнения. Сложный процесс выбора оперативного вмешательства непосредственно зависит от характера и выраженности пролапса.
Заключение. Необходимым является учет общего состояния женщины, ее желания сохранить матку, а также предпочтений и возможностей хирурга. Знание топографической анатомии, соблюдение техники установки импланта, индивидуальный подход обеспечивают успех оперативного лечения.
Пролапс тазовых органов (ПТО) является одной из основных проблем здравоохранения, затрагивающей до 50% женщин, и его распространенность увеличивается с возрастом [1]. Апикальным пролапсом (АП) принято считать опущение шейки матки или оставшейся части влагалища после гистерэктомии, которая может сочетаться с передним (цистоцеле) и задним пролапсом (ректоцеле) [2–4]. АП составляет 15% всех видов пролапсов гениталий (ПГ), 80% АП сочетается с передним пролапсом [5–7]. Коррекция АП представляет собой одну из основных проблем в реконструктивной хирургии тазового дна [2].
Для лечения АП применяют консервативные и хирургические методы. Однако и в настоящее время продолжаются дискуссии о том, какие методы являются наиболее эффективными и безопасными [2].
К консервативным методам лечения АП относят: пессарий, фотодинамическую терапию, упражнения Кегеля. Однако данные способы лечения не являются эффективными для АП III–IV степени и применяются в основном с целью профилактики или на начальном этапе заболевания [8, 9]. Кроме того, рецидивы после коррекции ПТО составляют 30–40% [10], и, по данным рандомизированных перспективных и ретроспективных исследований, безупречные анатомические результаты не всегда гарантируют пациентке функциональную удовлетворенность в выполненной операции [10, 11].
В этой статье мы представляем различные хирургические способы лечения АП, а именно вагинальный подход к лечению АП, который может включать определенные методы, например, крепление к маточно-крестцовой или сакроспинальной связке или фиксацию с использованием mesh-технологий [12].
Подвешивание за маточно-крестцовую связку (uterosacral ligament suspension, далее – ULS) впервые было описано Miller N.F. в 1927 г. Операция выполнялась вагинальным способом путем билатеральной фиксации свода влагалища к основанию ножек крестцово-маточных связок нерассасывающимися «подъемными швами» [13]. Позже, в 1957 г., McCall M. предложил совмещать данную технику с кульдопластикой и сообщал об отсутствии послеоперационного энтероцеле после 3 лет наблюдения [14].
В 2000 г. Shull B.L. et al. опубликовали результаты 5-летнего наблюдения за отдаленными результатами после ULS у 302 женщин с АП IV степени по Baden Walker. Авторы отметили, что на повторный прием пришли 289/302 (96%) женщин. Из них 86% (251/289) не имели никаких жалоб и рецидивов пролапса, у 14% (38/289) отмечено незначительное опущение, при этом у 14/38 (37%) отмечен рецидив цистоцеле. В трех наблюдениях потребовалась интраоперационная гемотрансфузия, в одном наблюдении – утероцистостомия из-за повреждения мочеточника, двум пациенткам пришлось снять швы из-за отсутствия оттока мочи в раннем послеоперационном периоде, позже швы были наложены под контролем цистоскопии. Кроме того, одна женщина 85 лет с деменцией умерла дома на 4-е сутки после операции. Вскрытие не проводилось, предположительно – тромбоэмболия легочной артерии. Еще в одном наблюдении отмечена интраоперационная гибель у женщины 56 лет из-за сердечной недостаточности [15].
Повреждения мочеточника и мочевого пузыря являются одной из частых проблем во время операции ULS, поэтому после операции требуется проведение контрольной цистоскопии [16]. В некоторых случаях, когда маточно-крестцовые связки не идентифицированы или имеют недостаточную длину, применяется фиксация свода влагалища к фасции подвздошно-копчиковой мышцы билатерально. Эта процедура имеет преимущества в виде снижения вероятности нервно-сосудистой травмы и послеоперационного цистоцеле [17, 18]. Meeks G.R. (1994) сообщали об анатомическом успехе в 96% наблюдений у 110 пациентов [19]. Medina C.A. et al. (2008) сообщали, что подвешивание к фасции подвздошно-копчиковой мышцы не сокращает длину влагалища, в то время как при сакроспинальной фиксации наблюдается укорочение [20].
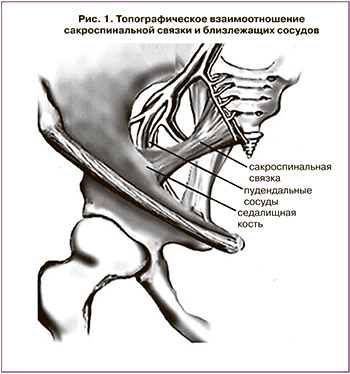 Фиксация за сакроспинальную связку (sacrospinous ligament fixation, далее –SLF) трансвагинальным доступом получила широкое применение после публикации Randall и D. Nichols в 1971 г. Данная методика используется для коррекции постгистерэктомического пролапса купола влагалища. Одной из основных причин является нарушение целостности крестцово-шеечно-кардинального комплекса, приводящего к ослаблению тазовой диафрагмы (рис. 1, 2) [8, 12, 21].
Фиксация за сакроспинальную связку (sacrospinous ligament fixation, далее –SLF) трансвагинальным доступом получила широкое применение после публикации Randall и D. Nichols в 1971 г. Данная методика используется для коррекции постгистерэктомического пролапса купола влагалища. Одной из основных причин является нарушение целостности крестцово-шеечно-кардинального комплекса, приводящего к ослаблению тазовой диафрагмы (рис. 1, 2) [8, 12, 21].
Суть данной методики заключается в фиксации свода влагалища к сакроспинальной связке нерассасывающимися синтетическими швами. Хирургическая техника сакроспинальной фиксации начинается с разреза по задней стенке влагалища с диссекцией тканей, открытия параректального пространства, выделения сакроспинальной связки. Для прошивания связки существует несколько методик. Наиболее распространены фиксация с использованием иглы Дешана и техника K. Myazaky (1987). Она более безопасна и проста, так как иглу проводят сквозь связку в околопрямокишечном пространстве под визуальным контролем. Продолжительность операции в среднем не превышает...












