Акушерство и Гинекология №11 / 2014
Дисменорея. Современный взгляд на этиопатогенез и терапию в практике акушера-гинеколога
ГБУЗ ГКБ № 29 им. Н.Э. Баумана, филиал № 2, Департамент здравоохранения г. Москвы, Россия; Кафедра акушерства и гинекологии лечебного факультета ГБОУ ВПО Российский национальный исследовательский медицинский университет Минздрава России, ГБУЗ ДКЦ № 1 Департамента здравоохранения г. Москвы
Дисменорея является одной из значимых проблем не только с медицинской, но и с социальной точки зрения. В статье описаны основные формы дисменореи, современные концепции этиологии и патогенеза. Подчеркивается важность фармакотерапии в качестве ключевого принципа лечения. Приведены основные группы препаратов выбора для терапии и факторы, позволяющие индивидуализировать лечение дисменореи в зависимости от выявленных особенностей женского организма. Проведен анализ данных клинических исследований ингибиторов фосфодиэстеразы IV, показавший эффективность и безопасность препаратов этой группы для комплексной терапии первичной дисменореи, особенно при сочетании данного заболевания с патологией желудочно-кишечного тракта и желчевыводящих путей.
Согласно международной классификации нарушение менструального цикла, проявляющееся в болезненных менструациях, обозначается как «дисменорея». В переводе с греческого языка это дословно означает «затрудненное менструальное истечение». В отечественной литературе нередко и до настоящего времени используются устаревшие синонимы «альгодисменорея» или «альгоменорея».
Дисменорея представляет собой циклический патологический процесс, при котором в дни менструации появляются выраженные боли внизу живота, что сопровождается комплексом вегетативных, обменно-эндокринных, эмоционально-психических симптомов. Болевой синдром сопровождается развитием вегетативных и вегетативно-сосудистых реакций. Иногда ведущим симптомом может быть одна из вышеперечисленных жалоб, которая беспокоит больную больше, чем боль. Сильная боль истощает нервную систему, способствует развитию астенического состояния, снижает память и работоспособность [1, 2].
Дисменорея является одной из значимых проблем не только с медицинской, но и с социальной точки зрения: болевой синдром – частая причина временного снижения трудоспособности в женской популяции. По данным разных авторов, дисменорея встречается у 8–80% менструирующих женщин [1–3]. По данным литературы, около 30–50% женщин детородного возраста страдают от дисменореи, при этом от 10 до 15% женщин каждый месяц в течение 1–3 дней нетрудоспособны [4]. Частота и структура дисменореи зависят от возраста. Среди подростков от 10 до 20 лет первичная дисменорея встречается, по разным данным, с частотой 43–90%, причем частота повышается с гинекологическим возрастом и достигает пика на 5-м году после менархе. Менструальная боль обычно сохраняется в возрасте 20–24 лет, а исчезает после родов либо постепенно уменьшается с течением времени у женщин старше 25 лет. В репродуктивном возрасте дисменорея чаще является результатом приобретенных заболеваний органов малого таза и встречается практически у каждой третьей женщины.
Дисменорея подразделяется на первичную I) спазматическая функциональная) и вторичную II) (органическая).
Первичная дисменорея – это патологический, циклически повторяющийся синдром, характеризующийся болезненностью в гипогастральных отделах во время менструации при отсутствии патологических изменений со стороны половых органов. Первичная дисменорея широко распространена, возможно, она встречается больше чем у 50% женщин и бывает тяжелой приблизительно у 5–15% женщин. В противоположность этому при вторичной дисменорее боли являются следствием каких-либо заболеваний органов малого таза [3].
Этиология и патогенез тяжелой тазовой боли в отсутствие органического субстрата оставалась загадкой вплоть до второй половины XX века. В 950-х гг. была предложена концепция о дисменорее как о результате изменения активности процесса отторжения эндометрия. Вскоре были выделены и идентифицированы простагландины Е2 и F2a. Высокий уровень этих веществ в менструальной крови, эндометрии, миометрии и системном кровотоке либо же увеличение соотношения ПГF2а/ПГЕ2 обнаруживаются у женщин с дисменореей [5, 6]. Вместе с лейкотриенами простагландины относятся к классу эйкосаноидов и являются производными арахидоновой кислоты. Простагландины известны как мощные стимуляторы сократительной деятельности миометрия. ПГF2a обладает при этом свойствами вазоконстриктора, а ПГЕ2 – вазодилататора. При высоком уровне простагландинов увеличивается сократительная активность матки, а изменение соотношения их фракций приводит к сосудистому спазму и локальной ишемии. В итоге возникает гипоксия клеток, накопление биологически активных веществ, сенсибилизация нервных окончаний к действию брадикининов и других медиаторов воспаления, боль. Снятие спазма разрывает данный порочный круг, тем самым способствуя устранению боли [7] (рисунок).
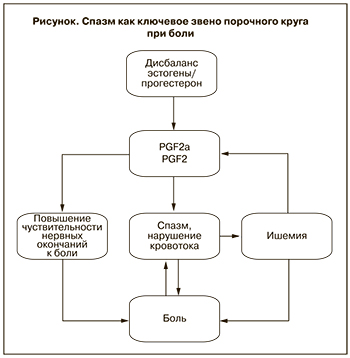 У пациенток с дисменореей внутриматочное давление, амплитуда и частота маточных сокращений в 2–2,5 раза превышают соответствующие показатели здоровых женщин [8, 9]. Простагландины и лейкотриены сами не способны вызывать болевой импульс, но они потенцируют эффекты истинных медиаторов боли. Таким образом, боль при дисменорее имеет двоякое происхождение: она возникает в результате маточных сокращений и вторичной ишемии, а также в результате повышения чувствительности тканей к медиаторам боли.
У пациенток с дисменореей внутриматочное давление, амплитуда и частота маточных сокращений в 2–2,5 раза превышают соответствующие показатели здоровых женщин [8, 9]. Простагландины и лейкотриены сами не способны вызывать болевой импульс, но они потенцируют эффекты истинных медиаторов боли. Таким образом, боль при дисменорее имеет двоякое происхождение: она возникает в результате маточных сокращений и вторичной ишемии, а также в результате повышения чувствительности тканей к медиаторам боли.
Установлено также, что снижение синтеза прогестерона желтым телом приводит к разрушению лизосом эндометриальных клеток и высвобождению фосфолипазы А2 [10]. Таким образом, очевидно, что высокая концентрация прогестерона в нормальном менструальном цикле является одним из факторов, препятствующих гиперпродукции простагландинов и формированию дисменореи.
Важную этиологическую роль в гиперактивности миометрия играет гормон задней доли гипофиза – вазопрессин. Ряд исследований свидетельствует об увеличении уровня вазопрессина в перименструальный период у женщин с дисменореей. Нарушение соот...












