Кардиология №4 / 2017
Эффективность краткосрочной терапии мельдонием у больных с хронической сердечной недостаточностью ишемической этиологии и сахарным диабетом 2-го типа
ФГБОУ ВО Волгоградский государственный медицинский университет Минздрава РФ, Волгоград
Цель исследования. Оценить эффективность краткосрочной терапии и эндотелиотропные свойства мельдония в составе базисного лечения пациентов с хронической сердечной недостаточностью и сахарным диабетом 2-го типа. Выявлена способность мельдония достоверно улучшать эндотелиальную функцию, состояние микрососудистого русла и благоприятно влиять на вариабельность ритма сердца.
По данным Европейского общества кардиологов (ESC), сердечная недостаточность (СН) имеется у 1—2% взрослой популяции экономически развитых стран. В 55-летнем возрасте риск развития СН в течение оставшейся жизни составляет 33% у мужчин и 28% у женщин. В течение года умирают 17% госпитализированных и 7% амбулаторных пациентов с СН [1]. Наличие у пациента хронической сердечной недостаточности (ХСН) ишемической природы и сахарного диабета (СД) 2-го типа значительно ухудшает прогноз ХСН. По результатам популяционных и клинических исследований, риск смерти у этой категории пациентов увеличивается в 1,29—3,19 раза [2]. Одним из определяющих факторов прогрессирования и формирования неблагоприятного прогноза является присущая ХСН дисфункция эндотелия [3, 4]. СД 2-го типа не только отягощает, но и определяет сложность патогенетических путей формирования дисфункции эндотелия у больных с ХСН, что является следствием вовлеченности в процесс как макро-, так и микрососудистого русла [5, 6].
 Большое значение при проведении мероприятий по коррекции дисфункции эндотелия имеет патогенетическая обоснованность использования лекарственных препаратов. Показано, что начальные проявления активации эндотелия, такие как увеличение размеров клеток и органелл, индукция новых функций без потери целостности эндотелия, представляют собой обратимую его дисфункцию, тогда как поздние повреждения эндотелия (апоптоз и некроз) являются необратимыми [7]. Ключевая роль в патогенезе дисфункции эндотелия у пациентов с ХСН и СД принадлежит внутриклеточному окислительному стрессу, поэтому представляется перспективным при лечении пациентов этой категории применение препаратов, обладающих антиоксидантным потенциалом, и, прежде всего, мельдония, использование которого патогенетически обосновано как у пациентов с СД 2-го типа, так и в реабилитационном периоде инфаркта миокарда [8–10].
Большое значение при проведении мероприятий по коррекции дисфункции эндотелия имеет патогенетическая обоснованность использования лекарственных препаратов. Показано, что начальные проявления активации эндотелия, такие как увеличение размеров клеток и органелл, индукция новых функций без потери целостности эндотелия, представляют собой обратимую его дисфункцию, тогда как поздние повреждения эндотелия (апоптоз и некроз) являются необратимыми [7]. Ключевая роль в патогенезе дисфункции эндотелия у пациентов с ХСН и СД принадлежит внутриклеточному окислительному стрессу, поэтому представляется перспективным при лечении пациентов этой категории применение препаратов, обладающих антиоксидантным потенциалом, и, прежде всего, мельдония, использование которого патогенетически обосновано как у пациентов с СД 2-го типа, так и в реабилитационном периоде инфаркта миокарда [8–10].
Цель исследования: оценить эффективность краткосрочной терапии и эндотелиотропные свойства мельдония (идринол, раствор для внутривенного применения, производитель ЗАО «ФармФирма «Сотекс») в составе базисного лечения пациентов с ХСН и СД 2-го типа.
Материал и методы
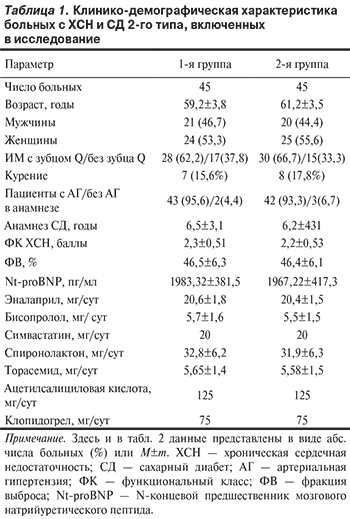
Проведено открытое проспективное рандомизированное сравнительное исследование в параллельных группах. В исследовании приняли участие 90 больных СД 2-го типа мужчин и женщин с уровнем гликированного гемоглобина (HbA1с) <7,5%, находившихся на стационарном лечении через 5—6 нед после перенесенного инфаркта миокарда, с ХСН I—III функциональных классов (ФК). Критериями исключения из исследования были ХСН IV ФК, неконтролируемая злокачественная артериальная гипертензия, прогрессирующая стенокардия, гемодинамически значимые пороки сердца и нарушения ритма, СД 1-го типа, ожирение III степени, тяжелые заболевания эндокринной системы помимо СД, терапия инсулином, клинически выраженная печеночная и почечная недостаточность, любые другие заболевания, которые могли повлиять на результаты исследования. Протокол исследования одобрен региональным этическим комитетом. Все пациенты были распределены методом простой рандомизации на 2 группы по 45 человек: 1-я (основная) группа — пациенты с ХСН и СД 2-го типа, которые получали бисопролол, эналаприл, ацетилсалициловую кислоту, клопидогрел, симвастатин, при необходимости — торасемид, спиронолактон и нитраты, базисную сахароснижающую терапию. Дополнительно назначался цитопротектор мельдоний (идринол для внутривенного введения) 1 раз в сутки по 500 мг (5 мл) в течение 10—14 дней (12,3±1,67 дней); 2-я группа (контрольная) — пациенты с ХСН и СД 2-го типа, принимающие только препараты базисной терапии ХСН ишемической этиологии и базисную терапию СД 2-го типа.
 Все пациенты с ХСН и СД 2-го типа принимали пероральные сахароснижающие препараты: метформин (823,3±57,7 мг/сут) и/или глибенкламид (9,4±2,4 мг/сут). Терапия ХСН проводилась в соответствии с Национальными рекомендациями рекомендациями ОССН, РКО и РНМОТ по диагностике и лечению ХСН (четвертый пересмотр) [11]. Медикаментозное лечение СД 2-го типа соответствовало «Алгоритмам специализированной медицинской помощи больным сахарным диабетом» (2015). Средние дозы базисных препаратов, применяемых для лечения ХСН и СД 2-го типа, статистически значимо не различались между группами. Обе группы не имели достоверных различий по возрасту, половому составу, тяжести СД 2-го типа и ХСН (табл. 1).
Все пациенты с ХСН и СД 2-го типа принимали пероральные сахароснижающие препараты: метформин (823,3±57,7 мг/сут) и/или глибенкламид (9,4±2,4 мг/сут). Терапия ХСН проводилась в соответствии с Национальными рекомендациями рекомендациями ОССН, РКО и РНМОТ по диагностике и лечению ХСН (четвертый пересмотр) [11]. Медикаментозное лечение СД 2-го типа соответствовало «Алгоритмам специализированной медицинской помощи больным сахарным диабетом» (2015). Средние дозы базисных препаратов, применяемых для лечения ХСН и СД 2-го типа, статистически значимо не различались между группами. Обе группы не имели достоверных различий по возрасту, половому составу, тяжести СД 2-го типа и ХСН (табл. 1).
Для решения поставленных задач проводилось клиническое обследование пациентов с оценкой ФК ХСН пациента по тесту с 6-минутной ходьбой (ТШХ). Кроме того, определяли уровень N-концевого предшественника мозгового натрийуретического пептида (Nt-proBNP) методом иммуноферментного анализа с помощью наборов Biomedica на биохимическом анализаторе.
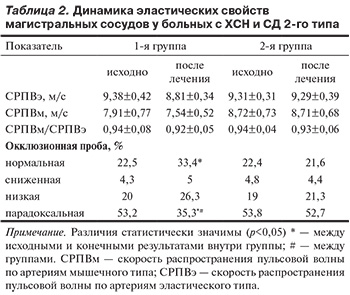
 Для оценки сосудистого компонента функции эндотелия исследовали состояние микроциркуляторного русла (МЦР) и реактивность крупных артерий после проведения окклюзионной пробы. Состояние МЦР пациентов исследовали с помощью лазерного анализатора микроциркуляции крови ЛАКК-ОП (Россия). С учетом оценки параметров микроциркуляции можно выделить нормальные и патологические гемодинамические типы микроциркуляции (ГТМ) [12]. Реактивность крупных артерий оценивали после проведения окклюзионной пробы в течение 3 мин в стандартных условиях с помощью сфигмографической приставки на аппаратно-программном комплексе Поли-Спектр-8/Е. Изучали зависимую от эндотелия вазодилатацию путем анализа изменения скорости распространения пульсовой волны по артериям мышечного типа (СРПВм) на фоне реактивной гиперемии (нормальной пробой считали снижение СРПВм от 15 до 20%, сниженной — от 10 до 14,9%, низкой — от 5 до 9,9%, парадоксальной — повышение СРПВм после окклюзии плечевой артерии в течение 3 мин по сравнению с СРПВм в покое) [13].
Для оценки сосудистого компонента функции эндотелия исследовали состояние микроциркуляторного русла (МЦР) и реактивность крупных артерий после проведения окклюзионной пробы. Состояние МЦР пациентов исследовали с помощью лазерного анализатора микроциркуляции крови ЛАКК-ОП (Россия). С учетом оценки параметров микроциркуляции можно выделить нормальные и патологические гемодинамические типы микроциркуляции (ГТМ) [12]. Реактивность крупных артерий оценивали после проведения окклюзионной пробы в течение 3 мин в стандартных условиях с помощью сфигмографической приставки на аппаратно-программном комплексе Поли-Спектр-8/Е. Изучали зависимую от эндотелия вазодилатацию путем анализа изменения скорости распространения пульсовой волны по артериям мышечного типа (СРПВм) на фоне реактивной гиперемии (нормальной пробой считали снижение СРПВм от 15 до 20%, сниженной — от 10 до 14,9%, низкой — от 5 до 9,9%, парадоксальной — повышение СРПВм после окклюзии плечевой артерии в течение 3 мин по сравнению с СРПВм в покое) [13].












