Акушерство и Гинекология №3 / 2016
Эффективность выявления вируса папилломы человека при помощи устройства для самостоятельного забора вагинального отделяемого
ГБОУ ВПО Кемеровская государственная медицинская академия Минздрава России, кафедра акушерства и гинекологии № 2, Кемерово, Россия
Цель исследования. Выявить частоту инфицированности вирусом папилломы человека (ВПЧ) среди женщин, находящихся в местах лишения свободы и определить прогностическую ценность диагностики ВПЧ высокого канцерогенного риска (ВПЧ-ВР) с помощью прибора Qvintip.
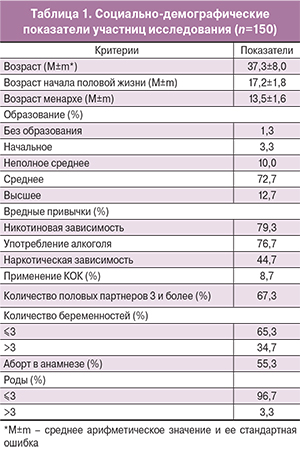
Материал и методы. Обследованы 150 женщин в возрасте 25–59 лет (средний возраст составил 37,3±8,0 года), находящихся в местах лишения свободы. Проведен забор вагинального отделяемого с помощью прибора Qvintip и взятие мазка из цервикального канала врачом для дальнейшего исследования на ВПЧ-ВР методом полимеразной цепной реакции (ПЦР).
Результат. Из 150 обследованных 36,7% инфицированы ВПЧ-ВР. 61,8% ВПЧ – позитивных женщин инфицированы несколькими типами ВПЧ-ВР. Более чем у 1/3 обследованных обнаружено сочетание 16-го типа ВПЧ с 31,33,39,52,58 типами. При моноинфекции превалирует 16-й тип ВПЧ. Чувствительность диагностики ВПЧ-ВР при взятии материала самостоятельно женщиной с помощью прибора Qvintip составила 78,3%, специфичность – 91,3%.
Заключение. Полученные данные свидетельствуют о высокой частоте инфицированности ВПЧ-ВР женщин, находящихся в местах лишения свободы. Устройство для самостоятельного забора вагинального отделяемого обладает высокой прогностической ценностью и может быть рекомендовано для выявления ВПЧ.
Папилломавирусная инфекция является одной из самых распространенных инфекций, передающихся половым путем. Поражая эпителиальные клетки, инфекция может протекать как бессимптомно, так и вызывать различные поражения, включая рак [1].
Центральным этиологическим фактором интраэпителиального рака и предраковых неопластических поражений шейки матки признан вирус папилломы человека (ВПЧ) высокого канцерогенного риска (ВПЧ-ВР) [2].
После инфицирования ВПЧ-ВР уже через 3 года у 27% женщин развивается цервикальная интраэпителиальная неоплазия (ЦИН) высокой степени. Наиболее опасным фактором прогрессии является длительная (более 2 лет) персистенция ВПЧ [3].
В крупном ретроспективном перекрестном исследовании (108288/108290) с участием 17 европейских стран была изучена распространенность различных генотипов ВПЧ у женщин с диагностированным раком шейки матки (РШМ). Методом полимеразной цепной реакции (ПЦР) выявляли 14 генотипов ВПЧ-ВР (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68/73). В ходе исследования установлено, что у женщин с гистологическим диагнозом «аденокарцинома шейки матки» 16/18/45 генотипы ВПЧ выявлены в 98,3%; при раке in situ – в 97,3%; при железисто-плоскоклеточном раке – в 91,3% случаев [4].
 В Москве определяли клинико-экономическую эффективность выявления ЦИН; установлено, что наиболее оптимальным является комбинированное использование ВПЧ-теста и цитологии. Чувствительность ВПЧ-теста составила 89,7% [5].
В Москве определяли клинико-экономическую эффективность выявления ЦИН; установлено, что наиболее оптимальным является комбинированное использование ВПЧ-теста и цитологии. Чувствительность ВПЧ-теста составила 89,7% [5].
После установления роли ВПЧ в развитии РШМ во всем мире начались поиски новых эффективных методик для ранней диагностики предрака и РШМ. Многие страны предлагают включить выявление ВПЧ-ВР в программы скрининга РШМ.
В 2015 году в США проведено исследование, которое показало, что использование только ВПЧ-теста в качестве скринингового метода у женщин старше 25 лет имеет равнозначную эффективность по сравнению с гибридным скринингом, при котором в возрасте 25–29 лет проводят только цитологическое исследование, а у женщин старше 30 лет проводят как цитологию, так и ВПЧ-тест [6].
Во многих странах проведены исследования для определения чувствительности самозабора вагинального отделяемого в выявлении ЦИН II/III. Получены противоречивые данные: в большинстве работ показана высокая чувствительность данного метода: в Китае (86,2%) [7], в Великобритании (81%) [8], в Индии (83%) [9], в США (85%) [10], на Гаити (87,5%) [11]; однако исследование, проведенное в Южной Африке показало значимо меньшую чувствительность данного метода – 66% [12].
Помимо оценки эффективности в исследованиях изучалось удобство применения устройств для самотестирования по сравнению со взятием материала врачом. Количество женщин в Швеции, прошедших самотестирование, в три раза выше, чем женщин, пришедших для осмотра специалистом. Одним из основных объяснений в анкетах был ответ: «неприятные ощущения при гинекологическом осмотре» [13]. В Тайване женщины, не посетившие скрининг (n=282), основными причинами отметили: отсутствие времени, низкий риск развития РШМ, боязнь положительного результата и предчувствие боли от проведения осмотра. Среди опрошенных женщин 90,8% отметили простоту и удобство самотестирования, а 88,3% порекомендуют пройти данный тест своим знакомым [14].
За последние годы во многих регионах России заболеваемость и смертность от РШМ возросла; все чаще заболевание встречается в молодом возрасте (30–39 лет). Является серьезной проблемой как первичная профилактика РШМ (регуляция гендерного поведения, вакцинация), так и вопросы скрининга: отсутствует регулярное наблюдение, не проводится ежегодный профилактический осмотр. Так, по данным К.В. Марочко (2015), из 65 пациенток, поступивших в стационар с диагнозом РШМ, цитологический скрининг применялся только у 5%, а ВПЧ-тестирование не проведено ни в одном случае. Первичная диагностика РШМ проводится преимущественно гистологическим методом, а в половине случаев – по обращаемости с выраженными клиническими ...












