Акушерство и Гинекология №6 / 2016
Эхографические предикторы критического состояния у плода
ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова, Москва;
Первый московский государственный медицинский университет имени И.М. Сеченова, Россия
Цель исследования. Определение начальных эхографических маркеров плацентарной дисфункции у беременных с последующей антенатальной гибелью плода.
Материал и методы. В работе проведен ретроспективный анализ 38 женщин, у которых течение беременности осложнилось антенатальной гибелью плода на сроках 24–36 недель гестации (основная группа). Контрольная группа сформирована из 28 женщин с физиологической беременностью. Проанализированы данные анамнеза, клинико-лабораторных исследований, а также эхографического исследования беременных и морфологического изучения последа.
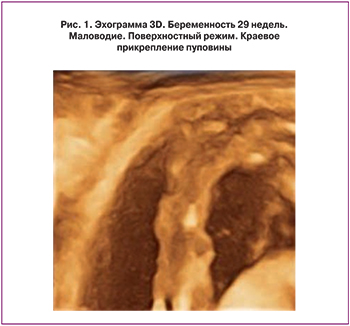
Результаты исследования. Основными осложнениями беременности, которые привели к антенатальной гибели плодов во II триместре явились тяжелая преэклампсия и инфекционные поражения плода и плаценты. Клинические проявления преэклампсии отмечались у 12 (31,6%) пациенток основной группы. Выявлены эхографические призаки плацентарной дисфункции в виде развития синдрома задержки плода (в 34,2%) женщин. При этом синдром задержки роста плода, развившийся во II триместре беременности выявлен в 10,5%, в III триместре беременности – в 23,7%.
Заключение. Наиболее информативными эхографическими маркерами критического состояния у плода являются: маловодие, специфические изменения в плаценте, синдром задержки роста плода, патологические показатели кровотока в фето-плацентарном комплексе.
Антенатальные потери остаются актуальной, социально значимой и недостаточно изученной проблемой [1–3]. Причины антенатальной гибели плода многообразны и включают гипоксию, врожденные пороки развития у плода, внутриутробную инфекцию, диабетическую фетопатию [4–7]. Основной причиной мертворождения является внутриутробная и интранатальная гипоксия. Так, согласно данным Росстата, в целом по Российской Федерации гипоксия как причина смерти была зарегистрирована в 84,8% от всех случаев мертворождения в 2010 году и в 81,8% – в 2012 году [8, 9].
В свою очередь, внутриутробная гипоксия плода считается клиническим проявлением критической формой плацентарной дисфункции [10–12]. Частота плацентарной недостаточности (ПН) по данным различных авторов варьирует от 5% до 65%, в то время как перинатальная заболеваемость при ПН достигает 73% [3, 7, 13, 14].
Целью исследования стало определение начальных эхографических маркеров плацентарной дисфункции у беременных с последующей антенатальной гибелью плода.
Материал и методы исследования
В основу работы положен ретроспективный анализ 38 женщин, у которых течение беременности осложнилось антенатальной гибелью плода на сроках 24–36 недель гестации (основная группа). Контрольная группа сформирована из 28 женщин с физиологической беременностью. В контрольной группе родоразрешение осуществлялось в доношенном сроке. Критериями включения явились одноплодная беременность, антенатальная гибель плодов на сроках более 23 недель.
Критериями исключения в исследовании явились: многоплодная беременность, беременность с наличием хромосомных заболеваний или пороков развития у плода.
Анализировали данные анамнеза, клинико-лабораторных исследований, а также эхографического исследования беременных и морфологического изучения последа. Эхографическое обследование плодов произведено при помощи ультразвуковых приборов с использованием трансабдоминального и трансвагинального доступов, датчиками частотой 3,5–7,5 МГц. Проводилось ультразвуковое исследование (фетометрия, плацентометрия, оценка количества околоплодных вод), а также допплерометрическое исследование кровотока в артериях пуповины (АП), средней мозговой артерии (СМА), венозном протоке (ВП).
Нарушение кровотока в маточных артериях и АП диагностировали при выявлении низкого значения конечной диастолической скорости кровотока, что выражалось в увеличении численных значений индекса резистентности (ИР) выше 95-го перцентиля нормативных значений ИР. Нарушение кровотока в СМА плода диагностировалось при выявлении повышенной диастолической скорости кровотока, что выражалось в снижении численных значений ИР или пульсационного индекса (ПИ) менее 5-го перцентиля нормативных показателей [1, 15].
Макроскопическое изучение последов проводили по стандартной методике [10, 16]. После макроскопического изучения из центральной зоны плаценты вырезали кусочки ткани, которые фиксировали в 10% нейтральном формалине. Гистологическое исследование проводили на парафиновых срезах, окрашенных гематоксилином и эозином.
Статистическая обработка материалов проводилась с использованием статистических функций программы MS Excel 2000.
Результаты исследования и их обсуждение
На первом этапе были изучены особенности анамнеза беременных женщин. При анализе экстрагенитальной патологии установлено, что у 8 женщин (21,1%) с антенатальной гибелью плода имелся хронический пиелонефрит, в том числе в фазе обострения – в половине наблюдений. У 5(13,2%) пациенток в анамнезе имелись сведения о цистите, у 3 (7,9%) из них отмечено обострение во время беременности. Шесть (15,8%) женщин перенесли острые респираторные заболевания в I триместре беременности. Клинические признаки хронической артериальной гипертензии (АГ) определялись у 8 (21,1%) беременных. Острые респираторные заболевания (с повышением температуры тела до 37,8°С) отмечались у каждой третьей пациентки.
 У 10 (26,3%) беременных основной группы в анамнезе имели также место искусственные аборты, при этом у 8 (21,1%) женщин отмечено два и более абортов, у 4 (10,5%) – неразвивающаяся беременность.
У 10 (26,3%) беременных основной группы в анамнезе имели также место искусственные аборты, при этом у 8 (21,1%) женщин отмечено два и более абортов, у 4 (10,5%) – неразвивающаяся беременность.
В данной группе по сравнению...












