Акушерство и Гинекология №6 / 2024
Экономические аспекты внедрения тестов для ранней диагностики преэклампсии в рутинную практику ведения беременности
1) ФГБУ «Научно-исследовательский финансовый институт Министерства финансов Российской Федерации», Москва, Россия;
2) ООО «Хелс энд Маркет Аксесс Консалтинг», Москва, Россия;
3) ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии, перинатологии имени академика В.И. Кулакова» Министерства здравоохранения Российской Федерации, Москва, Россия;
4) ГБУЗ МО «Московский областной научно-исследовательский институт акушерства и гинекологии имени академика В.И. Краснопольского», Москва, Россия;
5) ФГБУН «Институт экономики Российской академии наук», Москва, Россия
Преэклампсия (ПЭ) является одним из наиболее серьезных осложнений беременности и встречается с частотой 2–8%. За последнее десятилетие стало возможным раннее выявление ПЭ путем определения соотношения ангиогенных факторов sFlt-1/PlGF, что может привести к уменьшению частоты материнских и перинатальных осложнений.
Цель: Оценка влияния внедрения соотношения sFlt-1/PlGF для ранней диагностики ПЭ в рутинную практику ведения беременности на клинические исходы и затраты системы здравоохранения в Российской Федерации.
Материалы и методы: Исследование базировалось на математической модели, предполагающей определение соотношения ангиогенных факторов sFlt-1/PlGF у всех беременных женщин с высоким риском развития ПЭ, установленным по итогам скрининга I триместра. Исходными данными для построения модели послужили результаты клинического исследования PROGNOSIS, а также статистические материалы и проведенный опрос экспертов. Предполагалось, что раннее выявление ПЭ будет способствовать оптимизации тактики ведения беременности и снижению затрат ресурсов системы здравоохранения, включающих профилактическое наблюдение, экстренные и плановые госпитализации, терапию осложнений беременности. Апробация разработанной модели была проведена на примере Московской области, Самарской области и Республики Башкортостан.
Результаты: При внедрении тестирования в рутинную практику ведения беременностей возможно снижение частоты жизнеугрожающих осложнений для беременной (тяжелая ПЭ, HELLP-синдром) и плода/новорожденного (мертворождение, перинатальная смертность, респираторный дистресс-синдром, перивентрикулярная лейкомаляция). При этом за счет снижения числа случаев оказания медицинской помощи пациенткам, у которых ПЭ в итоге не развивается (ошибочно диагностированных без теста), а также числа экстренных госпитализаций и родоразрешений у пациенток, у которых ПЭ развивается вне стационара (в отсутствие своевременной диагностики), общие затраты бюджета системы ОМС не вырастут при среднем количестве тестирований 1,45 и менее на одну беременную женщину с высоким риском развития ПЭ.
Заключение: Внедрение соотношения sFlt-1/PlGF в рутинную практику ведения пациенток с высоким риском развития ПЭ способно снизить количество неблагоприятных исходов ведения беременности и расходы на ведение беременностей.
Вклад авторов: Авксентьев Н.А., Макаров А.С., Ходжаева З.С., Травкина А.А., Медведев А.П., Иванец Т.Ю. – концепция и дизайн исследования, сбор и обработка материала, статистическая обработка данных, написание текста, редактирование. Все авторы сделали эквивалентный вклад в подготовку публикации.
Конфликт интересов: Авторы заявляют об отсутствии конфликтов интересов.
Финансирование: Работа выполнена без спонсорской поддержки.
Благодарность: Авторы выражают благодарность д.м.н., заведующему отделом акушерства и перинатологии ФГБНУ «НИИ АГиР им. Д.О. Отта» (Санкт-Петербург) Капустину Роману Викторовичу за экспертную и методологическую помощь при подготовке данной публикации.
Для цитирования: Авксентьев Н.А., Макаров А.С., Ходжаева З.С., Травкина А.А., Медведев А.П., Иванец Т.Ю. Экономические аспекты внедрения тестов для ранней диагностики преэклампсии
в рутинную практику ведения беременности.
Акушерство и гинекология. 2024; 6: 134-144
https://dx.doi.org/10.18565/aig.2024.141
Преэклампсия (ПЭ) – осложнение беременности, родов и послеродового периода, характеризующееся повышением после 20-й недели беременности систолического АД≥140 мм рт. ст. и/или диастолического АД≥90 мм рт. ст., независимо от уровня АД в анамнезе, в сочетании с протеинурией или хотя бы одним другим параметром, свидетельствующим о присоединении полиорганной недостаточности. Согласно статистическим данным, распространенность ПЭ в Российской Федерации в 2022 г. составила 37,16 случая на 1000 беременностей [1].
Несмотря на многолетнее изучение патофизиологии ПЭ, существующие методы диагностики долгое время оставались ограниченными и не позволяли достоверно диагностировать состояние до появления первых симптомов. В последние годы в практику ведения беременности стало внедряться определение соотношения ангиогенных факторов – растворимая fms-подобная тирозинкиназа (sFlt)-1/плацентарный фактор роста (PlGF). В частности, определение соотношения sFlt-1/PlGF указано в качестве надежного метода ранней диагностики ПЭ в клинических рекомендациях «Преэклампсия. Эклампсия. Отеки, протеинурия и гипертензивные расстройства во время беременности, в родах и послеродовом периоде», одобренных Научно-практическим Советом Минздрава России в 2021 г. [2]. Согласно клиническому исследованию PROGNOSIS [3], соотношение sFlt-1/PlGF – это критерий оценки риска развития ПЭ до появления клинических симптомов с высокой чувствительностью (66,2%) и специфичностью (83,1%) при пороговом значении 38. Своевременная диагностика и прогнозирование ПЭ могут привести к снижению материнских и перинатальных осложнений и потерь за счет определения сроков, этапности и объема оказания медицинской помощи.
Целью настоящего исследования является оценка влияния внедрения соотношения sFlt-1/PlGF для ранней диагностики ПЭ в рутинную практику ведения беременности на клинические исходы и затраты системы здравоохранения на примере нескольких субъектов Российской Федерации (РФ).
Материалы и методы
В ходе исследования была разработана математическая модель текущей практики ведения пациентов, концептуально соответствующая приказу № 1130-н Минздрава РФ [4] и клиническим рекомендациям «Нормальная беременность», одобренным Научно-практическим Советом Минздрава России в 2021 г. [5] (рис. 1).

Анализ проводился на примере трех субъектов РФ – Московской области, Самарской области и республики Башкортостан.
Общее число беременных женщин, учтенных в модели, предполагалось равным показателю «Общее число родов, включивших родивших вне родильного отделения» за 2022 г. по данным сборника «Основные показатели здоровья матери и ребенка, деятельность службы охраны детства и родовспоможения в Российской Федерации» [1] (табл. 1).
В исследовании предполагалось, что вся популяция беременных будет подвергнута скринингу на ПЭ с использованием ультразвукового исследования со сканированием и допплерометрией маточных артерий с последующим программным перерасчетом риска развития осложнений беременности, в том числе ПЭ.
По итогам скрининга I триместра часть беременных женщин могут быть определены в группу высокого риска (то есть расчетное значение риска развития ПЭ выше 1/100), а остальные – в группу низкого риска. Пациентки с высоким риском развития ПЭ по итогам скрининга I триместра остаются в группе высокого риска по итогам скрининга II триместра вне зависимости от его результатов. При выявлении с помощью ультразвуковой допплерометрии маточных артерий (PI>95-го процентиля) во время скрининга II триместра нарушений гемодинамики в системе мать-плацента-плод пациентки с низким риском по итогам скрининга I триместра реклассифицируются в группу высокого риска с частотой 3,67% (согласно результатам проведенного опроса экспертов).
В ходе исследования вероятности определения в группу высокого риска во время скрининга I триместра рассчитывались отдельно по каждому из изучаемых субъектов РФ, исходя из того, что общая частота развития ПЭ в популяции в целом соответствует статистическим данным, а частота развития ПЭ среди пациенток различных групп риска соответствует итогам опроса экспертов (13,50% у пациенток, определенных в ходе скринингов I и II триместров в группу высокого риска; 9,50% у пациентов, определенных в группу низкого риска по итогам скрининга I триместра и высокую группу риска по итогам скрининга II триместра, и 1,25% у пациентов, определенных в группу низкого риска по итогам обоих скринингов).
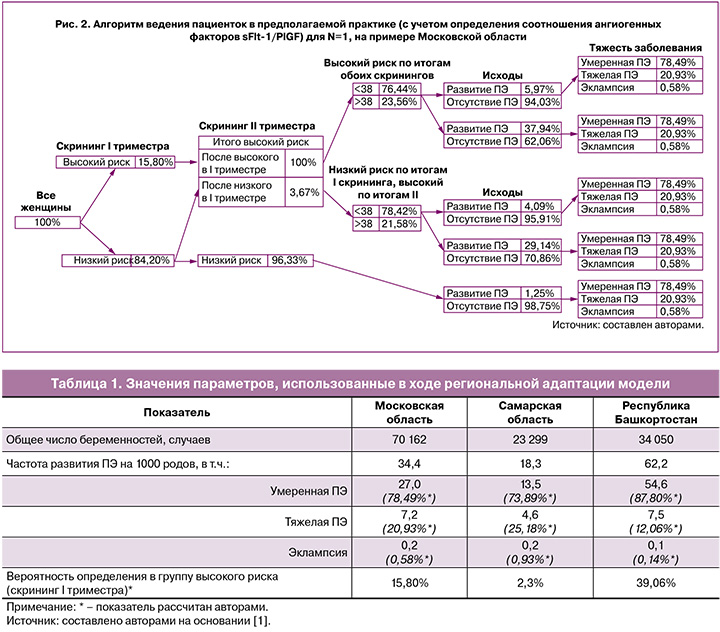
Распределение на умеренную, тяжелую ПЭ и эклампсию осуществлялось в соответствии с данными сборника «Основные показатели здоровья матери и ребенка, деятельность службы охраны детства и родовспоможения в Российской Федерации» в 2022 г. [1] (табл. 1).
Алгоритм ведения пациенток в предполагаемой практике в дополнение к стандартному наблюдению в группе высокого риска включал в себя определение соотношения ангиогенных факторов sFlt-1/PlGF (рис. 2). Пе...












