Урология №6 / 2014
Экспериментальное обоснование создания матрицы на основе децеллюляризированной сосудистой стенки с целью последующей заместительной уретропластики
1 ГБОУ ВПО «Первый МГМУ им. И.М. Сеченова»; 2 НИИ молекулярной медицины; 3 НИИ уронефрологии и репродуктивного здоровья человека, Москва
Стриктуры уретры остаются актуальной урологической проблемой. Анастомотические и заместительные уретропластики представляют собой наиболее эффективные методы лечения. При заместительной уретропластике наиболее часто используется слизистая оболочка щеки.
Отмечают следующие трудности, связанные с заместительной уретропластикой: осложнения в донорской зоне, дефицит тканей для субституции, дополнительный разрез и увеличение времени операции в связи с необходимостью получения лоскута или трансплантата.
Тканевая инженерия может оказаться полезной в решении указанных выше проблем. Тканевая инженерия подразумевает использование матриц как без клеток, так и с одним или несколькими видами клеток (тканеинженерные конструкции).
В нашей работе мы оценивали возможность создания матрицы для заместительной уретропластики в эксперименте на животных. В качестве матрицы была использована децеллюляризированная трупная артериальная стенка. Децеллюляризация осуществлялась ферментативным методом. На первом этапе мы подсаживали фрагменты матрицы в межлопаточную область крыс. Выявлена крайне слабая биоактивность децеллюляризированной матрицы из трупной артериальной стенки (ДМТАС) в связи с низкой иммуногенности материала. При этом резорбция ДМТАС шла достаточно медленно (60–90 сут).
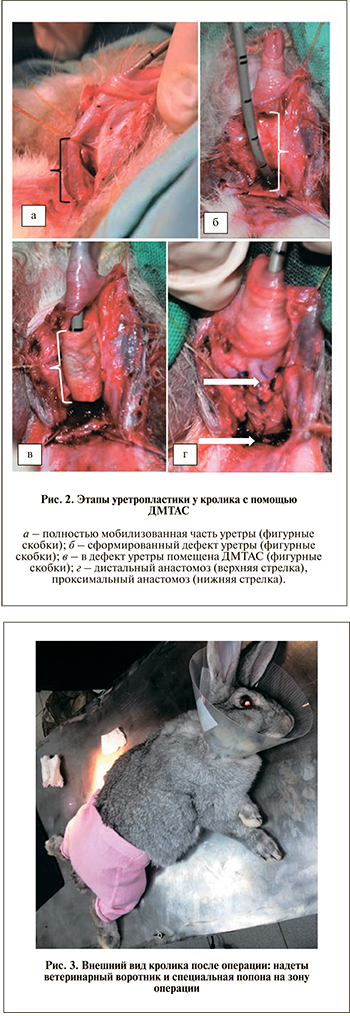
На втором этапе (в эксперименте на кроликах) успешно произведена заместительная пластика уретры с использованием трубчатой ДМТАС. Интраоперационно создавался дефект уретры длиной до 1,8 см, который замещался трубчатой ДМТАС. Использование данного вида матрицы показало хорошие структурные и функциональные результаты: стриктуры уретры не возникали, отторжения матрицы отмечено не было. Выявлена медленная деструкция матрицы и прогрессирующая эпителизация соединительнотканной капсулы. Децеллюляризированная матрица на основе трупной артериальной стенки может рассматриваться в качестве материала для заместительной уретропластики.
Введение. Распространенность стриктур мочеиспускательного канала поддается лишь приблизительной оценке. В США стриктуры уретры диагно-стируют у 0,6% мужского населения, они являются причиной более 5000 госпитализаций в год [1].
Мета-анализ данных литературы показал, что примерно треть стриктур передней уретры имеет ятрогенное происхождение и столько же идиопатические, 19 и 15% приходится на долю посттравматических и инфекционных стриктур соответственно [2].
 Внутренняя оптическая уретротомия и бужирование – малоинвазивные методики лечения, эффективны только при коротких первичных стриктурах, в основном луковичного отдела уретры. Успех лечения при использовании внутренней оптической уретротомии непосредственно после процедуры варьируется от 66 до 90%, однако отдаленные результаты указывают на постепенное снижение эффективности, что свидетельствует о нерадикальности метода. Риск возникновения рецидива возрастает при неадекватном предыдущем лечении, протяженных стриктурах (>2 см), при сложных (сочетанных) стриктурах как бульбозного, так и пенильного отдела, а также при наличии инфекции мочевых путей в предоперационном периоде [3–5].
Внутренняя оптическая уретротомия и бужирование – малоинвазивные методики лечения, эффективны только при коротких первичных стриктурах, в основном луковичного отдела уретры. Успех лечения при использовании внутренней оптической уретротомии непосредственно после процедуры варьируется от 66 до 90%, однако отдаленные результаты указывают на постепенное снижение эффективности, что свидетельствует о нерадикальности метода. Риск возникновения рецидива возрастает при неадекватном предыдущем лечении, протяженных стриктурах (>2 см), при сложных (сочетанных) стриктурах как бульбозного, так и пенильного отдела, а также при наличии инфекции мочевых путей в предоперационном периоде [3–5].
Поскольку представленные выше методы лечения не радикальны, предпочтение отдается различным видам уретропластик, как анастомотическим, так и с использованием трансплантатов или лоскутов. С конца ХХ в. широкое распространение получила буккальная уретропластика, имеющая ряд преимуществ перед различными кожными трансплантатами. Буккальная уретропластика применяется в том числе и при реконструкции коротких стриктур благодаря относительной простоте хирургической техники, надежности и хорошим результатам. Осложнения после буккальной уретропластики возникают редко. Послеоперационные осложнения могут проявиться в двух областях: в донорской зоне и в месте реконструкции уретры [6]. Потенциальными осложнениями в месте забора трансплантата могут быть следующие: кровотечение, боль, отек тканей лица, повреждение протока околоушной слюной железы (Stensen), парестезии, а также ограничение подвижности в височно-нижнечелюстном суставе. Отеки лица и ограничения подвижности в височно-нижнечелюстном суставе самостоятельно проходят в течение первых 3 мес и встречаются довольно редко [7–10]. Гнойные осложнения в области послеоперационной раны промежности, гематомы, нарушения кожной чувствительности регистрируют крайне редко [11–13].
 Толчком к развитию реконструктивной хирургии послужили достижения тканевой инженерии. Тканеинженерные конструкции, созданные из натурального или искусственного матрикса и аутологичных клеток пациента, могут быть использованы для лечения различных дефектов уретры. Находят применение матрицы как без клеток [14–23], так и с различными видами аутологичных клеток [24–27]. В частности, тубуляризированные тканеинженерные эквиваленты уретры, полученные на основе синтетической матрицы и аутологичных уроэпителиоцитов и гладкомышечных клеток мочевого пузыря, демонстрируют гистологические и функциональные характеристики, сходные со свойствами нативной уретры и обеспечивают нормальный пассаж мочи в течение не менее 6 лет наблюдений [28].
Толчком к развитию реконструктивной хирургии послужили достижения тканевой инженерии. Тканеинженерные конструкции, созданные из натурального или искусственного матрикса и аутологичных клеток пациента, могут быть использованы для лечения различных дефектов уретры. Находят применение матрицы как без клеток [14–23], так и с различными видами аутологичных клеток [24–27]. В частности, тубуляризированные тканеинженерные эквиваленты уретры, полученные на основе синтетической матрицы и аутологичных уроэпителиоцитов и гладкомышечных клеток мочевого пузыря, демонстрируют гистологические и функциональные характеристики, сходные со свойствами нативной уретры и обеспечивают нормальный пассаж мочи в течение не менее 6 лет наблюдений [28].
Таким образом, тканеинженерные конструкции могут стать альтернативным материалом для уретропластики. Это позволит избежать специфических осложнений в донорской зоне, а также решит вопрос дефицита тканей для реконструкции.
В настоящее время перед тканевой инженерией мочеиспускательного канала стоят следующие задачи:
- выбор оптимальной матрицы-носителя;
- выбор определенного вида аутологичных клеток;
- создание тканеинженерной конструкции для заместительной уретропластики;
- решение этических вопросов.
Цель настоящего исследования – получить децеллюляризированную матрицу из трупной артериальной стенки (ДМТАС), пригодную для заместительной уретропластики в эксперименте. Для достижения данной цели были поставлены следующие задачи:
- отработка технологии полу...












