Фарматека №12 (305) / 2015
Эмбриональная рабдомиосаркома у девочки шестнадцатилетнего возраста: клинический случай
(1) ФГУ «Научный центр акушерства, гинекологии и перинатологии им. акад. В. И. Кулакова», Москва; (2) Кафедра репродуктивной медицины и хирургии ФДПО ГБОУ ВПО МГМСУ им. А.И. Евдокимова Минздрава России, Москва; (3) Морозовская детская клиническая больница, Москва
В статье описан опыт диагностики и лечения эмбриональной рабдомиосаркомы у пациентки 16 лет. Подробно представлены клиническая картина, выполненные лабораторные и инструментальные исследования. На основании полученных данных больной было проведено оперативное вмешательство с целью удаления некротизированных масс и выскабливания цервикального канала и полости матки. Послеоперационный период протекал без осложнений. Пациентке была назначена адъювантная терапия. Представленный клинический случай представляет интерес в качестве крайне редко встречающейся патологии у детей подросткового возраста.
Саркомы относятся к злокачественным опухолям, развивающимся из соединительных тканей организма, в частности из мышц, жировой ткани, оболочек, выстилающих суставы и кровеносные сосуды [2, 6–8, 10]. Рабдомиосаркомы развиваются из рабдомиобластов – клеток, которые при созревании образуют скелетные мышцы [1, 2, 9]. Рабдомиосаркома составляет приблизительно 4% от общего числа опухолей у детей. Более 90% рабдомиосарком выявляется у лиц до 25 лет и 60–70% в возрасте до 10 лет. В целом удается излечить более 70% больных рабдомиосаркомой [1, 8–10].
Общепринятая классификация выделяет следующие типы рабдомиосарком:
- Эмбриональная. Выявляется наиболее часто и располагается обычно в области головы и шеи, мочевом пузыре, влагалище, предстательной железе и яичках. Этот тип рабдомиосаркомы, как правило, диагностируется у младенцев и маленьких детей.
- Альвеолярная. Встречается в области крупных мышц туловища и конечностей и обычно поражает детей более старшего возраста и подростков.
- Плеоморфная. Возникает преимущественно у взрослых и крайне редко у детей [2, 7, 9, 11].
В зависимости от распространения опухоли и радикальности операции больные рабдомиосаркомой подразделяются на 4 группы:
- 1-я группа (16%) – больные (дети или взрослые) с локализованным процессом (без видимых метастазов) с полностью удалимой опухолью;
- 2-я группа (20%) – пациенты с локализованной, но микроскопически не полностью удалимой опухолью, наличием регионарных лимфатических узлов и отсутствием отдаленных метастазов;
- 3-я группа (48%) – больные с неполностью удалимой опухолью, видимой на глаз, и отсутствием отдаленных метастазов;
- 4-я группа (16%) – дети и взрослые с отдаленными метастазами в момент установления диагноза [2, 7, 10].
Приведем собственный клинический опыт наблюдения и лечения пациентки 16 лет с редко встречающейся в таком возрасте эмбриональной рабдомиосаркомой.
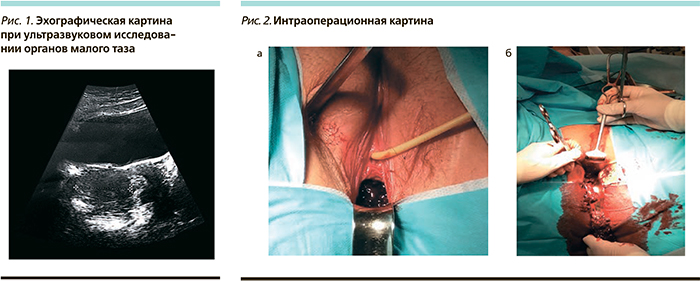
В Морозовскую детскую городскую клиническую больницу в экстренном порядке скорой медицинской помощью была доставлена больная Ш. 16 лет с диагнозом: маточное кровотечение пубертатного периода. Из анамнеза было изв...












