Терапия №3 (13) / 2017
Эндотоксин и дисфункция эндотелия у больных сердечной недостаточностью
1 ФГБОУ ВО «Московский государственный медико-стоматологический университет им. А.И. Евдокимова», кафедра поликлинической терапии, г. Москва
2 ГБУЗ «Московский клинический научно-практический центр», г. Москва
В статье рассматривается роль гиперэндотоксинемии и синдрома системного воспалительного ответа в качестве факторов риска прогрессирования хронической сердечной недостаточности (ХСН). Обосновывается необходимость присоединения к существующему сердечно-сосудистому континууму желудочно-кишечного континуума для расширения и углубления возможностей этиопатогенетической коррекции ХСН. Подчеркивается, что хроническое вялотекущее воспаление является важным фактором риска развития ХСН и прогрессирования атеросклероза на фоне увеличения уровня эндотоксина в крови.
Около века назад И.И. Мечниковым была впервые высказана гипотеза о связи между артериосклерозом и кишечной бактериальной флорой. Результаты более поздних исследований доказали ключевую роль в генезе хронической сердечной недостаточности (ХСН) дисфункции эндотелия, возникающей в результате атеросклеротического повреждения сердечно-сосудистой системы. Маркерами эндотелиальной дисфункции являются ослабление эндотелий-зависимой вазодилатации, увеличение числа десквамированных эндотелиоцитов, повышение уровней эндотелина-1 и эндотелиального ангиотензинпревращающего фермента, ослабление влияния брадикинина, подавление экспрессии/инактивации NO-синтазы. Причинами эндотелиальной дисфункции являются гемодинамическая перегрузка проводящих артерий, гиперактивация ренин-ангиотензин-альдостероновой и симпатоадреналовой систем, повреждение рецепторного аппарата эндотелия и нарушение образования эндотелиального фактора релаксации.
В 1990 г. началось обсуждение роли системного воспаления в патогенезе ХСН, когда В. Levine и coaвт. обнаружили, что уровень провоспалитального цитокина, фактора некроза опухоли-α (tumor necrosis factor alfa; TNF-α), в сыворотке крови больных тяжелой сердечной недостаточностью на порядок выше, чем у здоровых лиц, а лечение, приводящее к компенсации заболевания, сопровождается снижением его концентрации [1]. Прямые доказательства роли провоспалительных цитокинов в патогенезе ХСН были получены в экспериментальной работе В. Bozkurt и соавт. (1998), показавших, что длительная инфузия TNF-α приводит к снижению сократимости миокарда и необратимой дилатации желудочков сердца крыс. В настоящее время участие системного воспаления в патогенезе ХСН не вызывает сомнения [2]. Среди механизмов реализации повреждающего действия факторов системного воспаления при ХСН описана система матриксных металлопротеиназ (matrix metalloproteinase; ММР) и тканевых ингибиторов металлопротеиназ (tissue inhibitor of metalloproteinase; TIMP), участвующая в регуляции состояния экстрацеллюлярного матрикса миокарда и способная влиять на ремоделирование сердца [3–6]. Однако по крайней мере два принципиально важных вопроса не имеют пока исчерпывающих ответов. Не ясны, во-первых, причины развития системного воспаления при ХСН и, во-вторых, его последствия, т.е. механизмы, посредством которых системное воспаление ведет к прогрессированию заболевания.
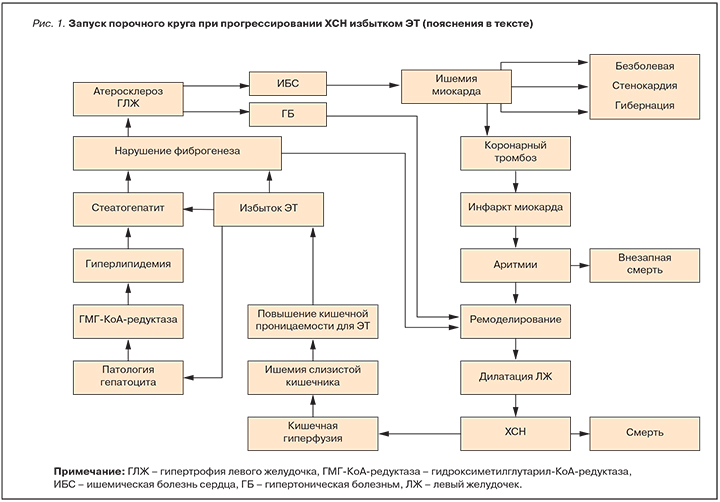
Исследования последних лет заставляют предположить возможность участия в этих процессах эндотоксина (ЭТ) – липополисахарида, входящего в состав внешней мембраны клеточной стенки грамотрицательных бактерий, обитающих в толстой кишке, и обладающего широким спектром различных видов биологической активности, в т.ч. взаимодействия с эндотелиальными клетками. Изменения в сосудистой стенке после введения ЭТ экспериментальным животным развиваются очень быстро, буквально в первые минуты, что позволило рассматривать ЭТ как важный фактор развития артериосклероза. Более 20 лет назад мы показали, что у пожилых больных с наиболее высокими уровнями ЭТ повышен риск развития артериосклероза и прогрессирования ХСН [7, 8].
В нормальных условиях из толстого кишечника человека в кровоток проникает лишь незначительное количество ЭТ, т.к. его ...












