Эпидемиология и Инфекционные болезни. Актуальные вопросы №5 / 2016
Эпидемиологическая эффективность применения бактериофагов для профилактики острых респираторных инфекций бактериальной этиологии в организованных коллективах
1НИИ дезинфектологии Роспотребнадзора, Москва;
2Первый Московский государственный медицинский университет им. И.М. Сеченова Минздрава России;
3Центральный НИИ эпидемиологии Роспотребнадзора Москва;
4НИИ вирусных инфекций Роспотребнадзора, Екатеринбург;
51026 центр государственного санитарно-эпидемиологического надзора Министерства обороны
Российской Федерации, Екатеринбург
Цель исследования. Изучить микробиологическую и эпидемиологическую эффективность бактериофагов (стрептококкового, стафилококкового, поливалентного) и бициллина-5 для профилактики болезней органов дыхания бактериальной этиологии в организованном коллективе в период сезонного подъема заболеваемости.
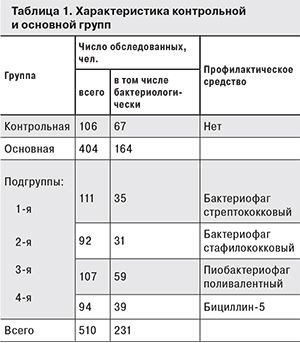
Материалы и методы. Оценку эффективности осуществляли по динамике изменения микробного пейзажа до и после применения бактериофагов и бициллина-5, а также по динамике изменений уровня и структуры заболеваемости. В исследовании принимали участие 510 здоровых военнослужащих (мужчин), разделенных на 4 подгруппы, получавшие разные виды бактериофагов и бициллин-5, и контрольную группу.
Результаты. Установлена высокая фаголизабельность всех бактериофагов к выделенным чистым культурам. Применение бактериофагов позволило достоверно снизить уровень заболеваемости болезнями органов дыхания бактериальной этиологии в организованных коллективах от 1,8 до 9,0 раз.
Заключение. При применении бактериофагов в целях профилактики простудных заболеваний отмечается эффект санации организованного воинского коллектива. Применение бактериофагов является современным направлением профилактики инфекционных болезней стрептококковой этиологии в организованных коллективах военнослужащих.
Стрептококковые (группы А) инфекции входят в число наиболее острых проблем здравоохранения во всех странах мира. По данным ВОЗ, в мире ежегодно возникает свыше 111 млн случаев стрептодермии и 616 млн случаев стрептококковых фарингитов. В России ежегодно более 10 млн детей и лиц юношеского возраста переносят респираторную стрептококковую инфекцию.
Острые болезни органов дыхания (БОД) в настоящее время являются одной из самых актуальных проблем военной медицины в связи с высоким уровнем заболеваемости военнослужащих, проходящих военную службу по призыву [1, 2].
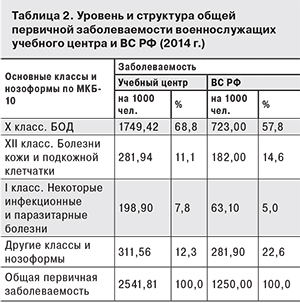
Так, по данным Главного военно-медицинского управления, в 2014 г. в структуре общей заболеваемости доля болезней органов дыхания составила более 57%.
В Вооруженных Силах (ВС РФ) стрептококковые заболевания занимают одно из первых мест среди инфекционных заболеваний военнослужащих. В качестве средства экстренной профилактики используется антибиотик бициллин‑5 [3].
 СГА имеют широкий спектр суперантигенов (САГ): эритрогенные токсины А, В и С, D, экзотоксин F (митогенный фактор), стрептококковый суперантиген (SSA), эритрогенные токсины SpeX, SpeG, SpeH, SpeJ, SpeZ, Sme Z-2. Все эти суперантигены могут взаимодействовать с антигенами главного комплекса гистосовместимости (ГКГС) II класса, экспрессированными на поверхности антиген-презентирующих клеток (АПК) и вариабельными участками бета-цепи (Vбета-рецепторами) Т-лимфоцитов, вызывая их пролиферацию и тем самым мощный выброс цитокинов, особенно таких, как фактор некроза опухоли и гамма-интерферон. Эта гиперпродукция оказывает системное воздействие на организм и приводит к разрушительным последствиям.
СГА имеют широкий спектр суперантигенов (САГ): эритрогенные токсины А, В и С, D, экзотоксин F (митогенный фактор), стрептококковый суперантиген (SSA), эритрогенные токсины SpeX, SpeG, SpeH, SpeJ, SpeZ, Sme Z-2. Все эти суперантигены могут взаимодействовать с антигенами главного комплекса гистосовместимости (ГКГС) II класса, экспрессированными на поверхности антиген-презентирующих клеток (АПК) и вариабельными участками бета-цепи (Vбета-рецепторами) Т-лимфоцитов, вызывая их пролиферацию и тем самым мощный выброс цитокинов, особенно таких, как фактор некроза опухоли и гамма-интерферон. Эта гиперпродукция оказывает системное воздействие на организм и приводит к разрушительным последствиям.
СГА способны продуцировать целый ряд других биологически активных экстрацеллюлярных веществ, таких как стрептолизин O и S, стрептокиназа, гиалуронидаза, ДНКаза В, стрептодорназа, липопротеиназа, С5а-пептидаза и др. Клеточная стенка включает капсулу, белковый, полисахаридный (группоспецифический антиген) и мукопротеидный слой. Капсула состоит из гиалуроновой кислоты и является одним из факторов вирулентности. Наряду с М-белком она обеспечивает антифагоцитарную устойчивость возбудителя. В адгезии (колонизации) поверхности клеток слизистых оболочек человека также активную роль играют М-белок, липотейхоевая кислота, F-белок.
В антигенном отношении (по М-белку) выделяют свыше 110 серотипов СГА. Известно, что ревматизм чаще всего возникает после инфицирования стрептококком М-типов 1, 3, 5, 6, 18, а гломерулонефрит – 2, 17, 19, 24, 49, 55, 57, 59 типов. В то же время известно, что стрептококки первого серотипа способны вызывать как ревматизм, так и гломерулонефрит. С экологических позиций различают «кожные» (находящиеся на кожных покровах) и «респираторные» (находящиеся в носоглотке) штаммы стрептококков [4–6].
Резервуар и источники инфекции – больные различными клиническими формами острых стрептококковых заболеваний и носители патогенных стрептококков. Наибольшее эпидемиологическое значение имеют больные с локализацией микробного очага в области верхних дыхательных путей (скарлатина, ангина). Такие больные обладают высокой заразительностью, а выделяемые ими стрептококки содержат основные факторы вирулентности: капсулу и М-белок. Поэтому заражение восприимчивых лиц от указанных больных наиболее часто заканчивается развитием у них манифестной инфекции. Лица, у которых очаги стрептококка располагаются вне дыхательных путей (стрептококковые пиодермиты, отиты, мастоидиты, остеомиелиты и т. д.), имеют меньшее эпидемиологическое значение в связи с менее активным выведением возбудителя из организма больного.
Механизм передачи инфекции в основном аэрозольный, путь передачи – воздушно-капельный. Заражение происходит, как правило, при тесном длительном общении с больным или носителем.
 Возбудитель чаще всего выделяется во внешнюю среду при экспираторных актах (кашель, чихание, активный разговор). Заражение происходит при вдохе образующегося воздушно-капельного аэрозоля. Допускается передача и через капельно-ядрышковую фазу аэрозоля. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению. В организованных коллективах с круглосуточным пребыванием детей и взрослых воздушно-капельный путь передачи возбудителя наиболее эффективен в спальных помещениях, игровых комнатах, местах длительного пребывания членов коллектива. При этом следует учитывать, что на расстоянии более 3 м этот путь передачи практически не осуществляется.
Возбудитель чаще всего выделяется во внешнюю среду при экспираторных актах (кашель, чихание, активный разговор). Заражение происходит при вдохе образующегося воздушно-капельного аэрозоля. Допускается передача и через капельно-ядрышковую фазу аэрозоля. Высокая плотность людей в помещениях, длительное тесное общение являются условиями, благоприятствующими заражению. В организованных коллективах с круглосуточным пребыванием детей и взрослых воздушно-капельный путь передачи возбудителя наиболее эффективен в спальных помещениях, игровых комнатах, местах длительного пребывания членов коллектива. При этом следует учитывать, что на расстоянии более 3 м этот путь передачи практически не осуществляется.
Дополнительными факторами, способствующими передаче возбудителя, являются низкая температура и высокая влажность воздуха в помещении, так как в этих условиях дольше сохраняется капельная фаза аэрозоля, в которой возбудитель содержится в вирулентном состоянии.
Помимо аэрозольного, в передаче возбудителей инфекции определенную роль играют бытовой и алиментарный пути заражения. Факторами передачи возбудителя в перв...












