Эпидемиология и Инфекционные болезни. Актуальные вопросы №4 / 2015
Эпидемиологическое и клиническое значение «оккультной» HBV-инфекции
1Московский НИИ эпидемиологии и микробиологии им. Г.Н. Габричевского Роспотребнадзора, Москва; 2Институт усовершенствования врачей Медицинского учебно-научного клинического центра им. П.В. Мандрыка Министерства обороны Российской Федерации, Москва; 3Городская клиническая больница № 52 Департамента здравоохранения города Москвы; 4Федеральный научно-исследовательский центр эпидемиологии и микробиологии имени почетного академика Н.Ф. Гамалеи Минздрава России, Москва
«Оккультная» HBV-инфекция характеризуется персистированием вируса гепатита В в печени и/или в крови в отсутствие HBsAg. Данные о ее распространенности в разных регионах мира и популяциях колеблются в широком диапазоне. Механизмы развития «оккультной» инфекции определяются возможностями возникновения отдельных мутаций вируса, рядом эпигенетических факторов, но, главным образом, особенностями иммунологического контроля. Поскольку основным и, как правило, единственным маркером детекции HBV-инфекции в реальной клинической практике является HBsAg, «оккультная» HBV-инфекция представляет реальную угрозу распространения вируса в популяции, а также активации гепатита В в условиях иммуносупрессии.
Согласно современным представлениям о естественном течении хронической HBV-инфекции, ее пятая – HBsAg-негативная – фаза может соответствовать так называемой «оккультной» (скрытой) инфекции [1, 2]. Для «оккультной» HBV-инфекции (ОГВИ) характерно персистирование вирусного генома в ткани печени при определяемой (обычно менее 200 IU/ml) или неопределяемой ДНК HBV в сыворотке крови в отсутствие HBsAg [3]. С учетом лимфотропности HBV также предполагается возможность его внепеченочной репликации [4–6].
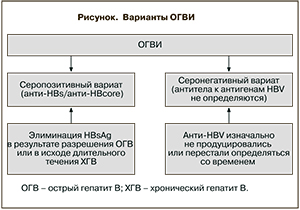
При ОГВИ выделяют 2 варианта серостатуса пациентов: первый, при котором выявляются антитела к HBsAg (анти-HBs) и/или к HBcoreAg (анти-HBc) [7], – так называемый серопозитивный вариант, и второй, при котором эти антитела отсутствуют, – серонегативный вариант [3, 7]. При серопозитивной ОГВИ HBsAg может исчезать либо быстро (в случае обратного развития острого гепатита), либо через годы или даже десятилетия течения хронического гепатита В. Так, ежегодная потеря HBsAg определяется у 0,5–2,26% лиц, наблюдающихся по поводу хронической HBV-инфекции [8, 9]. В случаях серонегативности потеря антител также возможна по ходу болезни, или подавление их продукции наблюдается уже с начала заболевания (см. рисунок).
У 35% пациентов с ОГВИ определяются анти-HBs, а у 42% – анти-HBcore. Серонегативный вариант обнаруживали в 22% случаев [7]. Наиболее высокий уровень виремии встречается при ОГВИ с «изолированными» анти-HBcore, низкий – в отсутствие вирусных маркеров и промежуточный – у больных с анти-HBs [10, 11]. Несмотря на существующие трудности в интерпретации результатов детекции анти-HBcore, выявление их «изолированного» варианта (в отсутствие других маркеров, в частности, HBsAg и анти-HBs) привлекает к себе огромный интерес [10]. Не участвуя в процессе гуморального ответа на HBV, то есть не будучи протективными, но являясь важным элементом участия клеточного звена иммунитета, именно «изолированные» анти-HBcore могут являться наиболее стойкими маркерами HBV-инфекции, в частности ОГВИ [12, 13]. Наглядной иллюстрацией этому являются результаты исследования R.C. Dickson и соавт. [14], которые обнаружили высокую (90%) частоту развития гепатита В у серонегативных реципиентов печеночного трансплантата, получивших трансплантат от анти-HBcore-позитивных доноров, по сравнению с такими же реципиентами с печенью, пересаженной от анти-HBcore-негативных доноров (0,5%). G. Raimondo и соавт. [15] сообщили о детекции ДНК HBV в печеночных биоптатах у 62% носителей анти-HBcore по сравнению с 7,3% у серонегативных лиц.
Интересные данные были опубликованы совсем недавно китайскими исследователями [16], обнаружившими редкий вариант ОГВИ. У двух HBsAg-негативных больных с выявляемой ДНК HBV в крови (у одного из них и в печени) был обнаружен HBeAg. При этом у них также определялись анти-HBs и анти-HBcore в отсутствие анти-HBe и анти-HBcore IgM. Уровень виремии был низкий: у первого колебался от 234 до 267 МЕ/мл, у второго– от 42 до 1130 МЕ/мл. В обоих случаях имел место С-генотип HСV и серотип adr. Углубленный анализ позволил отнести оба вируса к группе escape mutants, так так была обнаружена двойная мутация A1762T и G1764A.
При ОГВИ, как правило, отсутствуют черты активного заболевания печени, однако у некоторых больных могут выявляться гистологические изменения, свидетельствующие о сохраняющейся незначительной некровоспалительной активности [17], и признаки остаточного фиброза различной степени выраженности, вызванные предшествующим течением болезни [18]. Интерес к изучению этой проблемы за последние десятилетия неуклонно возрастает, поскольку, с одной стороны, она играет важную эпидемиологическую роль, а с другой – сохраняется неопределенность в отношении ее клинической значимости.
 Распространенность ОГВИ
Распространенность ОГВИ
Исследования о частоте встречаемости ОГВИ относительно немногочисленны и достаточно противоречивы. Это в значительной мере может быть обусловлено существенным различием в чувствительности тест-систем, так как для выявления ДНК HBV в концентрации ниже 102 МЕ/мл требуются специальные способы ее повышения. Представляется обоснованной точка зрения о возможной связи распространённости ОГВИ в разных регионах с интенсивностью эпидемического процесса. В частности, частота выявления ОГВИ среди доноров крови в Московской области, характеризующейся низкой интенсивностью циркуляции HBV, составила 0,28%, а в Республике Тыва, для которой характерна высокая интенсивность циркуляции вируса, – 9,4% [19].
Данные о распространенности ОГВИ в других регионах мира колеблются в широком диапазоне. Так, G. Minuk и соавт. [20] установили, что в группе исследованных HBsAg-негативных канадских эскимосов ДНК вируса определялась у 18% анти-HBcore-позитивных и только у 8% серонегативных индивидуумов. В публикациях из Кореи и Гонконга сообщалось о выявлении ОГВИ соответственно у 16% здоровых лиц и 15% доноров ств...












