Эпидемиология и Инфекционные болезни. Актуальные вопросы №6 / 2017
Эпидемиология гнойных бактериальных менингитов в период вакцинопрофилактики пневмококковой и гемофильной инфекций в Российской Федерации
1ФБУН «Центральный НИИ эпидемиологии» Роспотребнадзора, Москва, Россия;
2Федеральная служба по надзору в сфере защиты прав потребителей и благополучия человека, Москва, Россия
Цель исследования. Определение современных эпидемиологических особенностей генерализованной формы менингококковой инфекции, пневмококкового менингита и гемофильного менингита на фоне рутинной вакцинопрофилактики гемофильной и пневмококковой инфекции и вакцинопрофилактики менингококковой инфекции по эпидемическим показаниям.
Материалы и методы. Проанализированы 170 отчетных форм из 85 регионов Российской Федерации, описывающие 2219 случаев гнойного бактериального менингита. Изучен биоматериал от 370 больных.
Результаты. Отмечено снижение показателей заболеваемости пневмококковым и гемофильным менингитом у детей до 5 лет посредством вакцинопрофилактики.
Заключение. Необходимо увеличить охват вакцинопрофилактикой пневмококковой инфекции детей и взрослого населения старше 60 лет; расширить показания к вакцинации против гемофильной инфекции за счет включения в число вакцинируемых всех детей с 3-месячного возраста, а не только детей групп риска; рассмотреть перспективы включения в национальный календарь профилактических прививок вакцинацию против менингококковой инфекции, учитывая ее тяжелое бремя и неблагоприятный прогноз из-за возможности возникновения очередного эпидемического подъема заболеваемости.
Гнойные бактериальные менингиты (ГБМ) – широко распространенные инфекционные заболевания, наносящие огромный медико-социальный и экономический ущерб в развитых и развивающихся странах. Они отличаются не только высокими показателями заболеваемости, смертности и летальности, но и частыми осложнениями [1]. Возбудителями ГБМ могут быть десятки видов бактерий, но только 3 этиологических агента – менингококк, пневмококк и гемофильная палочка – вызывают до 80% случаев заболеваний. Это указывает на необходимость понимания и учета факта полиэтиологичности ГБМ при решении вопросов эпидемиологического надзора, диагностики, патогенеза и лечения.
В XX в. впечатляющий эффект на эпидемиологию ГБМ оказали антимикробные препараты. До их использования исход болезни для больных ГБМ был трагическим. К примеру, в 20-х годах XX в. 77 из 78 случаев заболеваний менингитом, вызванным гемофильной палочкой (гемофильный менингит – ГМ), в Детском госпитале Бостона закончились летально (показатель летальности – 99%). Исход пневмококкового менингита (ПМ) также был трагичен: все 300 случаев заболеваний закончились летально [2]. В первом десятилетии XX в. летальность от менингококкового менингита составляла 75–80%. Внедрение антимикробной терапии способствовало впечатляющему снижению показателей летальности от ГБМ, составив для ГМ – 5%, для ПМ – 20%, для менингококкового менингита – 10%. Однако необходимо отметить, что, несмотря на развитие в современных условиях лечебных и реанимационных мероприятий, эти цифры не снижаются. По мнению M.N. Swartz [2], будущий прогресс в снижении показателей заболеваемости и смертности от ГБМ больше связан с профилактическими, чем с терапевтическими мерами.
За последние 3 десятилетия иммунизация против ведущих этиологических агентов ГБМ явилась главным фактором снижения заболеваемости этой патологией в странах, где доступна рутинная вакцинация [3]. Существенно возросло общее информирование о ГБМ в разных странах, особенно после возникновения нескольких серьезных вспышек и эпидемий менингококковой инфекции, вызвавших сотни смертей и тяжелых осложнений. В связи с этим во многих странах улучшилась лабораторная диагностика ГБМ, традиционные методы были дополнены методом ПЦР в режиме реального времени, возможности которого продемонстрированы в разных исследованиях. В странах, где проводится диагностика, включающая ПЦР, осуществляется более результативный мониторинг, приводящий к объективному описанию эпидемиологии ГБМ. В многочисленных публикации отмечено, что ведущей мерой профилактики ГБМ в силу особенностей их эпидемического процесса является использование вакцин, а определение эффективности такой меры напрямую зависит от качества проводимого эпидемиологического мониторинга.
С середины 80-х годов осуществлялось постепенное введение конъюгированных вакцин в практику здравоохранения многих стран мира для защиты от ведущих возбудителей ГБМ [3]. Использование новых эффективных вакцин способствовало глобальному изменению эпидемиологии ГБМ, которое выразилось в смене долевого участия этиологических агентов, а также серогрупповой и серотиповой характеристики «классических» возбудителей [4]. Так, применение вакцины против гемофильной палочки типа b в Республике Малави (Восточная Африка) привело к снижению заболеваемости на 100%: показатель заболеваемости среди детей до 5 лет в 1997–2002 гг. составлял 20–40 на 100 тыс. детей данного возраста, а в 2003–2004 гг. снизился до 0. Высокая эпидемиологическая эффективность внедрения специфической вакцинопрофилактики среди детей до 5 лет отмечена многими авторами, при этом снижение показателей заболеваемости колеблется от 50 до 100%. В США до введения вакцинации доля ГМ среди детей до 5 лет составляла 70% [5]. Так, если в 1986 г. на долю гемофильной палочки типа b среди этиологических агентов ГБМ приходилось 45%, то за период 1998–2003 гг. этот показатель составил 7%. Таким образом, уже в 1995 г., спустя 5 лет после внедрения конъюгированной вакцины против гемофильной палочки типа b, Centers for Disease Control and Prevention (CDC) было отмечено снижение случаев менингитов данной этиологии, и ведущим этиологическим агентом ГБМ во всех возрастных группах определен пневмококк [6]. Следует отметить, что наряду с изменением этиологии ГБМ изменилась и возрастная структура больных. Так, в США до введения вакцинации средний возраст больных был 15 мес., после введения – 39 лет [7]. К 2002 г. почти все развитые страны зарегистрировали вакцину против гемофильной палочки типа b, а к 2010 г. – и развивающиеся страны, относящиеся к GAVI (Global Alliance for Vaccines and Immunization).
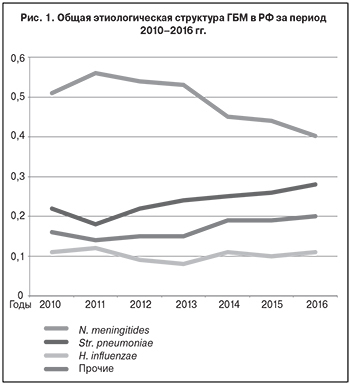 В Российской Федерации на базе Российского Референс-центра по мониторингу за бактериальными менингитами (далее – РРЦ) ФБУН «Центральный НИИ эпидемиологии» Ро...
В Российской Федерации на базе Российского Референс-центра по мониторингу за бактериальными менингитами (далее – РРЦ) ФБУН «Центральный НИИ эпидемиологии» Ро...












