Акушерство и Гинекология №6 / 2013
Эволюция использования гепарина в акушерской практике
ФГБУ Научный центр акушерства, гинекологии и перинаталогии им В.И. Кулакова Минздрава России, Москва
В статье представлен исторический взгляд клинициста на проблему использования гепарина в акушерской практике. Предложена авторская шкала факторов тромбогенного риска. Описаны рекомендуемые в акушерстве патогенетически обоснованные режимы использования нефракционированного и низкомолекулярных гепаринов. Приведенные результаты международных и собственных исследований.
Тромботические и тромбоэмболические осложнения с преимущественной локализацией в венозной системе занимают одно из ведущих мест в акушерской патологии [1]. Венозный тромбоэмболизм (ВТЭ) является одной из главных непосредственных причин материнской смертности даже в развитых странах [2]. При этом около 20% случаев приходится на долю тромбоэмболии легочной артерии (ТЭЛА). Развивающиеся с конца первого – начала второго триместров физиологическая гиперкоагуляция в сочетании со снижением естественного антикоагулянтного потенциала крови и фибринолитической активности создает предпосылки для развития тромбозов различной локализации. При этом послеродовый период представляет собой максимальный риск развития тромботических осложнений [3, 4].
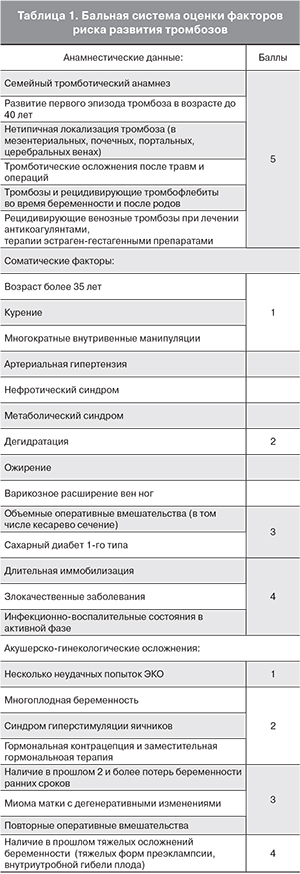
В акушерской практике выделяют факторы риска развития тромбозов, ассоциированные и неассоциированные с беременностью. По данным литературы и собственному опыту [5] следует выделять неблагоприятные анамнестические данные, соматические факторы и акушерско-гинекологические осложнения (табл. 1).
При сумме в 5 и более баллов риск развития тромботических осложнений следует расценивать как высокий.
 Мы разделяем точку зрения А.П. Момот и соавт. [6], касающуюся гипердиагностики тромбофилических состояний на основании только определения полиморфизма генов – компонентов системы гемостаза.
Мы разделяем точку зрения А.П. Момот и соавт. [6], касающуюся гипердиагностики тромбофилических состояний на основании только определения полиморфизма генов – компонентов системы гемостаза.
Авторы предлагают различать понятия «тромбофилия», «факторы тромбогенного риска», «состояние тромботической готовности». Риск тромбозов реален при сочетании врожденной и приобретенной склонности к тромбозам, а также зависит от длительности воздействия факторов риска и их управляемости. Состояние тромботической готовности, которое объединяет в себе лабораторно выявляемую гиперкоагуляцию, высокий уровень маркеров внутрисосудистого свертывания крови, а также ряд клинических признаков предтромбоза (увеличение вязкости крови, замедление кровотока по данным дуплексного ангиосканирования венозного кровотока, перманентные признаки органной дисфункции, тромбирование иглы при венопункции, нарушение фетоплацентарного кровотока, гипотрофия плода, нарушение сроков миграции или частичная отслойка плаценты и др.). Соответственно, реализация этой готовности при сохраняющихся факторах риска и их умножении (операцией, травмой, иммобилизацией, системным воспалительным процессом, онкологическим заболеванием, сахарным диабетом, сердечной недостаточностью, приемом эстрогенов, поздним сроком беременности) с высокой вероятностью способна проявиться сосудистой катастрофой.
Основными принципами противотромботической терапии в акушерстве являются ее эффективность и безопасность для организма матери и плода. Это, в свою очередь, требует знаний патогенеза различных акушерских осложнений и основ фармакотерапии препаратами противотромботического ряда, которые могут быть представлены следующими группами:
- Антитромбоцитарные препараты;
- Антикоагулянты прямого и непрямого действия;
- Тромболитичеческие препараты;
- Эндогенные антикоагулянты и рекомбинантные ингибиторы свертывания.
Наиболее широкое применение в акушерстве получили препараты антитромбоцитарного и антикоагулянтного действия. Следует отметить, что дифференциация указанных групп препаратов условна. Так, антитромбоцитарные препараты, блокируя высвобождение тромбина из тромбоцитов, препятствуют активации коагуляционного каскада и, таким образом, выступают в роли антикоагулянтов. А препараты антикоагулянтного действия, ингибируя генерацию тромбоцитов, препятствуют активации тромбоцитов и играют роль антитромбоцитарных препаратов.
Гепарин был открыт в 1916 г. Дж. Маклином, студентом Балтиморского университета, после чего вскоре был внедрен в клиническую практику и наиболее активно использовался во время Второй мировой войны для профилактики тромботических осложнений. Однако, несмотря на интенсивные международные исследования, многие механизмы биологических эффектов гепарина неясны. Гепарин является анионным полиэлектролитом с широким диапазоном колебаний молекулярной массы от 4000 до 40 000, в среднем 15 000 D. Благодаря наличию трех кислотных групп гепарин кроме антикоагулянтных свойств обладает антилипидными и антигемолитическими свойствами, ингибирует фермент АТФ-азу [7].
В зависимости от молекулярной массы препараты гепаринового ряда осуществляют противотромботическое действие различными путями. Для ингибирования тромбина молекулярная масса гепарина должна быть не менее 5400 D, при меньшей массе антитромбиновые свойства резко снижаются, поскольку лишь 30% гепарина связывается с антитромбином III (АТIII), а 70% – с ингибитором внешнего пути свертывания (TFPI). Различия в молекулярной массе обусловливают различные биологические эффекты нефракционированного гепарина (НФГ) и н...












