Акушерство и Гинекология №12 (приложение) / 2021
ФЕНОТИПЫ СИНДРОМА ПОЛИКИСТОЗНЫХ ЯИЧНИКОВ У ЖЕНЩИН РЕПРОДУКТИВНОГО ВОЗРАСТА: КЛИНИКА, ДИАГНОСТИКА, СТРАТЕГИЯ ТЕРАПИИ
1) ФГБНУ «Научно-исследовательский институт акушерства, гинекологии и репродуктологии им. Д.О. Отта», Санкт-Петербург;
2) ФГБОУ ВО «Северо-Западный государственный медицинский университет им. И.И. Мечникова» Минздрава России, Санкт-Петербург
Синдром поликистозных яичников (СПЯ) диагностируется у 8–21% женщин репродуктивного возраста. После пересмотра критериев NIH (1990) в 2012 г. было принято решение о предпочтительном использовании для постановки диагноза СПЯ согласованных критериев ASRM/ESHRE (2003), International PCOS Network (2018) с обязательным указанием клинических вариантов фенотипов СПЯ. Данный подход к диагностике СПЯ поддерживается Российской ассоциацией эндокринологов и Российским обществом акушеров‑гинекологов (РОАГ) в клинических рекомендациях «Синдром поликистозных яичников» (2021) [1, 2].
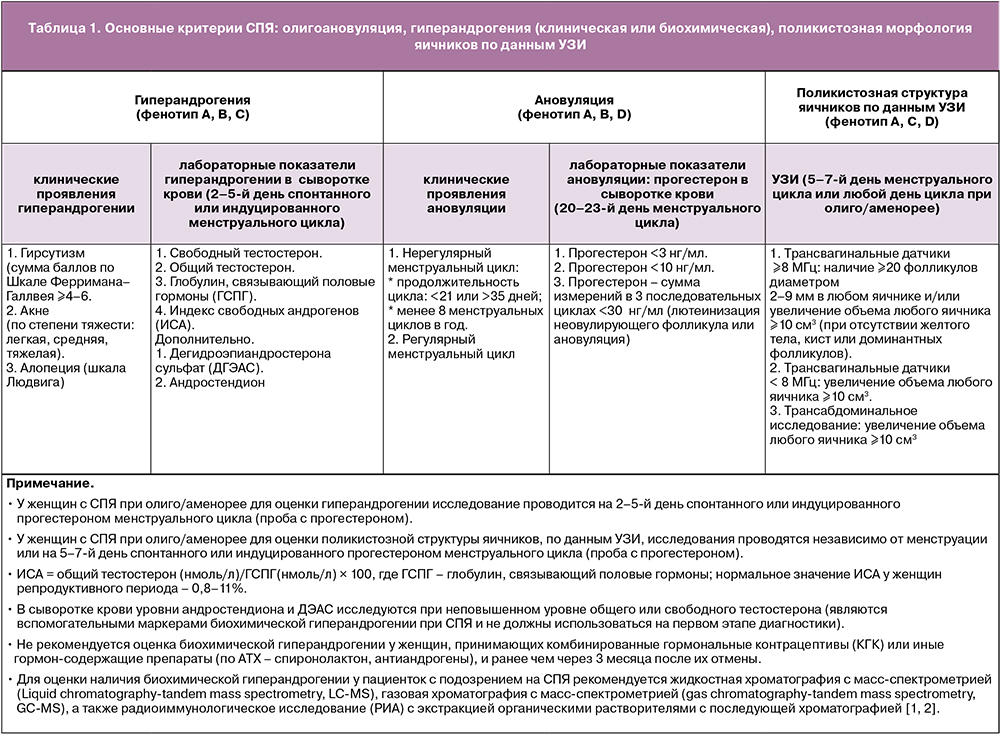
Основными диагностическими критериями СПЯ являются:
- олигоановуляция;
- гиперандрогения (клиническая или биохимическая);
- поликистозная морфология яичников по данным ультразвукового исследования (УЗИ).
У женщин репродуктивного возраста сочетание любых двух из трех основных критериев определяет фенотип СПЯ:
- фенотип A (классический) – наличие гиперандрогении, хронической ановуляции, ультразвуковых признаков поликистозной морфологии яичников (ГА+АНО+ПКЯ);
- фенотип В (ановуляторный) – наличие гиперандрогении и олиго/ановуляции, но без ПКЯ (ГA+AНO);
- фенотип С (овуляторный) – наличие гиперандрогении и ПКЯ, но при регулярном овуляторном цикле (ГA+ПКЯ);
- фенотип D (неандрогенный) – наличие хронической ановуляции и ПКЯ, но без клинических или биохимических проявлений гиперандрогении (AНO+ПКЯ).
Клиническое и лабораторное обследование женщин с СПЯ
СПЯ – полигенное эндокринное расстройство, ассоциированное с репродуктивными, метаболическими и психологическими особенностями.
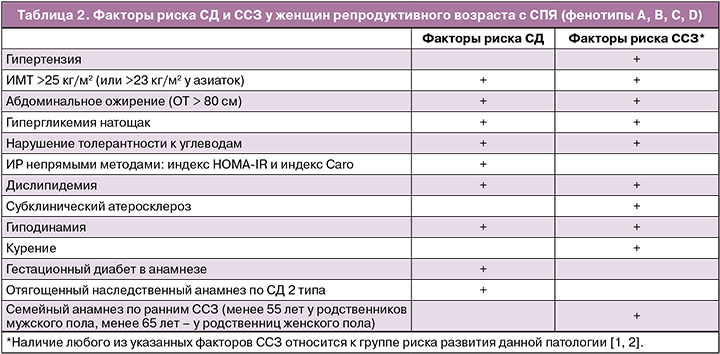
Рекомендуется всем женщинам с СПЯ проводить клиническое и лабораторное обследование для выявления метаболических нарушений и факторов риска развития сахарного диабета (СД), сердечно-сосудистых заболеваний (ССЗ):
1. измерение артериального давления;
2. измерение роста и массы тела с вычислением индекса массы тела (ИМТ) (для диагностики избыточной массы тела или ожирения);
3. измерение окружности талии (ОТ) для диагностики абдоминального (висцерального) ожирения. Показателем абдоминального (висцерального или андроидного) типа ожирения у женщин является ОТ > 80 см;
4. исследование липидного профиля (биохимический анализ крови по оценке нарушений липидного обмена);
5. исследование гликемического статуса:
- уровень глюкозы натощак;
- уровень гликированного гемоглобина в крови;
- проведение перорального глюкозотолерантного теста (ПГТТ);
- определение инсулинорезистентности (ИР) непрямыми методами: индекс HOMA‑IR и Caro:
- индекс Caro – отношение глюкозы (в ммоль/л) к инсулину (в мкМЕ/мл) в плазме крови натощак (нормальное значение ≥ 0,33);
- индекс HOMA‑IR = уровень глюкозы натощак (ммоль/л) × уровень инсулина натощак (мЕд/л) / 22,5.
Согласно клиническим рекомендациям «Синдром поликистозных яичников» (2021), ИР может быть диагностирована при значениях индекса HOMA‑IR более 3,9 [1].
Однако в большинстве современных исследований индекс HOMA‑IR в диапазоне 2,2–2,9 уже рассматривается как ИП [3–7].
Рекомендуется повторное проведение ПГТТ каждые 1–3 года в зависимости от наличия факторов риска развития нарушений углеводного обмена, а также на этапе прегравидарной подготовки, при беременности – в интервале между 24‑й и 28‑й неделями (при отсутствии прегестационного СД) [1, 2].
Рекомендуется при первичном обследовании всем женщинам с СПЯ выявлять факторы риска СД и ССЗ.
Стратегия терапии у женщин с СПЯ
У женщин репродуктивного возраста с СПЯ для улучшения качества жизни рекомендуется использовать терапевтическую многокомпонентную модификацию образа жизни (ТМОЖ), включающую дозированную физическую нагрузку, рациональное сбалансированное питание, а также коррекцию метаболических изменений, нарушений углеводного обмена, избыточной массы тела, ожирения для предотвращения развития ССЗ.
У пациенток с СПЯ, нарушениями менструального цикла и клиническими проявлениями гиперандрогении (гирсутизм и акне) в качестве терапии первой линии рекомендуется проводить терапию КГК: КОК (по АТХ – прогестагены и эстрогены (фиксированные сочетания)), пластырь, интравагинальное кольцо. Женщинам с СПЯ, не заинтересованным в беременности, рекомендуются любые методы контрацепции с учетом критериев приемлемости контрацепции ВОЗ.
В составе КГК рекомендуется использовать низкие эффективные дозы эстрогена (20–30 мкг этинилэстрадиола или его эквивалента) или натуральные препараты эстрогена, уравновешивающие эффективность, профиль метаболического риска, п...












