Урология №1 / 2016
Фармакоэкономический анализ применения мирабегрона в терапии гиперактивного мочевого пузыря в условиях здравоохранения Российской Федерации
Первый Санкт-Петербургский государственный медицинcкий университет им. акад. И.П. Павлова; Санкт-Петербургский государственный университет; ФГБУ «Санкт-Петербургский многопрофильный центр» Минздрава России
Актуальность. Впервые в российских условиях был проведен сравнительный фармакоэкономический анализ применения препарата мирабегрон (Бетмига®) в терапии гиперактивного мочевого пузыря (ГМП). Материалы и методы. Оценивали три медицинские технологии: лечение ГМП мирабегроном 50 мг/сут, солифенацином 5 мг/сут и солифенацином 10 мг/сут. Также дополнительно были проанализированы стратегии мирабегрона и ботулинического токсина типа А по результатам моделирования второй линии терапии. Результаты. При горизонте моделирования 1 год наименьшими затратами характеризовалась стратегия мирабегрона, которые оказались на 16% ниже, чем при использовании солифенацина. При сравнении второй линии, стратегий мирабегрона и ботулинического токсина типа А затраты в группе мирабегрона были на 61% ниже. Мирабегрон оказался более эффективным по сравнению с другими стратегиями сравнения, согласно выбранным критериям эффективности. По результатам анализа влияния на бюджет было показано, что использование мирабегрона по сравнению с солифенацином в первой линии, а также с препаратами ботулинического токсина типа А во второй линии терапии более предпочтительно. Анализ экономической эффективности и доступности технологии выявил рост при использовании стратегии мирабегрона: наблюдался рост эффективности стратегии мирабегрона относительно стратегии солифенацина, сопровождавшийся снижением затрат и как следствие – снижением нагрузки на бюджет. Выводы. Таким образом, применение мирабегрона при ГМП как в первой, так и во второй линии терапии является абсолютно экономически целесообразной и выгодной медицинской технологией.
Актуальность. Согласно определению Между-народного общества по проблемам, связанным с недержанием мочи (International Continence Society, ICS), синдром гиперактивного мочевого пузыря (ГМП) – это симптомокомплекс, сопровождающийся ургентностью и ноктурией с недержанием мочи или без такового и учащенным мочеиспусканием при доказанном отсутствии инфекции мочевыводящих путей (МВП) или другой очевидной патологии нижнего отдела МВП [1–3]. По данным ICS, от 50 до 100 млн человек в мире страдают ГМП. В РФ заболеваемость ГМП в формах статистического наблюдения не регистрируют. По данным отдельных авторов, случаи ГМП в 1995–2000 гг. составили 16–19% от всех заболеваний нижних МВП [4].
Основной целью фармакотерапии ГМП является подавление сокращения мочевого пузыря в фазу наполнения, снижение афферентной импульсации и увеличение емкости мочевого пузыря [5–9]. Мирабегрон – селективный агонист β3-адренорецепторов, который улучшает резервуарную функцию мочевого пузыря за счет стимуляции β3-адренорецепторов, расположенных в его стенке [10–16]. Часть исследователей видят в мирабегроне альтернативу антихолинергическим препаратам в случае их неэффективности или плохой переносимости [16–20]. В зарубежных клинико-экономических исследованиях показана эффективность мирабегрона в терапии ГМП [21–24].
Цель работы: оценить фармакоэкономическую целесообразность применения мирабегрона для терапии ГМП с позиций государственной системы здравоохранения и пациента в условиях РФ.
Материалы и методы. При разработке модели для клинико-экономического анализа были использованы отраслевые стандарты Клинико-экономического исследования, применяемые в РФ и рекомендуемые экспертами [25–28]. В ходе собственно фармакоэкономического анализа был проведен анализ эффективности затрат (cost-effectiveness analysis – CEA) с расчетом показателя коэффициента эффективности затрат (cost-effectiveness ratio – CER). Дополнительно был выполнен анализ «влияния на бюджет» с годичной и трехлетней перспективой [29]. В рамках анализа влияния на бюджет были также проанализированы экономическая эффективность и доступность технологии [30].
Затраты. Был составлен перечень прямых затрат (ПЗ): стоимость лечения основного заболевания (ГМП) – затраты на лекарственные средства (ЛС) первой и второй линий; стоимость лечения, направленного на коррекцию нежелательных явлений (НЯ), вызванных применением ЛС для лечения основного заболевания; стоимость лабораторных и инструментальных методов исследований, а также госпитализации и амбулаторного лечения; стоимость лечения в случае неэффективности терапии ЛС первой и второй линий; стоимость лечения пациентов в случае отсутствия приверженности к терапии препаратами оцениваемых стратегий. Кроме того, был составлен перечень непрямых затрат (НЗ): недополученный доход пациента в связи с временной нетрудоспособностью; затраты фонда социального страхования на выплату пособия по временной нетрудоспособности; определение недополученной выгоды в виде валового регионального продукта (ВРП). Затраты на лечение были оценены на основании данных «Медлюкс – наличие ЛС в аптеках Москвы» [31], Государственного реестра предельных отпускных цен [32], на основании Постановления Правительства РФ № 1273 «О программе государственных гарантий бесплатного оказания гражданам медицинской помощи на 2015 год и на плановый период 2016 и 2017 годов» от 28.11.2014 [33], Генерального тарифного соглашения на 2015 г. (ГТС) [34] и других источников.
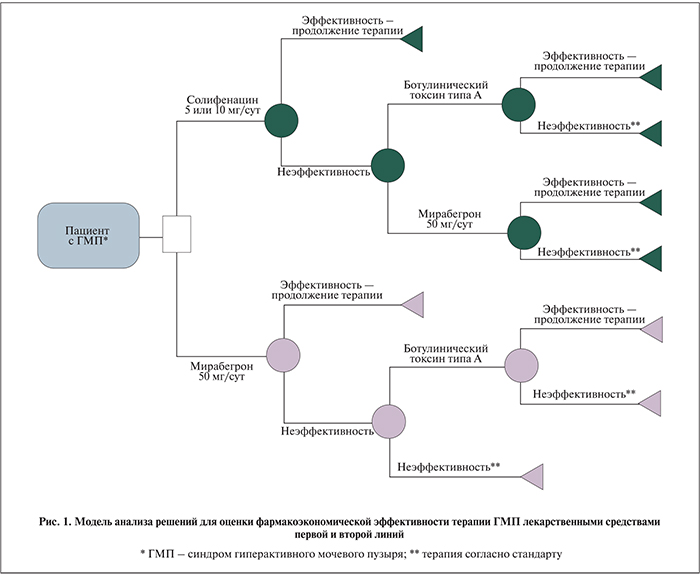
Эффективность лечения. Критерии эффективности сформированы на основе действенности (efficacy), которая оценивалась в рамках результатов рандомизированных клинических исследований (РКИ) и мета-анализов. Основываясь на клинических исследованиях применения указанных медицинских технологий лечения ГМП, критериями эффективности терапии были изменение среднего количества эпизодов недержания в течение суток относительно исходного уровня; изменение среднего количества мочеиспусканий в течение суток; изменение среднего количества эпизодов императивного позыва к мочеиспусканию в течение суток; снижение числа эпизодов недержания более чем на 50 %/удовлетворенность терапией; отсутствие эпизодов недержания в течение суток; QALYs (quality adjusted life of years – количество добавленных лет жизни с поправкой на качество); комплаентность.
Структура модели. Для клинико-экономической оценки ЛС в лечении ГМП была использована «модель анализа решений». В основу модели положены крупные РКИ [35–37], с помощью которых определены демографические показатели оцениваемой когорты пациентов и соотношение между стратегиями оказания медицинской помощи. Фармакоэкономическая модель анализа решений была построена таким образом, что в каждой из ветвей модели проанализированы затраты и эффективность в группе из 100 пациентов. Затем для каждой из групп рассчитана стоимость лечения 1 пациента.
Модель начинали с выбора ...












