Терапия №9 / 2022
Фибрилляция предсердий у пациентов с гипертрофией левого желудочка: какая тактика оптимальна для стратегии ритм-контроля?
1) ФГБУ «Национальный медицинский исследовательский центр терапии и профилактической медицины» Минздрава России, г. Москва;
2) Медицинский институт ФГАОУ ВО «Российский университет дружбы народов», г. Москва
Аннотация. У пациентов с гипертрофической кардиомиопатией (ГКМП) наиболее частым нарушением ритма является фибрилляция предсердий (ФП), выступающая основной причиной осложнений и повторных госпитализаций. В этом обзоре анализируются современные стратегии контроля ритма у пациентов с ГКМП и ФП, оцениваются различные доступные антиаритмические препараты (ААП), возможные осложнения, связанные с их приемом, и противопоказания. Частота рецидивов ФП может сильно разниться после выбранной терапии. Определено несколько прогностических факторов, способствующих увеличению рецидивов, включая пожилой возраст, дилатацию левого предсердия и наличие фиброза на МРТ, однако для стандартизированного использования этих факторов в клинической практике необходимо больше доказательств в их поддержку. Современному врачу необходимо знать о терапевтических возможностях, которые есть в области стратегий ритм-контроля. Из-за гипертрофии левого желудочка (ГЛЖ) и фиброза у пациентов с ГКМП выбор антиаритмической терапии часто становится непростой проблемой. Стратегия контроля ритма должна быть начата в отношении всех симптомных пациентов с ГКМП и недавно диагностированной ФП. Использование ААП класса IC или класса III (соталол) ограничено у больных со значительной ГЛЖ из-за отсутствия доказательной базы их применения. Амиодарон, имеющий неблагоприятный профиль безопасности, считается единственным вариантом для контроля ритма у пациентов с ГКМП, но лишь ряд небольших исследований изучали возможность его применения в этом случае. Для выбора эффективной и безопасной стратегии ритм-контроля у таких больных необходимы рандомизированные исследования.
ВВЕДЕНИЕ
Гипертрофическая кардиомиопатия (ГКМП) является аутосомно-доминантным заболеванием, которое приводит к гипертрофии левого желудочка (ЛЖ) и вызывает множество осложнений, включая обструкцию выносящего тракта ЛЖ (ВТЛЖ), диастолическую дисфункцию ЛЖ, ишемию миокарда, сердечную недостаточность, что повышает риск внезапной смерти. Распространенность ГКМП составляет 1:500 [1, 2].
В настоящее время нарушение кровообращения в ЛЖ и нарушения ритма играют основополагающую роль в развитии осложнений у больных ГКМП, при этом желудочковые аритмии становятся основной причиной внезапной сердечной смерти, особенно у молодых пациентов с этим заболеванием [3, 4].
Фибрилляция предсердий (ФП) – наиболее частая устойчивая аритмия при ГКМП. Ее распространенность зависит от степени гипертрофии, динамической обструкции и диастолической дисфункции ЛЖ и встречается примерно у 25% пациентов с ГКМП с частотой 3% в год [5, 6].
Своевременная диагностика и лечение ФП, а также профилактика ее рецидивов необходимы для улучшения как качества жизни, так и клинических исходов у пациентов с ГКМП, у которых она развивается, поскольку данные больные имеют более высокий уровень смертности и риск таких осложнений, как кардиоэмболический инсульт, функциональные нарушения, декомпенсация сердечной недостаточности [7, 8]. Было показано, что правильное лечение ФП с применением антикоагулянтной терапии, антиаритмических препаратов, катетерной абляции и миэктомии имеет большой успех в уменьшении осложнений.
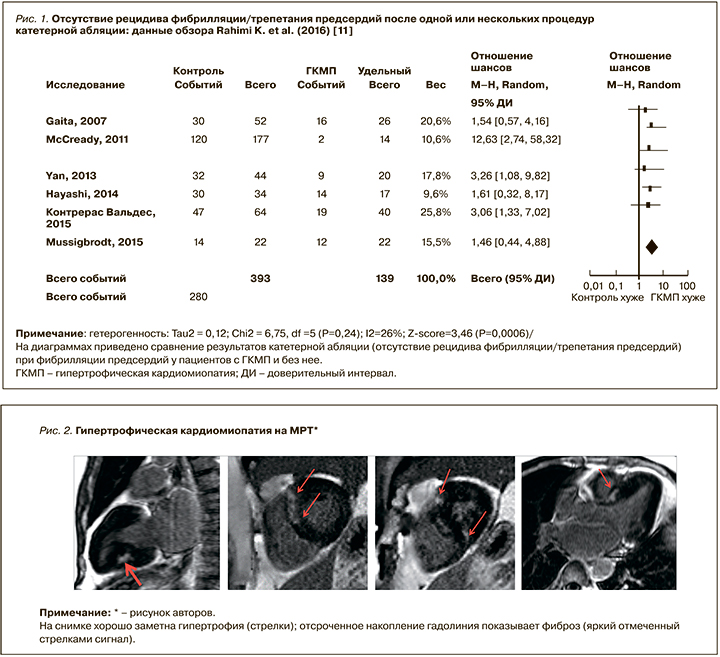
К сожалению, рецидивы ФП случаются примерно у 70% пациентов после фармакологической либо электрической кардиоверсии; этот показатель может быть уменьшен с помощью антиаритмических препаратов (ААП). В последнее десятилетие хирургическое лечение ФП, в основном путем изоляции устьев легочных вен, стало эффективным и безопасным вмешательством для восстановления и поддержания синусового ритма. Вместе с тем рецидивы ФП после катетерной абляции устьев легочных вен случаются в 20–45% случаев, особенно у пациентов с органической патологией сердца, и прежде всего с ГКМП. Rahimi K. et al. проанализировали данные когортных исследований, сравнивавших частоту успеха и осложнений после абляции ФП у пациентов с ГКМП и без нее: результаты показали, что при наличии ГКМП вероятность рецидива аритмии после однократной инвазивной терапии в 2 раза выше, нежели в отсутствие этой патологии (рис. 1) [6–11].
ПАТОФИЗИОЛОГИЯ ФИБРИЛЛЯЦИИ ПРЕДСЕРДИЙ ПРИ ГИПЕРТРОФИЧЕСКОЙ КАРДИОМИОПАТИИ
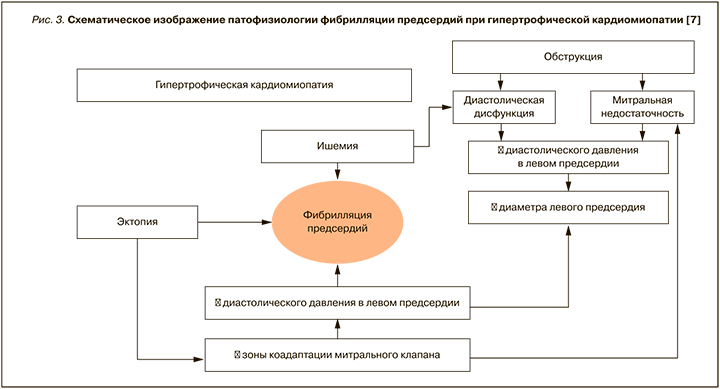
Для адекватного наполнения ЛЖ сокращение предсердий играет фундаментальную роль, особенно у пациентов с ГКМП, имеющих нарушение диастолической функции ЛЖ. В связи с этим при наличии ФП ухудшается обструкция оттока из ЛЖ, нарастают митральная недостаточность, диастолическая дисфункция и ишемия миокарда [11–13]. Взаимодействие между ФП и функциональными и анатомическими изменениями ГКМП является сложным патофизиологическим процессом, в котором ФП выступает и как триггер, и как результат морфологических и физиологических изменений в анатомии сердца [12]. Установлено, что наличие фиброза миокарда, определяемого с помощью магнитно-резонансной томографии (МРТ), нарушает регулярную электрическую активность, а это, в свою очередь, приводит к усилению эктопии предсердий и желудочков миокарда (рис. 2) [12, 13].
Фиброз миокарда у больных ГКМП со сниженной диастолической релаксацией вызывает повышение давления в ЛЖ, что способствует возрастанию давления в левом предсердии (ЛП); возникающий при этом стресс в предсердиях в конечном итоге приводит к их дилатации и развитию ФП. Функция митрального клапана нарушается при обструкции ВТЛЖ, что приводит к клапанной недостаточности; частота такого нарушения достигает 30% у пациентов с ГКМП [12–14].
Увеличение размера ЛП и нарушение его функции выступают частыми проявлениями ГКМП и однозначно являются следствием нарушения диастолической функции ЛЖ, связанного с гипертрофией и ригидностью ЛЖ. Все это представляет собой субстрат для возникновения ФП (рис. 3). С одной стороны, прогрессирование ФП напрямую связано с тяжестью фиброза и структурного ремоделирования в ЛП, но с другой – наличие фиброза миокарда может обеспечить субстрат для медленной проводимости и внутрижелудочковой re-entry и, следовательно, может увеличить восприимчивость ААП к новым триггерам, тем самым повысить их проаритмогенные эффекты.
В текущих руководствах по ведению больных с ГКМП рекомендуется усиленный мониторинг с целью выявления ФП у пациентов с дилатацией ЛП, а также у пожилых пациентов и больных с симптомами сердечной недостаточности III– IV классов по классификации NYHA [11–14]. Надлежащее наблюдение за пациентами с ГКМП включает оценку риска их внезапной сердечной смерти с помощью шкалы HCM-SCD. Важная лечебная мера для таких больных – имплантация кардиовертера-дефибриллятора [12, 15].
При этом до сих пор отсутствует шкала прог...












