Фарматека №6 (259) / 2013
Фиксированная комбинация бисопролола и амлодипина: новые возможности антигипертензивной терапии
Обсуждается проблема лечения больных артериальной гипертензией оптимальными комбинациями антигипертензивных препаратов. Проанализированы результаты многочисленных исследований, посвященных изучению применения различных групп антигипертензивных препаратов, в частности β-адреноблокаторов (бисопролола), блокаторов кальциевых каналов (амлодипина) и их комбинаций.
В настоящее время ни у кого не вызывает сомнений [1], что главной задачей при лечении
пациента с артериальной гипертензией (АГ) является достижение целевого уровня артериального давления(АД). Именно снижение АД приводит к уменьшению частоты сердечно-сосудистых заболеваний и смертности. В исследовании HOT (Hypertension Optimal Treatment) [11] впервые был
определен т. н. целевой уровень АД, т. е. такие цифры АД, при которых риск сердечно-сосудистых осложнений, например инфаркта миокарда, инсульта и сердечной недостаточности, сведен к минимуму.
Комбинированная антигипертензивная терапия позволяет сразу воздействовать на большее количество самых различных звеньев патогенеза АГ (активацию ренин-ангиотензинальдостероновой и симпатоадреналовой систем, нарушение функции эндотелия и почек, гипертрофию миокарда и сосудистой стенки). Таким образом, именно комбинированная антигипертензивная терапия в наибольшей степени решает проблему многофакторности АГ. Клиническим следствием этого является более высокая эффективность лечения (на 20–30 % по сравнению с монотерапией).
В настоящее время большинству врачей хорошо известны оптимальные комбинации антигипертензивных препаратов: ингибиторы ангиотензинпревращающего фермента (ИАПФ)/антагонисты рецепторов ангиотензина II (АРАII) и диуретики, блокаторы кальциевых каналов (БКК) и ИАПФ/АРАII, β-адреноблокаторы (β-АБ) и БКК.
Европейское общество по артериальной гипертензии [8] дало четкие рекомендации по дифференцированному применению комбинированной терапии (см. таблицу).
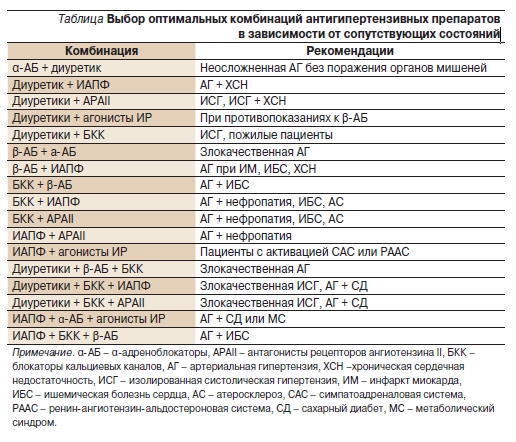
В российских рекомендациях Всероссийского научного общества кардиологов по диагностике и лечению АГ комбинация β-АБ и дигидропиридинового БКК также рассматривается как рациональная терапия, рекомендуемая при ИБС, атеросклерозе сонных и коронарных артерий, тахиаритмии, изолированной систолической АГ и пожилым пациентам.
В настоящее время на отечественном фармацевтическом рынке присутствует более 50 различных фиксированных комбинаций антигипертензивных препаратов, что, с одной стороны, дает практическому врачу большую воз-можность фармакотерапевтического маневра, с другой – требует дифференцированного и патогенетически обоснованного выбора конкретной комбинации.
Одним из ключевых звеньев патогенеза АГ как в ее оригинальной мозаичной теории [13], так и в ее современной модификации [17] признается нарушение гемодинамики и повышение частоты сердечных сокращений (ЧСС). Более того, если рассматривать повышение АД при АГ как результат несоответствия величины сердечного выброса (произведение ЧСС и ударного объема) и сосудистого сопротивления, то становится очевидным, что оптимальный гемодинамический путь снижения АД
лежит через нормализацию этих показателей. С этой позиции становится очевидным, что большинство имеющихся фиксированных комбинаций уменьшают либо вазоконстрикцию (ИАПФ/АРА + БКК), либо вазоконстрикцию и гиперволемию (ИАПФ/АРА + диуретики), в то время как комбинация β-АБ + БКК уменьшает кардиальный гиперкинетический синдром и вазоконстрикцию, α-, β-АБ +
диуретики – гиперкинетический синдром и гиперволемию. Таким образом, комбинации с использованием β-АБ позволяют решать проблемы (в т. ч. и гиперактивацию САС), которые не могут решать другие комбинации, и обладают синергизмом в гемодинамических эффектах (рис. 1).

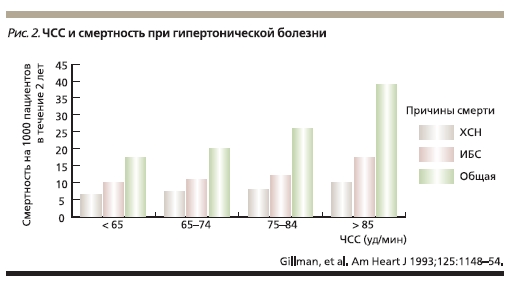
В настоящее время очевидно, что величина ЧСС при АГ имеет важное прогностическое значение (рис. 2). Так же как и хорошо известные риски при АГ, высокая ЧСС в покое – менее известный, но значимый фактор риска развития сердечно-сосудистых заболеваний и смерти от любой причины [18]. Во многих долгосрочных проспективных исследованиях было отмечено, что при наличии высокой
ЧСС возрастают риски смерти от любой причины, развития сердечно-сосудистого заболевания и внезапной смерти пациентов с подтвержденной или предполагаемой ИБС, пациентов, перенесших ИМ и пациентов с АГ. Причем у пациентов с АГ в целом ЧСС в покое выше, чем у похожих по характеристикам нормотензивных пациентов. И наоборот, низкая ЧСС в покое ассоциируется с меньшим риском развития ИБС и внезапной смерти. Данные Фремингемского исследования (Framingham Heart Study) с периодом наблюдения 36 лет показали, что пациенты с АГ и высокой ЧСС в покое подвергаются намного большему риску развития сердечно-сосудистых заболеваний, ИБС и смерти от любой причины, чем пациенты с меньшими значениями ЧСС [18]. Кроме того, кластеризация (группировка) факторов риска развития ИБС у людей с высокой ЧСС в покое свидетельствует, что
симпатическая гиперактивность также вносит вклад в повышение сердечно-сосудистой смертности, наблюдаемое среди лиц с тахикардией [14].
В Швеции было проведено исследование Goteborg Primary Prevention по первичной ...












