Фарматека №13 (326) / 2016
Гетерогенность деменции при болезни Паркинсона
Кафедра нервных болезней и нейрохирургии лечебного факультета ФГБОУ ВО «Первый МГМУ им. И.М. Сеченова» Минздрава РФ, Москва
Когнитивные нарушения возникают у 90–95% пациентов с болезнью Паркинсона (БП). Согласно данным популяционных исследований, деменция отмечается у 20–40% пациентов с БП, лонгитудинальных исследований – до 83% пациентов. Единого мнения о причинах развития деменции при БП не существует. Представлены результаты исследования гетерогенности деменции у 50 больных БП и возможных причин ее развития. Проведенное обследование позволило выделить несколько типов деменции при БП: 1) с преимущественно лобно-подкорковым дефицитом; 2) с преимущественно лобно-подкорковым дефицитом и выраженными поведенческими расстройствами; 3) с выраженными зрительно-пространственными и нейродинамическими нарушениями в сочетании с флюктуациями выраженности когнитивных расстройств; 4) с первичными гиппокампальными нарушениями памяти. Факторами неблагоприятного течения деменции и смертности пациентов были выраженные зрительно-пространственные расстройства, первичные гиппокампальные нарушения памяти в сочетании с флюктуациями выраженности когнитивных расстройств.
Вступление
Болезнь Паркинсона (БП) – нейродегенеративное заболевание, которое помимо двигательных расстройств сопровождается широким спектром немоторных проявлений, важное место среди которых занимают когнитивные нарушения – КН [4, 8, 10].
Согласно результатам проведенных исследований, КН разной степени выраженности (легкие, умеренные, тяжелые когнитивные расстройства) выявляются при обследовании у 90–95% больных БП [1, 3, 15]. Относительно частоты представленности тяжелых когнитивных расстройств или деменции при БП (БПД) данные противоречивы. Так, мета-анализ 13 популяционных исследований показал, что средняя распространенность деменции у пациентов с БП составляет 31,5% [20]. Таким образом, риск развития деменции у больных БП в 5–6 раз выше, чем у лиц того же возраста в общей популяции [10]. Однако многолетнее наблюдение за пациентами с БП показало, что деменция отмечается у 83% пациентов, что делает ее связь с БП почти обязательной [22].
Деменция – синдром, характеризующийся приобретенным снижением интеллекта на фоне ясного сознания, которое возникает в результате органических повреждений головного мозга и приводит к нарушению социальной адаптации пациента, т.е. делает его не способным к продолжению профессиональной деятельности и/или ограничивает возможности самообслуживания, нарушает его бытовую независимость, согласно DSM-IV (Diagnostic and Statistical Manual of mental disorders IV).
Развитие деменции ограничивает возможности медикаментозного лечения (применение амантадинов, холинолитиков, агонистов дофаминовых рецепторов при деменции часто невозможно) и нейрохирургического лечения моторных проявлений БП [2]. Согласно проведенным исследованиям, риск летального исхода в 2 раза больше у пациентов с БПД по сравнению с БП; финансовые расходы на лечение пациентов при присоединении деменции возрастают в 3,3 раза (наибольший прирост расходов связан с уходом за больными) [27].
На данный момент нет единого мнения о причинах развития деменции при БП. Высказываются различные мнения: деменция при БП – обязательное следствие развития болезни [13, 22], деменция при БП не связана с данным заболеванием и возникает в результате сочетания БП и болезни Альцгеймера – БА [21], деменция при БП является недиагносцированным вариантом деменции с диффузными тельцами Леви – ДТЛ [19], деменция при БП – результат наложения на КН при БП возрастных нейродинамических изменений когнитивных функций [1].
Цель исследования: оценить гетерогенность деменции при БП.
Задачи исследования:
- Оценить качество когнитивных расстройств у пациентов с сочетанием БП и деменции.
- Оценить частоту представленности форм БП (акинетикоригидная, дрожательная, смешанная) у пациентов с БПД, а также зависимость типа КН от формы паркинсонизма.
- Оценить выраженность деменции в зависимости от возраста и образования пациентов, длительности и стадии БП, возраста дебюта длительности деменции, сосудистых факторов риска.
- Оценить динамику КН у пациентов с БПД в течение 2 лет.
- Оценить влияние на КН при БПД сосудистых факторов риска.
Материал и методы
В исследование были включены 50 пациентов с БП и деменцией (деменция дебютировала не ранее 2 лет от момента появления моторных проявлений БП). Диагноз БП устанавливался в соответствии с критериями UK Brain Bank(UK Brain Bank, 1992) и A.J. Hughes и соавт. (1992); диагноз деменции – в соответствии с критериями МКБ-10, DSM-IY и Клиническими диагностическими критериями диагностики деменции, ассоциированной с БП [20]. Средний возраст пациентов составил 73,2±6,1 года. Средняя длительность БП на момент включения пациентов в исследование составила 6,6±2,8 года, средняя длительность деменции – 2,1±1,5 года (табл. 1).

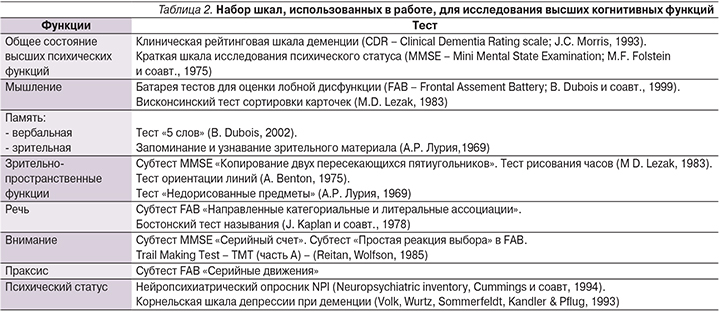
Всем пациентам выполнено клиническое неврологическое обследование. Выраженность двигательных расстройств оценивалась с помощью шкал Hoehn-Yahr и UPDRS. Выраженность КН оценивалась с помощью нейро-психологических шкал [29] (табл. 2).
Выполнено детальное соматическое обследование пациентов, а также инструментальное обследование, включившее общий и биохимический анализы крови, электрокардиограмму, магнитно-резонансную томографию с использованием стандартных режимов (Т1- и Т2-взвешенное изображение).
Согласно приведенному протоколу, пациенты осматривались при включении в исследование и далее раз в год. Через год обследование выполнено 40 пациентам, через 2 года осмотрены 20 пациентов. Помимо указанных параметров анализировалась смертность пациентов и факторы, оказывающие на нее влияние.
Статистическая обработка данных проведена с помощью IBM SPSS 17; использованы методы описательной, корреляционный анализ, однофакторный дисперсионный анализ.
Результаты исследования
Качественный анализ...












