Акушерство и Гинекология №10 / 2017
Гигантская гемангиома плаценты
1 ФГБУ Научный центр акушерства, гинекологии и перинатологии им. академика В.И. Кулакова Минздрава России, Москва
2 Кафедра акушерства, гинекологии, перинатологии и репродукции ИПО ФГАОУ ВО Первый московский государственный медицинский университет им. И.М. Сеченова Минздрава России
3 Московский государственный университет им. М.В. Ломоносова, Россия
Актуальность. Гемангиома плаценты относится к группе нетрофобластических опухолей.
Описание клинического наблюдения. Представлено клиническое наблюдение гигантской гемангиомы плаценты, выявленной на 32-й неделе беременности. Описано течение родов, произошедших на 35-й неделе беременности. Продемонстрированы данные компьютерно-томографического, гистологического и иммуногистохимического исследования «родившейся» плаценты. Приведены данные литературы о гистологических особенностях строения гемангиом плаценты, а также возможных осложнениях беременности и родов. Отмечено, что акушерская тактика при гемангиоме зависит главным образом от ее размеров и состояния плода.
Заключение. Наблюдение гигантской гемангиомы плаценты представляет интерес в связи с относительной редкостью и малой изученностью подобных опухолей в отношении их значения для развития плода и возможных осложнений беременности. Важным является выбор оптимальной акушерской тактики ведения и родоразрешения беременных с гемангиомой плаценты.
Гемангиома относится к группе доброкачественных нетрофобластических опухолей плаценты [1]. Поскольку источником развития данной опухоли считаются сосуды ворсин хориона, то для ее обозначения используются также термины ангиома, хорангиома (сhorangiomas), хориоангиома (сhorioangioma) и иногда фиброангиомиксома [2–4].
Средняя частота выявления гемангиомы в плаценте у беременных составляет 0,61–1% [5, 6]. Более редкой формой считается так называемая гигантская хорангиома, диаметром более 4 см, которая встречается в 0,11–0,29% исследованных плацент (1 на 3500–9000) [5, 6]. Такие гигантские гемангиомы выявляются, как правило, при ультразвуковом исследовании (УЗИ) беременной. Однако окончательная верификация поражения возможна лишь при морфологическом изучении плаценты [7, 8].
Приводим собственное наблюдение.
Беременная Г., 29 лет, поступила на сроке 34 недели 2 дня для обследования и определения тактики последующего ведения беременности.
Из анамнеза известно, что в 2013 г. пациентка перенесла lues. Первая беременность в 2013 г., роды индуцированные в 41 неделю, без осложнений; родился живой доношенный мальчик массой 3670 г, рост 54 см, в удовлетворительном состоянии.
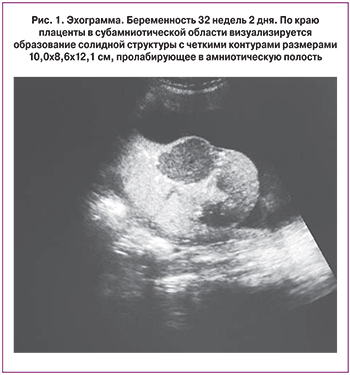
Данная беременность – вторая, наступила самопроизвольно. I триместр протекал без осложнений, пренатальный скрининг – норма. II триместр – без осложнений, пренатальный скрининг – норма. В III триместре на сроке беременности 32 недели при УЗИ размеры плода соответствуют сроку беременности 32 недели, анатомическое строение в норме, пуповина без особенностей, содержит три сосуда. Плацента толщиной 3,4 см, расположена по задней и правой боковой стенке. По краю плаценты в субамниотической области визуализируется образование солидной структуры с четкими контурами размерами 10,0×8,6×12,1 см, пролабирующее в амниотическую полость (рис. 1). При цветовом допплеровском картировании кровоток в пределах образования имел мозаичный характер. Питающий образование артериальный сосуд имел низкое сосудистое сопротивление (пульсационный индекс 0,4).
В 34 недели выявлено выраженное многоводие, минимальный карман вод 9,8 см. В связи с многоводием получала антибактериальную терапию препаратом цефалоспоринового ряда на догоспитальном этапе.
При кардиотокографическом исследовании выявлены признаки нарушения состояния плода, которые проявлялись сниженной вариабельностью сердечного ритма.
 В 35 недель осмотрена консультативно на перинатальном консилиуме и, учитывая нарушение состояния плода, нарастающее многоводие при наличии гемангиомы больших размеров и высокий риск перинатальных осложнений, дальнейшее пролонгирование беременности признано нецелесообразным.
В 35 недель осмотрена консультативно на перинатальном консилиуме и, учитывая нарушение состояния плода, нарастающее многоводие при наличии гемангиомы больших размеров и высокий риск перинатальных осложнений, дальнейшее пролонгирование беременности признано нецелесообразным.
После подготовки шейки матки осмотическими дилататорами и гелем с динопростоном произведена амниотомия и постепенно выведено около 7 литров светлых вод. После амниотомии головка плода прижалась ко входу в таз и развилась родовая деятельность. В родах осуществляли тщательное наблюдение за состоянием плода с помощью кардиотокографии, показатели которой квалифицированы как II тип (сомнительная). Роды прошли без осложнений за 6 часов. Родился живой недоношенный мальчик массой 2693 г и длиной тела 48 см. Оценка по Апгар на 1-й минуте 8 баллов, через 5 минут – 8 баллов. В связи с развитием дыхательных нарушений ребенок получал респираторную терапию в отделении реанимации, а после стабилизации состояния переведен в отделение патологии новорожденных, где прошел лечение по поводу врожденной пневмонии, анемии, неонатального холестаза. Выписан в удовлетворительном состоянии на 22-е сутки.
Плацента во время родов отделилась самостоятельно, плодные оболочки целы. Под амниотическими оболочками по краю плаценты обнаружено образование размерами 11,5х8,0х5,5 см, консистенция более плотная, чем неизмененная ткань плаценты. Послед направлен на гистологическое исследование.
При морфологическом исследовании плодные оболочки блестящие серовато-розоватого цвета без наложений. Пуповина длиной 42 см и толщиной 1,8 см, с наличием 8 витков влево (индекс извитости пуповины 0,19), прикрепление эксцентричное, на разрезе определяется три сосуда. Плацентарный диск размерами 24×23×1,5 см, в краевой его части определяется опухолевидное образование округлой формы, размерами 11,5×8,0×5,5 см, выступающее над плодной поверхностью (рис. 2а).
Для определения особенностей кровоснабжения плаценты и выявленного объемного образования проведена компьютерная томография с введением контрастного препарата в вену пуповинного остатка на расстоянии 10 см от места прикрепления к плаценте. Через 10 минут после введения контрастного вещества было проведено сканирование плаценты с последующей трехмерной реконструкцией полученных томограмм.
На полученных томограммах плацента овальной формы диаметром 22×28 см и толщиной от ...












