Акушерство и Гинекология №6 / 2023
Гиперандрогения как фактор риска истмико-цервикальной недостаточности
1) ФГАОУ ВО «Первый Московский государственный медицинский университет имени И.М. Сеченова» Минздрава России (Сеченовский Университет), Москва, Россия;
2) ГБУЗ «Городская клиническая больница имени М.П. Кончаловского Департамента здравоохранения города Москвы», Перинатальный центр, Москва, Россия
Патогенез истмико-цервикальной недостаточности (ИЦН) окончательно не изучен [1], разнороден [2]; не исключена ее идиопатическая форма [3]. В зарубежных руководствах к факторам риска ИЦН в первую очередь отнесены привычная потеря беременности во II триместре [3, 4], перенесенный в анамнезе преждевременный разрыв плодных оболочек в сроке беременности менее 27 недель [4] или 32 недель [3, 5], длина шейки матки (ШМ) до 27 недель беременности менее 25 мм, травма ШМ, врожденные аномалии матки или аномалии развития соединительной ткани (например, синдром Элерса–Данлоса) [1–5], перенесенное внутриутробно воздействие диэтилстильбэстрола [1, 3, 4]. В России факторы риска ИЦН четко разграничены на 7 групп (функциональные, анатомические, особенности настоящей беременности, генетические и врожденные, экстрагенитальные, особенности акушерско-гинекологического анамнеза, инфекционно-воспалительные и дисбиотические состояния), первостепенным из которых признана гиперандрогения (ГА) как яичникового (синдром поликистозных яичников), так и надпочечникового (адреногенитальный синдромом) генеза [2]. В отечественной балльной шкале оценки ИЦН [6] ГА во время беременности, наравне с данными трансвагинальной эхографии (расположение ШМ и предлежащей части плода, длина ШМ и раскрытие внутреннего зева) и анамнеза (сведения о перенесенном ранее позднем самопроизвольном выкидыше/ИЦН), оценивается как ее самостоятельный признак (2 балла), а сумма баллов 5–6 и более уже требует коррекции ИЦН.
ГА – это патологическое состояние, обусловленное избыточной продукцией андрогенов яичниками и/или надпочечниками или повышением локальной тканевой чувствительности к циркулирующим андрогенам, распространенность которого среди женщин составляет от 10 до 20% [7]. Синдром ГА заслуживает пристального внимания не только эндокринологов, но и акушеров-гинекологов, репродуктологов [8]. Сведения об эпидемиологии ГА у женщин с ИЦН, способах и эффективности ее коррекции отсутствуют в широком доступе. Значительно чаще отражается роль андрогенов в развитии кардиоваскулярных заболеваний и бесплодия [9], особенностях течения беременности и родоразрешения [10], метаболизме матери, функции плаценты и росте плода [11], сосудистых и плацентарных изменениях, значимых в патогенезе преэклампсии [12], гипертензии и дисбактериозе кишечника [13], репродуктивных потерях [14, 15]. ГА в целом общепризнана фактором риска репродуктивных потерь [7, 8, 16], но дискуссионные вопросы сохраняются. Наиболее часто выявляемой причиной ГА считается синдром поликистозных яичников (СПЯ), который наравне с ожирением, сахарным диабетом, кардиоваскулярными расстройствами, депрессией/тревожными расстройствами и др. прогнозируем по нарушению фертильности [17, 18, 19]. Однако в отечественных рекомендациях «Синдром поликистозных яичников» (2022) [20] отмечено, что СПЯ действительно характеризуется 3–4-кратным повышением риска осложнений беременности (гестационного сахарного диабета, артериальной гипертензии, преэклампсии), особенно при «классическом» фенотипе СПЯ [21]. Тем не менее увеличение частоты выкидышей при естественном зачатии у женщин с СПЯ отрицается независимо от наличия ожирения, а частота невынашивания после индукции овуляции сопоставима с таковой при других формах бесплодия [20]. Неоднозначность репродуктивных рисков при СПЯ обусловлена наличием его четырех фенотипов, предложенных ранее Национальными институтами здоровья и учитываемых по сей день в «Международных рекомендациях по диагностике и лечению синдрома поликистозных яичников, основанных на доказательной медицине» [22]. Фенотипирование СПЯ основано на комбинации трех диагностических Роттердамских критериев – избытке андрогенов (И) + овуляторной дисфункции (О) + морфологии поликистозных яичников (М). Избыток андрогенов подразумевают три из четырех фенотипов СПЯ: фенотип А = И + О + М; фенотип B = И + О; фенотип С = И + М; фенотип D = О + М. Недостаточная изученность роли ГА в развитии ИЦН определила выполнение настоящего исследования.
Цель настоящего исследования: оценить сопряженность ИЦН с ГА.
Материалы и методы
Выполнено проспективное когортное контролируемое исследование в период 2014–2019 гг. Клиническая база: родильный дом № 1, филиал ГКБ №67 им. Л.А. Ворохобова (Москва). На этапе планирования исследования размер выборки обоснован при помощи формулы:
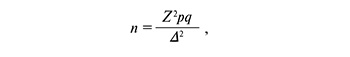
где: n – объем выборки; Z – коэффициент, соответствующий доверительному уровню; p – доля респондентов с наличием исследуемого признака; q=1-p – доля респондентов, у которых исследуемый признак отсутствует; ∆ – предельная ошибка выборки.
Включение женщин в исследование выполнялось по принципу случайной выборки с использованием программы случайных чисел.
Включены 98 женщин с одноплодной беременностью: 63 – с ИЦН (основная группа), 35 – без ИЦН (группа контроля).
Изучаемые исходы. Конечный результат исследовани...












