Акушерство и Гинекология №9 / 2019
Хронический послеоперационный гипопаратиреоз: особенности ведения во время беременности и лактации
ФГБУ «Национальный медицинский исследовательский центр эндокринологии» Минздрава России, Москва, Россия
Хронический послеоперационный гипопаратиреоз является редкой патологией, как правило, обусловленной повреждением или удалением околощитовидных желез во время хирургического вмешательства на органах шеи. Понимание физиологических изменений минерального гомеостаза во время беременности и лактации позволяет более тщательно подходить к вопросам планирования и ведения беременности у больных с хроническим гипопаратиреозом.
Гипопаратиреоз – эндокринное заболевание, характеризующееся низким уровнем паратиреоидного гормона (ПТГ) и нарушением минерального обмена. Изменения фосфорно-кальциевого метаболизма во время беременности у пациенток с хроническим гипопаратиреозом требуют проведения регулярной оценки лабораторных показателей и своевременной коррекции доз препаратов с целью профилактики гипо- и гиперкальциемических состояний [1].
Физиологические аспекты регуляции минерального обмена во время беременности
К одному из основных компенсаторных механизмов, обеспечивающих плод достаточным количеством кальция во время беременности, относится усиление его абсорбции в кишечнике матери. В период лактации адекватная концентрация кальция в грудном молоке достигается в основном за счет усиления резорбтивных процессов в костной ткани. Эти изменения связаны с увеличением продукции таких ключевых гормонов, как кальцитриол и ПТГ-подобный пептид (ПТГпП) [2].
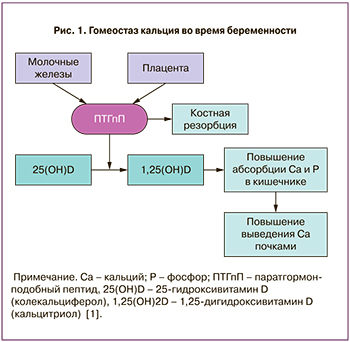 Увеличение синтеза кальцитриола наблюдается с I триместра, и к концу беременности его уровень составляет до 2–3 норм. Регуляция метаболизма витамина D у беременной женщины в основном зависит от активности 1α-гидроксилазы почек, находящейся под контролем эстрогенов, пролактина и человеческого плацентарного лактогена (рис. 1). При этом уровень 25(ОН) витамина D остается стабильным, несмотря на усиление его конверсии в активную форму [2]. Во многих тканях организма, включая молочные железы, децидуальную оболочку, плаценту и др., увеличивается синтез ПТГпП [3, 4]. Уровень ПТГпП возрастает с 3-й по 13-ю неделю гестации и более чем втрое превышает показатель до беременности. Именно в эти периоды ПТГпП действует как эндокринный фактор, регулирующий минеральный и костный гомеостаз независимо от ПТГ. ПТГпП, так же как и ПТГ, способен стимулировать резорбцию костной ткани, реабсорбцию кальция в почках, что в комплексе обеспечивает насыщение грудного молока необходимым для новорожденного количеством кальция [5, 6].
Увеличение синтеза кальцитриола наблюдается с I триместра, и к концу беременности его уровень составляет до 2–3 норм. Регуляция метаболизма витамина D у беременной женщины в основном зависит от активности 1α-гидроксилазы почек, находящейся под контролем эстрогенов, пролактина и человеческого плацентарного лактогена (рис. 1). При этом уровень 25(ОН) витамина D остается стабильным, несмотря на усиление его конверсии в активную форму [2]. Во многих тканях организма, включая молочные железы, децидуальную оболочку, плаценту и др., увеличивается синтез ПТГпП [3, 4]. Уровень ПТГпП возрастает с 3-й по 13-ю неделю гестации и более чем втрое превышает показатель до беременности. Именно в эти периоды ПТГпП действует как эндокринный фактор, регулирующий минеральный и костный гомеостаз независимо от ПТГ. ПТГпП, так же как и ПТГ, способен стимулировать резорбцию костной ткани, реабсорбцию кальция в почках, что в комплексе обеспечивает насыщение грудного молока необходимым для новорожденного количеством кальция [5, 6].
Продукция ПТГ околощитовидными железами держится в низко-нормальном диапазоне и может быть даже ниже популяционных референсных показателей в I триместре беременности [2], что связано с гестационным повышением продукции ПТГпП и кальцитриола, которое фиксируется с 3-й недели беременности. Таким образом, ПТГ как регулятор фосфорно-кальциевого обмена теряет свою доминирующую роль в этот период, и только к концу III триместра его продукция восстанавливается.
Кальцитонин – гормон-антагонист ПТГ, продуцируемый С-клетками щитовидной железы, а в периоды беременности и лактации – молочными железами и плацентой [7]. Повышение уровня кальцитонина во время беременности и лактации отмечено также у пациенток, ранее перенесших тотальную тиреоидэктомию [8]. Увеличение синтеза этого гормона во время беременности реализуется за счет эффектов эстрогенов (эстрадиола, эстрона и эстриола) и направлено на подавление активной деминерализации скелета матери.
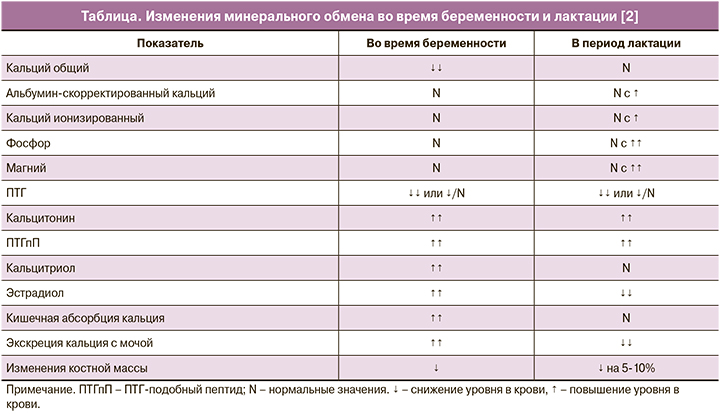
Во время беременности и лактации за счет увеличения объема циркулирующей крови и гемодилюции снижается уровень общего кальция сыворотки крови, в то время как уровни альбумин-скорректированного и ионизированного кальция остаются неизменными (таблица). Уровень кальция крови плода, как правило, оказывается несколько выше данного показателя у матери [9, 10].
Особенности ведения беременности у пациенток с гипопаратиреозом
В Европейских клинических рекомендациях по ведению пациентов с хроническим гипопаратиреозом от 2015 г. [11] указывается на отсутствие различий в тактике лечения гипопаратиреоза на фоне беременности и в общей популяции и рекомендуется использование стандартных доз активных метаболитов/аналогов витамина D (кальцитриол, альфакальцидол, 0,5–2,0 мкг/сутки) и препаратов кальция (1000–1500 мг). Начальная доза кальцитрио...












