Кардиология №9 / 2016
Хронический ренокардиальный континуум при гломерулонефрите
1Кыргызская государственная медицинская академия им. И.К. Ахунбаева, Бишкек, Кыргызская Республика; ²Национальный центр кардиологии и терапии им. акад. М. Миррахимова при Минздраве КР, Бишкек, Кыргызская Республика
Сердечно-сосудистые заболевания, такие как коронарная болезнь сердца (КБС), гипертрофия левого желудочка (ГЛЖ), хроническая сердечная недостаточность (ХСН) и нарушения ритма сердца — наиболее часто встречающиеся состояния у больных с хроническими болезнями почек (ХБП) [1]. Данные о взаимосвязи между заболеванием сердца и почек были получены в исследовании ранее [2]. Анемия, часто развивающаяся при прогрессировании ХБП, также является одним из основных факторов риска развития сердечно-сосудистых заболеваний (ССЗ). Опубликованные клинические и экспериментальные данные подтверждают взаимосвязь между анемией, ХБП и ССЗ. При этом каждое из состояний ухудшает течение другого, создавая таким образом «порочный круг» прогрессирования заболевания, именуемого «кардиоренально-анемический синдром» [3—5]. Согласно данному определению, анемия может вызывать прогрессирование ХБП или возникнуть вследствие ХБП; анемия может привести к развитию ССЗ, или возникнуть на ее фоне. В то же время ССЗ могут быть причиной развития ХБП или возникнуть на их фоне. Снижение функции почек и анемия часто встречаются у больных ССЗ [6—8], и оба симптома являются независимыми факторами риска смерти у этих пациентов [7—9]. Помимо анемии многие факторы риска развития ССЗ, такие как гиперхолестеринемия, хроническое воспаление, оксидантный стресс, гиперфибриногенемия, гиперкальциемия, урикемия и другие также тесно связаны с прогрессирующей дисфункцией почек [9]. В связи с этим актуальной проблемой является первичная профилактика ССЗ у лиц, страдающих ХБП [10]. Проблема ССЗ у больных с ХБП, в частности при гломерулонефрите, обусловливает необходимость активного изучения уже на ранней стадии заболевания в надежде на предупреждение высокой смертности на более поздних ее стадиях. Более подробный анализ имеющихся исследований показывает, что частота ССЗ зависит от стадии ХБП. По данным ряда авторов, она выявляется у 20% больных при снижении скорости клубочковой фильтрации (СКФ) уже до 60 мл/мин, несколько чаще (31—35%) — при снижении СКФ до 49 мл/мин и значительно чаще (42—45%) при дальнейшем ухудшении функции почек [11, 12].
 Таким образом, изучение факторов, способствующих присоединению ССЗ, является необходимым условием всестороннего анализа клинического течения хронического гломерулонефрита (ХГН).
Таким образом, изучение факторов, способствующих присоединению ССЗ, является необходимым условием всестороннего анализа клинического течения хронического гломерулонефрита (ХГН).
Материал и методы
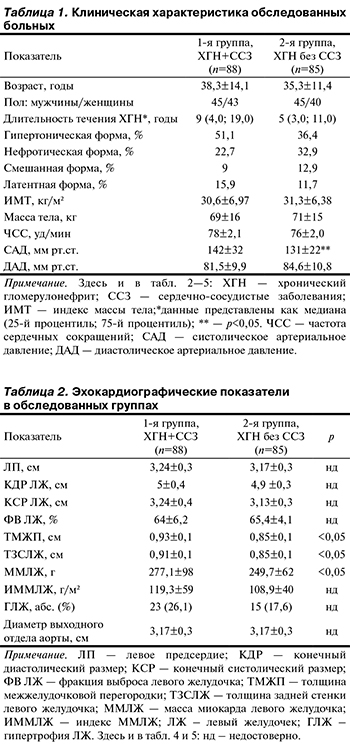
Нами обследованы 173 больных (90 мужчин и 83 женщины) в возрасте от 15 до 70 лет, средний возраст 36,8±12,9 года с додиализной стадией ХГН. Критериями исключения из исследования были терминальная стадия ХБП, системные заболевания соединительной ткани и заболевания крови.
В соответствии с наличием или отсутствием ССЗ все пациенты были разделены на 2 группы: 1-я — с ХГН + ССЗ (n=88) и 2-я — с ХГН без ССЗ (n=85). Всем больным было проведено клиническое обследование с верификацией диагноза. Лабораторные исследования дополнительно включали опреде...












