Фарматека №18 (271) / 2013
Индивидуализированная антитромботическая терапия при фибрилляции предсердий
(1) Клиника “Чайка” в Москва-Сити, Москва; (2) ГБОУ ВПО Первый МГМУ им. И.М. Сеченова Минздрава РФ, Москва
До последнего времени основным препаратом системной антикоагулянтной терапии при фибрилляции предсердий (ФП) служил антагонист витамина К варфарин. Появление новых антикоагулятнов – дабигатрана, ривароксабана и апиксабана, значительно расширило подходы к профилактике инсульта у больных ФП. В настоящей статье освещены практические аспекты подбора антитромботической терапии ФП с позиции эффективности и безопасности.
Фибрилляция предсердий (ФП) – самое распространенное нарушение сердечного ритма, выявляемое более чем у 10 % лиц старше 75 лет. ФП повышает риск развития инсульта в 5 раз [10]. Кроме того, летальность при инсультах, связанных с ФП, оказывается в 3 раза более высокой.
Краеугольным камнем профилактики инсульта при ФП служит антикоагулянтная терапия (АКТ). Несмотря на наличие четких клинических рекомендаций, подбор АКТ и контроль за ее результатами терапией на практике сопряжены со значительными сложностями, особенно при ведении пожилых больных. Известно, что протективный эффект АКТ увеличивается с возрастом. Он максимален для больных старше 80 лет с инсультом или транзиторной ишемической атакой (ТИА) в анамнезе. В то же время именно у этой группы больных наиболее высок и риск жизнеугрожающих кровотечений.
Кому должны назначаться антикоагулянты?
Решение о назначении АКТ при ФП зависит от соотношения рисков развития инсульта (оценивается по шкалам CHADS2 или CHA2DS2VASc) и кровотечений. Важно отметить, что тип ФП, равно как и частота развития пароксизмов, никак не влияет на принятие решения о необходимости применения антикоагулянтов [1].
Согласно обновленным рекомендациям ESC по терапии ФП от 2012 г., АКТ необходимо назначать всем пациентам с ФП при наличии 2 или более баллов по шкале CHA2DS2VASc, при значении риска в 1 балл возможен выбор между антикоагулянтами и ацетилсалициловой кислотой (АСК; табл. 1).
Необходимо отметить, что определение риска инсульта при помощи указанных инструментов не подходит пациентам с ФП с выраженными органическими заболеваниями сердца. При клапанных пороках, констриктивном перикардите и гипертрофической кардиомиопатии АКТ должна быть назначена вне зависимости от количества баллов по шкалам риска инсульта.
Для оценки риска кровотечений удобно использовать шкалу HAS-BLEED [1] (табл. 1). Повышенный риск тяжелых кровотечений (> 3,7 % в год) отмечается у пациентов, набирающих по этой шкале 3 балла и более.
Подчеркнем, что высокие баллы по шкале HAS-BLEED сами по себе ни в коем случае не могут служить основанием к неназначению антикоагулянтов, но в таких ситуациях требуются повышенное внимание и коррекция факторов риска кровотечений [1].
К сожалению, к настоящему времени не существует интегральной шкалы, позволяющей соотносить пользу от назначения АКТ и риск кровотечений. При принятии решений нельзя ориентироваться и на соотношение баллов шкал CHA2DS2VASc и HAS-BLEED.
В сложных клинических случаях следует отдавать приоритет оценке по шкале CHA2DS2VASc, особенно пациентам без тяжелых кровотечений в анамнезе.
Антикоагулянты в профилактике инсульта у больных ФП
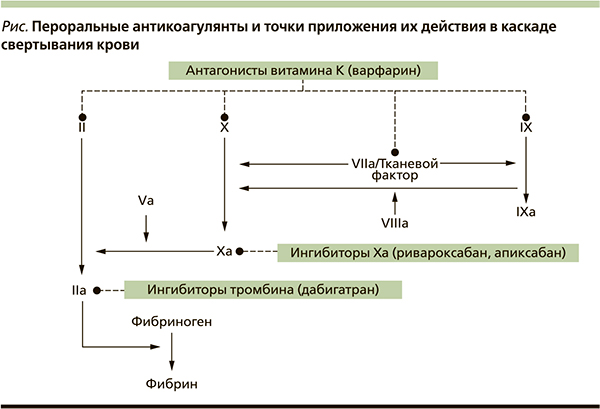
Точки приложения действия различных антикоагулянтов показаны на рисунке, далее будут рассмотрены их индивидуальные особенности.
Варфарин
Варфарин блокирует синтез витамин-К-зависимых факторов свертывания, а также естественных антикоагулянтов (протеинов C и S). Препарат достигает пиковой концентрации на 2–3-е сутки ежедневного приема, для него характерна выраженная кумуляция. Основной путь элиминации варфарина – печеночный с участием цитохромов CYP1A2, CYP2C19, CYP3A4, с чем связаны высокий риск лекарственных взаимодействий и фармакогенетическая вариабельность эффекта. Увеличение потребления витамина К1, содержащегося в больших количествах в зелени и некоторых овощах, требует коррекции дозы препарата.
Применение варфарина значительно (на 62 %) снижает риск инсульта при ФП [8]. Использование варфарина требует регулярного контроля МНО (международное нормализационное отношение) и коррекции дозы для поддержания его целевого значения (от 2 до 3).
Несмотря на плановый мониторинг, серьезные кровотечения отмечаются ежегодно у 1–3 % пациентов, принимающих варфарин [10, 16], они могут происходить и на фоне целевого МНО [9]. Максимальные эффективность и безопасность варфарина показаны при попадании более чем 60 % результатов тестов в целевой диапазон МНО [1, 16].
Как реальные, так и мнимые трудности регулярного контроля и удержания значений МНО в целевом диапазоне во многом ограничивают широкое применение варфарина. Даже на Западе в реальной клинической практике около 50 % пациентов с ФП в группе высокого риска инсульта не получают варфарин или прекращают его принимать [6]. Еще одной преградой для контроля терапии варфарином в России являются сложности с калибровкой тестов для оценки МНО, в ряде случаев приводящие к неточному определению этого показателя в лабораториях.
Тем не менее варфарин является антикоагулянтом выбора для больных ФП при клапанных пороках сердца, протезированных клапанах, скорости клубочковой фильтрации (СКФ) менее 30 мл/мин/1,73 м2, а также д...












