Акушерство и Гинекология №1 / 2021
Инвазивный рак шейки матки у беременных: собственный опыт работы
1) ГОУ ВПО «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова», кафедра акушерства и гинекологии лечебного факультета, Москва, Россия;
2) Городская клиническая больница № 40 ДЗ города Москвы, Москва, Россия
Рак шейки матки является одной из наиболее часто диагностируемых злокачественных опухолей у беременных. Существующие современные стандарты терапии инвазивного рака шейки матки во время беременности включают хирургические и(или) химиотерапевтические методы лечения. Тактика лечения пациенток определяется сроками гестации, стадией заболевания и желанием женщины сохранить беременность.
Цель. Обобщение и анализ собственного опыта ведения беременных с инвазивным раком шейки матки.
Материалы и методы. Ретроспективный анализ 16 случаев инвазивного рака шейки матки у беременных с медианой возраста 34,5 года, срок первичной постановки диагноза – 21,6 недели.
Результаты. Течение беременности осложнялось угрозой прерывания в I триместре в 18,75% случаев; атипичная конизация была выполнена в 25%; 2 пациентки (12,5%) получали неоадъювантную химиотерапию. Роды в срок произошли у 62,5% пациенток, преждевременно – у 31,2%. Медиана срока родов составила 36,3 недели. В 68,7% случаев выполнялась операция кесарева сечения. У 7 (43,7%) пациенток после кесарева сечения выполнена операция Вертгейма, в 57% – с транспозицией яичников. Масса новорожденных была 3025±312 г. После родов в течение 1 года дети развивались соответственно возрастным нормам.
Заключение. Благодаря внедрению в практику клинических протоколов с 2019 г. всем беременным при постановке на учет в женскую консультацию должен производиться забор материала с шейки матки для цитологического исследования. Соблюдение правил забора и транспортировки цитологического материала, а также тщательная его интерпретация являются залогом своевременного выявления пациенток группы риска по развитию рака шейки матки. Дополнительное обследование этих пациенток с проведением тестирования на вирус папилломы человека и кольпоскопии, а при необходимости – и прицельной кольпоскопической биопсии позволит снизить частоту поздней диагностики рака шейки матки.
Рак шейки матки (РШМ) остается одной из наиболее распространенных злокачественных опухолей, выявляемых во время беременности. Частота его составляет 1,8–4 случая на 100 000 беременных, то есть около 3% всех впервые выявленных случаев приходятся на гестационный период [1].
Возраст беременных с РШМ в среднем составляет 35 лет, а средний срок гестации при установлении диагноза – 19,5 недели [1].
При выявлении РШМ во время беременности необходимо принять решение об объемах лечения, целесообразности химиотерапии, сроках и методе родоразрешения. Стратегия зависит от срока гестации, стадии заболевания, размера опухоли, вовлеченности лимфатических узлов и желания пациентки сохранить беременность.
Клинические проявления РШМ во время беременности зачастую отсутствуют или могут быть похожи на типичные акушерские осложнения (кровотечение, боли внизу живота и по ходу седалищного нерва, анемия). При ранних стадиях РШМ сам по себе не влияет на течение беременности. Однако при распространенном процессе повышается риск прерывания беременности и преждевременных родов [2, 3].
Скрининговым методом в диагностике заболеваний шейки матки является цитологическое исследование мазков. Окончательный диагноз ставится только на основании гистологического исследования. При выявлении микроинвазивного процесса возможно проведение атипичной конизации шейки матки с высотой конуса не более 1,5 см, но без выскабливания цервикального канала. Конизация может быть выполнена в любом сроке, но до родов должно оставаться не менее 4 недель. После конизации шейки матки при условии негативного гистологического края возможны влагалищные роды [4–7].
Размер опухоли и вовлеченность лимфатических узлов являются главными прогностическими факторами для пациенток с РШМ. Выполнение стандартизированной лимфаденэктомии (или биопсии сторожевого узла) в I и начале II (до 22 недель) триместров беременности является безопасной и информативной процедурой [6, 8–10].
На рисунке представлен алгоритм ведения пациенток с РШМ, выявленным во время беременности [4–6].
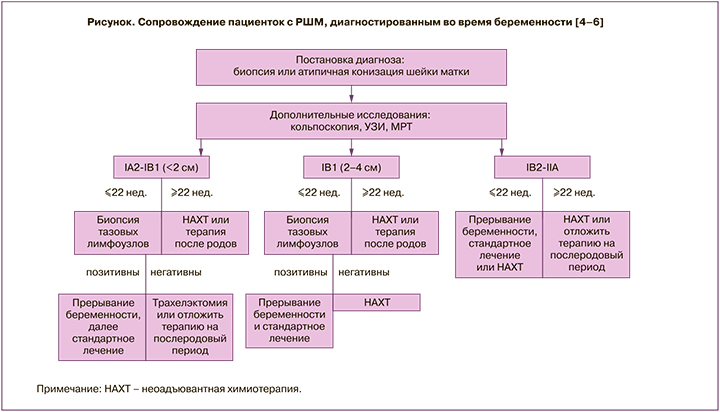
Vercellino G.F. et al. сообщили о 32 пациентках с РШМ, которым было проведено лапароскопическое стадирование. Только у 4 беременных были обнаружены метастазы в лимфатические узлы (у 3 – стадия по FIGO IB1, у одной – IIA). Ни в одном случае после лапароскопического вмешательства не развились акушерские осложнения [11].
Пациенткам с подтвержденными метастазами в лимфатические узлы показано проведение неоадъювантной химиотерапии (НАХТ). Трахелэктомия во время беременности сопряжена с множеством осложнений, в связи с чем целесообразность ее проведения в настоящее время обсуждается [8].
Химиотерапия противопоказана в I триместре в связи с риском прерывания беременности и формирования пороков развития у плода. Негативными последствиями ее являются риск задержки роста плода, преждевременных родов и маловесности новорожденных. Токсическое воздействие на плод включает возможное развитие снижения слуха и миелосупрессии [12, 13].
Согласно международным гайдлайнам, проведение химиотерапии во II и III триместрах беременности показано при [6, 9]:
- стадии IB1 с негативными лимфатическими узлами, при ...












