Кардиология №5 / 2016
Изменение клинической картины острого коронарного синдрома при хронической обструктивной болезни легких
1ГБОУ ВПО Кубанский государственный медицинский университет, Краснодар, Россия; 2НИИ кардиологии и внутренних болезней, Алматы, Казахстан; 3Центральная больница нефтяников ГНКАР, Баку, Азербайджан; 4ФГБУ ДПО ЦГМА УД Президента РФ, Москва
Острый коронарный синдром (ОКС) — потенциально угрожающее жизни состояние, обусловливающее необходимость максимально быстрой диагностики и активных лечебных действий. Современная доктрина ведения пациентов с ОКС имеет целью восстановление кровотока в инфаркт-связанной артерии, способствуя тем самым ограничению зоны некроза миокарда и снижая непосредственную и отдаленную летальность, а также вероятность развития тяжелой хронической сердечной недостаточности.
В современных отечественных и зарубежных рекомендациях четко прописаны основные алгоритмы, которых должны придерживаться как врачи первичного звена, так и кардиологи стационара. При типичной картине ОКС подобные руководства к действию обеспечивают быстрое и качественное лечение. Однако сопутствующие заболевания, часто имеющиеся у пациентов с развившимся ОКС, способны существенно изменить его клиническую картину. Так, хорошо известно, что больные сахарным диабетом нередко имеют бессимптомное/малосимптомное течение ОКС, что зачастую увеличивает время до постановки диагноза и ухудшает результаты лечения [1].
В ряде работ продемонстрирована способность хронической обструктивной болезни легких (ХОБЛ) ускорять развитие коронарного атеросклероза, а также способствовать дестабилизации ишемической болезни сердца (ИБС), т.е. возникновению ОКС [2—5]. Однако, несмотря на то что ХОБЛ является частой сопутствующей нозологией у больных ИБС, данных о влиянии ХОБЛ на клиническую картину ОКС немного.
Цель настоящего исследования — установить особенности клинического течения ОКС у больных ХОБЛ.
 Материал и методы
Материал и методы
В когортное исследование с параллельными группами были включены 272 больных, которым в 2012—2014 гг. было выполнено чрескожное коронарное вмешательство (ЧКВ) по поводу ОКС. Значительная часть материала была получена в Центре грудной хирургии Краснодара (Краевая клиническая больница №1 им. проф. С.В. Очаповского).
Критерии включения в основную группу: возраст ≥40 лет; курение на момент поступления либо прекращение курения не более чем за 1 год до момента госпитализации; анамнез курения ≥10 пачка-лет; наличие ОКС с окончательным диагнозом инфаркт миокарда (ИМ) или нестабильная стенокардия; проведение ЧКВ со стентированием (голометаллический стент либо стент с лекарственным покрытием) с полным восстановлением кровотока в инфаркт-связанной артерии в течение 24 ч от начала симптомов, приведших к госпитализации, без ангиографических признаков остаточного стеноза, диссекции или дистальной эмболизации; ХОБЛ, диагностированная в соответствии с критериями GOLD (2011) [6], согласно которым постбронходилатационное значение объема форсированного выдоха за 1-ю секунду (ОФВ1), отнесенное к величине форсированной жизненной емкости легких (ФЖЕЛ), должно быть менее 0,70, а степень тяжести заболевания определяется, исходя из значения ОФВ1.
Критерии исключения: пороки сердца при наличии показаний к их хирургической коррекции; аортокоронарное шунтирование (АКШ) либо ЧКВ в анамнезе; бронхиальная астма; активный туберкулез; интерстициальные заболевания легких; идиопатическая легочная артериальная гипертензия; легочная тромбоэмболическая болезнь; системные заболевания соединительной ткани; злокачественные новообразования; торакотомия с резекцией легкого в анамнезе; развитие осложнений при выполнении ЧКВ: диссекция, перфорация либо разрыв коронарной артерии (КА), феномен «no reflow»; фракция выброса левого желудочка (ФВ ЛЖ) менее 35% к концу 1-й недели после выполненной реваскуляризации, отказ пациента от участия в исследовании.
Контрольная группа сформирована, исходя из тех же критериев включения, что и основная, кроме наличия ХОБЛ, которая была исключена на основании данных спирографии. Критерии исключения были те же, что и для основной группы.
Поскольку число больных, удовлетворявших критериям включения в контрольную группу, значительно превышало число больных в основной группе, с целью уменьшения дисбаланса в численности групп включение пациентов в контрольную группу проводилось при помощи генератора случайных чисел из числа подходящих кандидатов.
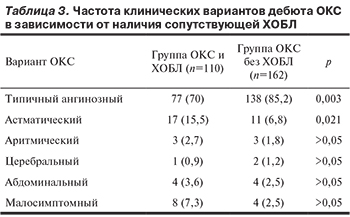 Основную группу составили 110 больных ОКС и ХОБЛ, контрольную — 162 больных ОКС без ХОБЛ.
Основную группу составили 110 больных ОКС и ХОБЛ, контрольную — 162 больных ОКС без ХОБЛ.
На основании доминирующих в клинической картине симптомов ОКС включенные в исследование больные были отнесены к одному из следующих вариантов, как это описывается в рекомендациях Российского кардиологического общества по ведению больных ОКС с подъемом сегмента ST на электрокардиограмме (ЭКГ) [7]: типичный классический ангинозный вариант, а также атипичные формы: астматический, абдоминальный, аритмический, цереброваскулярный и малосимптомный. Класс острой сердечной недостаточности (ОСН) оценивали по классификации Killip [8].
В течение 24 ч от момента поступления в стационар пациенту устанавливали клинический диагноз: Q-позитивный ИМ, Q-негативный ИМ либо нестабильная стенок...












