Кардиология №8 / 2015
Желудочковая тахикардия как первое клиническое проявление миотонической дистрофии
Институт клинической кардиологии им. А.Л. Мясникова ФГБУ Российский кардиологический научно-производственный комплекс Минздрава РФ, Москва
Представлен клинический случай фасцикулярной желудочковой тахикардии, явившейся первым клиническим проявлением редкого заболевания — миотонической дистрофии (МД). Нарушения проводимости и аритмии характерны для МД, однако
в подавляющем большинстве случаев отмечаются на поздних стадиях у пациентов с выраженными симптомами нейромышечного заболевания. Описаны трудности диагностики и лечения пациента. В литературном обзоре освещены клинические проявления, прогностическое значение, диагностика и лечение поражений сердечно-сосудистой системы при МД.
Клинический случай. Мужчина 45 лет был госпитализирован с жалобами на внезапно возникающие приступы давящей боли за грудиной, сопровождающиеся выраженной общей слабостью, головокружением, предобморочными состояниями.
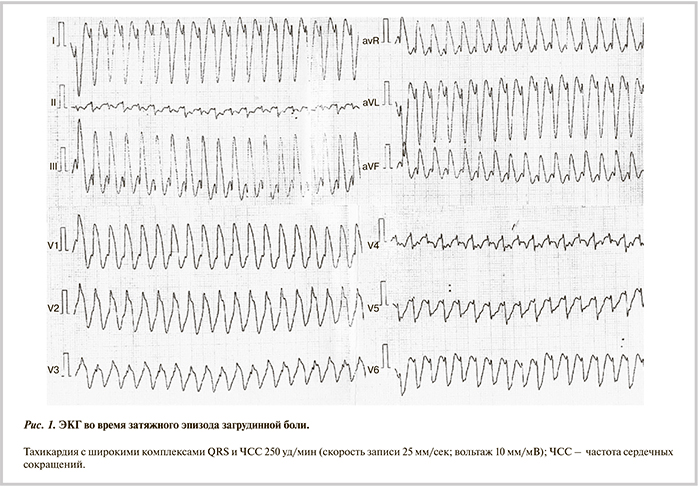
Около 2 лет назад без предшествовавшего анамнеза заболеваний сердечно-сосудистой системы (ССС) спустя 15 мин после интенсивной физической нагрузки впервые возник описанный выше приступ загрудинной боли, продолжавшийся более 0,5 ч. Вызвана бригада скорой медицинской помощи. На электрокардиограмме (ЭКГ) зарегистрирован пароксизм тахикардии с широкими комплексами QRS (рис. 1). Пациент был госпитализирован в реанимационное отделение районной больницы по месту жительства, где синусовый ритм был восстановлен посредством электроимпульсной терапии. По результатам обследования диагноз инфаркта миокарда был исключен. При эхокардиографии (ЭхоКГ) на основании утолщения межжелудочковой перегородки (МЖП) до 1,6 см диагностирована гипертрофическая необструктивная кардиомиопатия. Назначено лечение бисопрололом 5 мг/сут и фозиноприлом 10 мг/сут.
В дальнейшем у больного дважды (во время еды и в покое лежа) повторились аналогичные приступы загрудинной боли. В обоих случаях на ЭКГ была зарегистрирована тахикардия с широкими комплексами QRS, синусовый ритм был восстановлен посредством электроимпульсной терапии на догоспитальном этапе.
Кроме того, около 2 лет назад больной отметил появление общей слабости, обильную потливость и снижение переносимости привычных для него ранее физических нагрузок. Выраженность этих клинических проявлений с течением времени не усугублялась.
В раннем детском возрасте пациент перенес тяжелую инфекцию, предположительно корь, осложнившуюся правосторонним парезом лицевого нерва. Семейный анамнез больного заболеваниями системы кровообращения не отягощен.
Состояние больного при поступлении было удовлетворительным. При осмотре отмечены незначительная гипомимия лица и небольшой двусторонний асимметричный птоз. Обращала на себя внимание избыточная влажность кожных покровов. Пациент был в сознании, ориентирован, на вопросы отвечал с небольшой задержкой, при этом тяжелые когнитивные дефекты и грубые нарушения в неврологическом статусе отсутствовали. В легких выслушивалось везикулярное дыхание без хрипов. Частота сердечных сокращений (ЧСС) 86 уд/мин, артериальное давление 130/70 мм рт.ст. На ЭКГ зарегистрированы синусовая тахикардия с ЧСС 95 уд/мин, признаки гипертрофии левого желудочка (ГЛЖ), замедление предсердно-желудочкового (PQ 220 мс) и внутрижелудочкового (QRS 120 мс) проведения, одиночные желудочковые экстрасистолы. При суточном мониторировании ЭКГ по Холтеру отмечена редкая мономорфная желудочковая экстрасистолия.
По данным рентгенографии легких, а также в общих анализах крови и мочи и в коагулограмме патологические изменения отсутствовали. Сывороточные концентрации тиреотропного гормона и свободного тироксина, а также мозгового натрийуретического пептида были в пределах нормы. Анализы крови на вирус иммунодефицита человека, вирусные гепатиты и сифилис дали отрицательный результат.
В биохимическом анализе крови отмечено повышение содержания глюкозы до 6,4 ммоль/л, активности аланинаминотрансферазы (75,0 ед/л при норме 3,0—40,0 ед/л), γ-глутамилтрансферазы (97,0 ед/л при норме 10,0—64,0 ед/л), креатинфосфокиназы (КФК 347,00 ед/л при норме 15,00—200,00 ед/л), при этом активность кардиоспецифичной фракции MB КФК и концентрация сердечного тропонина I были в пределах нормы. Были также отмечены умеренные гипертриглицеридемия (3,15 ммоль/л; норма 0,50—2,30 ммоль/л) и гиперлипидемия (общий холестерин — ОХС 6,50 ммоль/л; ХС липопротеидов низкой плотности – ЛНП 3,84 ммоль/л; ХС липопротеидов высокой плотности – ЛВП 1,23 ммоль/л.
По результатам теста на толерантность к глюкозе отмечены начальные нарушения углеводного обмена. Содержание гликированного гемоглобина было в пределах нормы.
При ЭхоКГ отмечена выраженная асимметричная ГЛЖ, достигавшая диагностических критериев гипертрофической кардио-миопатии базального отдела МЖП (до 1,6 см) без признаков обструкции выносящего тракта (рис. 2). Отмечено незначительное увеличение левого предсердия до 4,2 см. Размеры других камер сердца были в пределах нормы, клапанный аппарат интактен, фракция выброса 60%, однако обращала на себя внимание повышенная эхогенность субэндокардиального слоя в проекции заднебоковой стенки ЛЖ с ограниченным участком незначительной гипокинезии. Проба на выявление скрытой коронарной недостаточности методом стресс-ЭхоКГ не доведена до субмаксимальной ЧСС из-за усталости пациента. Исходно и на максимуме нагрузки (при ЧСС 135 уд/мин) четких зон нарушения локальной сократимости левого желудочка (ЛЖ), динамики сегмента ST не отмечалось.
По результатам магнитно-резонансной томографии (МРТ) выявлена умеренно выраженная гипертрофия миокарда базального сегмента МЖП (до 14 мм), толщина ...












