Акушерство и Гинекология №5 / 2019
К вопросу о предикторах развития преэклампсии при гестационном диабете
ФГБУ «НМИЦ им. В.А. Алмазова» МЗ России, Санкт-Петербург, Россия
Последние десятилетия отмечен быстрый рост заболеваемости гестационным сахарным диабетом (ГСД), что, по данным многочисленных исследований, в том числе многоцентрового исследования HAPO, частично объясняет и значительный рост частоты развития преэклампсии (ПЭ) – 2,6% при ГСД против 1,2% популяционных [1–3]. Оба осложнения беременности являются социально значимыми и приводят к высокой материнской и перинатальной заболеваемости и смертности. В то же время, причины повышенной частоты развития ПЭ при ГСД остаются неясными, так же, как и единство патогенеза –сомнительным. В многоцентровом многотысячном исследовании HAPO доказана тесная связь между степенью гиперинсулинемии (оцененной по уровню С-пептида сыворотки крови натощак) и ПЭ [4].
С-пептид соединяет α и β цепи молекулы проинсулина и секретируется в портальный кровоток в эквимолярных концентрациях с инсулином. Многие годы С-пептид считался побочным инертным продуктом синтеза инсулина и длительное время (до 1990-х) использовался исключительно, как маркер функции β-клеток поджелудочной железы. Пристальное внимание к изучению действия С-пептида появилось после открытия его самостоятельных от инсулина разнообразных биологических функций в организме. Обнаружение собственных участков связывания на мембранах (G-связанного рецептора) подтверждает возможность самостоятельной биологической активности С-пептида. Последовавшие исследования выявили провоспалительное атерогенное действие высоких концентраций С-пептида (более 3,1 нг/мл) в эксперименте. [5–10]
Известно, что после перенесенных, как ГСД, так и ПЭ, повышен риск развития сахарного диабета 2 типа и сердечно-сосудистых заболеваний. Так, при ПЭ повышается артериальная жесткость, которая может быть измерена, в том числе, осциллометрическим методом. Данный метод позволяет измерить ряд параметров упруго-эластических свойств плечевой артерии посредством оценки пульсовой волны. Литературные данные относительно влияния ГСД на данный показатель остаются противоречивыми. Не достаточно исследований, оценивающих вклад сочетания ГСД и ПЭ во время беременности в степень изменения эластических свойств периферических артерий, а, значит, и в кардиоваскулярный прогноз [11, 12]. Попытка оценить взаимосвязь артериальной жесткости с уровнем С-пептида при сочетании ГСД и ПЭ во время беременности позволит расширить представление об особенностях развития ПЭ при ГСД.
Цель исследования: оценить взаимосвязь между уровнем С-пептида, степенью выраженности артериальной жесткости и наличием ожирения при ПЭ и ГСД.
Материал и методы
В исследование включено 114 пациенток после 24 недель беременности (37,1±2,8 нед.) в возрасте от 20 до 40 лет с одноплодной беременностью после подписания добровольного информированного согласия, одобренного этическим комитетом ФГБУ «СЗФМИЦ им. В.А. Алмазова» МЗ России. Группы обследования составили: группа 1 (n=22) – женщины с ГСД и ПЭ; группа 2 (n=23) – пациентки с ПЭ; группа 3 – с ГСД (n=36); группа 4 – контрольная (n=33). ПЭ верифицировалась, как впервые возникшая гипертензия после 20 недель беременности с протеинурией не менее 0,3 г/л в суточной порции мочи, ГСД выставлен на основании критериев российского национального консенсуса от 2013 г. Наблюдение, лечение и родоразрешение пациенток осуществлялось согласно Протоколам ведения беременных с ГСД, ПЭ ФГБУ «НМИЦ им. В.А. Алмазова» МЗ России. Лечение ПЭ включало: гипотензивную, магнезиальную терапию, сохранение объема циркулирующей крови, электролитного, белкового баланса, нормализацию реологических и коагуляционных свойств крови. Тяжесть течения ПЭ оценена в соответствии со шкалой тяжести ПЭ, приведенной в протоколах Института перинатологии и педиатрии ФГБУ «НМИЦ им. В.А. Алмазова» Минздрава России, основанных на Российских рекомендациях «Диагностика и лечение сердечно-сосудистых заболеваний при беременности» (табл. 1).
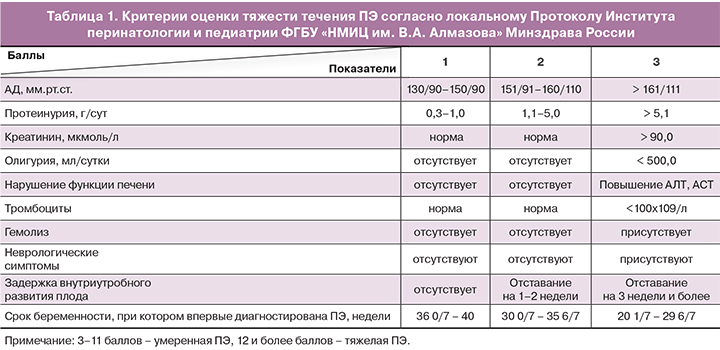
Тяжелая ПЭ выявлена статистически достоверно чаще в группе 2 (11/23) по сравнению с группой 1 (1/22). Частота ранней ПЭ (до 34 недель) статистически значимо не отличалась (p=0,82) между группами 1 (59,09%, n=13) и 2 (65,57%, n=16). Контроль гликемии у пациенток с ГСД осуществлялся с помощью диетотерапии, у некоторых – с помощью инсулинотерапии (18,1% пациенток группы 1, 4/22; 58,3% пациенток группы 3, 21/36). Применялись бази...












