Урология №2 / 2016
Критерии отбора пациентов для повторной трансуретральной резекции при раке мочевого пузыря без мышечной инвазии
Лаборатория онкоурологической патологии хирургического отдела, Республиканский научно-практический центр онкологии и медицинской радиологии им. Н. Н. Александрова, Минск, Республика Беларусь
Цель исследования – оценка в проспективном исследовании результатов повторной трансуретральной резекции (ТУР) при раке мочевого пузыря без мышечной инвазии (РМПБМИ) и анализ факторов прогноза выявления остаточной опухоли для разработки показаний к выполнению данного вмешательства.
Материалы и методы. В исследование вошли 111 пациентов с первичным либо рецидивным РМПБМИ и промежуточным или неблагоприятным прогнозом после визуально радикальной ТУР мочевого пузыря. Всем пациентам выполняли повторную ТУР, включавшую тщательную цистоскопию, биопсию или ТУР всех подозрительных зон мочевого пузыря, глубокую биопсию зоны предыдущей резекции с включением мышечного слоя. У 81 больного были доступны все прогностические характеристики опухоли для оценки факторов риска.
Результаты. Всего в результате повторной ТУР выявлено 29/111 (26,1%) злокачественных опухолей, при этом мышечно-инвазивный рак выявлен в 4/29 случаях (3,6 % от всех включенных пациентов). При анализе зависимости выявления остаточной опухоли от различных факторов установлено, что с результатами повторной ТУР коррелировали цистоскопические данные при повторном вмешательстве и степень дифференцировки опухоли. При стратификации данных в зависимости от этих факторов обнаружено, что при отсутствии видимой опухоли и G1 остаточная опухоль выявлена в 3,5% случаев по сравнению с 28,1% при негативной цистоскопии и G2–G3 и 52,6% при положительной цистоскопии вне зависимости от G.
Выводы. Таким образом, для отбора пациентов с РМПБМИ со степенью дифференцировки G1 для повторной ТУР возможно использовать цистоскопию. При отсутствии цистоскопических данных за опухоль повторной ТУР можно избежать.
Введение. По данным Белорусского канцеррегистра, в Республике Беларусь ежегодно выявляется более 1000 новых случаев рака мочевого пузыря (РМП) [1]. За последнее десятилетие заболеваемость РМП увеличилась на 11%: если в 2004 г. она составляла 11,4 на 100 тыс. населения, то в 2013 г. – 12,7.
В структуре онкологических заболеваний среди мужчин в 2013 г. РМП составил 4,4 % и занял 8-е место, а среди всей онкоурологической патологии – 3-е. От 50 до 80% опухолей мочевого пузыря относятся к т.н. РМП без мышечной инвазии (РМПБМИ) – новообразованиям, соответствующим стадиям Та, Т1 и Тis. Показано, что при таком распространении опухоли регистрируют относительно высокие показатели выживаемости пациентов, однако около 70% поверхностных опухолей рецидивируют и 20–30% прогрессируют в мышечно-инвазивный рак [2].
Несмотря на то что стандартом начального лечения РМПБМИ является трансуретральная резекция (ТУР), это вмешательство считается субоптимальным в отношении полной эрадикации опухоли. Так, было показано, что при повторной ТУР, выполненной в течение 2–8 нед после первичного лечения, остаточная опухоль может выявляться в 33–64% случаев [3]. Тем не менее у большинства пациентов с предполагаемым высоким риском остаточной опухоли после ТУР эта опухоль не обнаруживается и ранняя повторная ТУР может представлять собой избыточное воздействие, повышающее травматичность и стоимость лечения. Таким образом, сужение показаний к повторной ТУР на основании учета прогностических факторов поможет в оптимизации лечебного алгоритма за счет сокращения избыточного лечения. Целью данного исследования было оценить результаты повторной ТУР последовательной серии пациентов с РМПБМИ, проанализировать факторы прогноза выявления остаточной опухоли в результате данного вмешательства и разработать показания к его выполнению.
Материалы и методы. В проспективное исследование после подписания информированного согласия включили пациентов с РМПБМИ и неблагоприятным прогнозом после визуально радикальной ТУР мочевого пузыря. Критерии включения пациентов в исследование: гистологически верифицированный первичный либо рецидивный РМП; макроскопически полное удаление опухоли(ей) в ходе предыдущей ТУР мочевого пузыря; отсутствие мышечной инвазии опухоли по данным гистологического исследования препарата, удаленного в ходе ТУР; отнесение пациента к подгруппе с высоким или промежуточным риском рецидива; отсутствие регионарных либо отдаленных метастазов, уретерогидронефроза.
Пациентам, соответствующим критериям включения в исследование, в течение 4–8 нед после первичной ТУР выполнена повторную ТУР, в ходе которой осуществлены цистоскопия с фиксацией всех выявленных изменений на диаграмме мочевого пузыря, биопсия/ТУР всех подозрительных зон мочевого пузыря, глубокая биопсия зоны предыдущей ТУР с включением мышечного слоя. По показаниям выполнены множественные случайные биопсии мочевого пузыря и биопсия простатической уретры. Все образцы ткани отправлены для гистологического исследования раздельно.
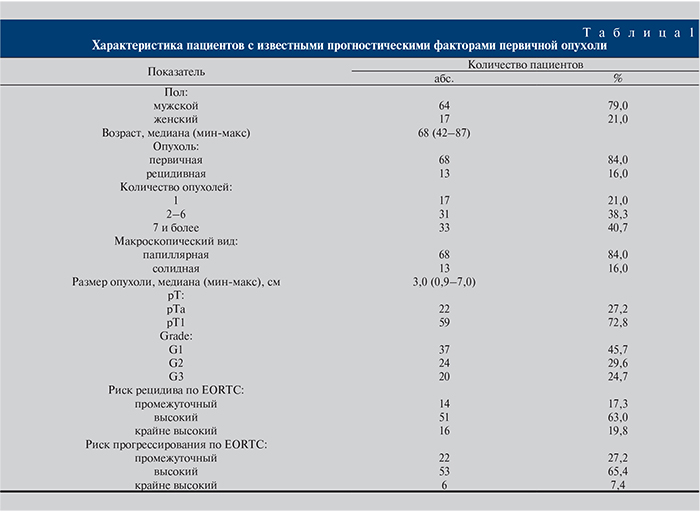
Всего в исследование включены 111 пациентов: 20 женщин и 91 мужчина, медиана возраста – 67 лет. Из всех включенных пациентов 90 (81,1%) были изначально оперированы в РНПЦ ОМР им. Н. Н. Александрова, 21 (18,9%) – в других учреждениях. При этом только у 81 из них были доступными все прогностические характеристики опухоли (табл. 1).
Результаты лечения оценивали путем изучения частоты обнаружения резидуальной опухоли при повторной ТУР и частоты занижения стадии при оценке местной распространенности РМП. Кроме того, проведен анализ зависимости частоты обнаружения резидуальной опухоли от прогностических характеристик опухоли.
Статистическую значимость различий рассчитывали при помощи χ2-теста с поправкой Йетса и точного критерия Фишера для таблиц 2×2 и теста Краскела–Уоллиса для факторов более чем с 2 уровнями значений. Все расчеты проведены с использованием программы STATISTICA v. 7 (StatSoft, In...












