Кардиология №5 / 2015
Лечение артериальной гипертензии у пациентов с высоким сердечно-сосудистым риском в свете современных рекомендаций и результатов наблюдательных исследований
Российский национальный исследовательский медицинский университет им. Н.И. Пирогова, Москва
Многочисленные эпидемиологические и клинические исследования, проведенные в последние 20 лет, позволили выработать взвешенный, рациональный подход к лечению больных артериальной гипертензией (АГ) с различным риском развития сердечно-сосудистых осложнений (ССО).
 Одним из важнейших вопросов, касающихся лечения пациентов с АГ, является вопрос о начале антигипертензивной терапии. Признавая безусловную пользу от методик изменения образа жизни, современные рекомендательные документы предлагают большинству пациентов с АГ назначать медикаментозную терапию [1—3].
Одним из важнейших вопросов, касающихся лечения пациентов с АГ, является вопрос о начале антигипертензивной терапии. Признавая безусловную пользу от методик изменения образа жизни, современные рекомендательные документы предлагают большинству пациентов с АГ назначать медикаментозную терапию [1—3].
В Рекомендациях Европейского общества гипертензии и Европейского общества кардиологов (версия 2013 г.) отмечается, что к таким пациентам относятся больные АГ 2-й и 3-й степени с любым уровнем риска развития ССО [1]. Им рекомендуется быстрое начало медикаментозной терапии — через несколько недель или одновременно с началом изменения образа жизни. Еще одной категорией пациентов, нуждающихся в медикаментозной терапии, являются больные при наличии высокого общего риска развития ССО, обусловленного поражением органов-мишеней (ПОМ), сахарным диабетом (СД), сердечно-сосудистыми заболеваниями (ССЗ) или хронической болезнью почек (ХБП), даже при АГ 1-й степени. Предлагается также рассмотреть назначение антигипертензивной медикаментозной терапии больным АГ 1-й степени с низким и средним риском, если АД остается в этом диапазоне на протяжении нескольких посещений врача или АД повышено по амбулаторным критериям и остается повышенным, несмотря на внедрение изменений в образ жизни на протяжении достаточного отрезка времени.
Еще одним достижением последних лет следует признать уточнение целевых уровней АД, которые рекомендуется достичь при назначении медикаментозной терапии.
Эволюцию представлений о целевых уровнях АД можно проследить по Европейским рекомендациям. В 2007 г. предлагались два разных целевых значения АД, а именно <140/90 мм рт.ст. для больных АГ из группы низкого и среднего риска и <130/80 мм рт.ст. для больных АГ из группы высокого риска (с СД, ССЗ, цереброваскулярными и почечными заболеваниями) [4]. В пересмотре рекомендаций ESH/ESC в 2009 г. уже указывалось, что прежние рекомендации по снижению АД до <130/80 мм рт.ст. у больных СД или у пациентов с анамнезом ССЗ и почечных заболеваний не подтверждаются результатами доказательных рандомизированных исследований [5]. В настоящее время целевым уровнем АД по систолическому артериальному давлению (САД) считается уровень <140 мм рт.ст. Такой уровень рекомендуется больным с низким и средним риском развития ССО, больным с СД, ХБП, ССЗ. Небольшие отличия есть только в подходе к пациентам пожилого и старческого возраста. Больным АГ пожилого и старческого возраста моложе 80 лет с уровнем САД ≥160 мм рт.ст. рекомендуется снижение САД до 140—150 мм рт. ст. У лиц старше 80 лет с исходным САД ≥160 мм рт.ст. рекомендуется снижать САД до 140—150 мм рт.ст., при условии, что они находятся в удовлетворительном состоянии физического и психического здоровья. В качестве целевого уровня диастолического АД (ДАД) всегда рекомендуется <90 мм рт.ст., кроме больных СД, для которых рекомендуются целевые значения <85 мм рт.ст. При этом следует учитывать, что уровни ДАД от 80 до 85 мм рт.ст. безопасны и хорошо переносятся.
 Аналогичные изменения подходов к достижению целевых уровней АД можно обнаружить и в Американских рекомендациях. В Рекомендациях JNC 8 (версия 2014 г.) предлагается считать целевым уровень АД <140/90 мм рт.ст. для всех пациентов в возрасте моложе 60 лет [6]. Целевым для пациентов ≥60 лет предлагается считать уровень АД <150/90 мм рт.ст. Однако если у пациента в возрасте ≥60 лет имеется СД или ХБП, целевым для такого пациента должно быть АД <140/90 мм рт.ст. Следует отметить, что в предыдущих Американских рекомендациях JNC 7 (версия 2003 г.) целевое АД для всех пациентов было определено на уровне <140/90 мм рт.ст., но для пациентов с СД и заболеванием почек предлагалось снижать АД <130/80 мм рт.ст. [7]
Аналогичные изменения подходов к достижению целевых уровней АД можно обнаружить и в Американских рекомендациях. В Рекомендациях JNC 8 (версия 2014 г.) предлагается считать целевым уровень АД <140/90 мм рт.ст. для всех пациентов в возрасте моложе 60 лет [6]. Целевым для пациентов ≥60 лет предлагается считать уровень АД <150/90 мм рт.ст. Однако если у пациента в возрасте ≥60 лет имеется СД или ХБП, целевым для такого пациента должно быть АД <140/90 мм рт.ст. Следует отметить, что в предыдущих Американских рекомендациях JNC 7 (версия 2003 г.) целевое АД для всех пациентов было определено на уровне <140/90 мм рт.ст., но для пациентов с СД и заболеванием почек предлагалось снижать АД <130/80 мм рт.ст. [7]
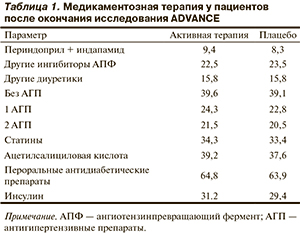
Как видно, наиболее значительному пересмотру во всех рекомендациях были подвергнуты целевые уровни АД при лечении пациентов с АГ высокого риска, особенно пациентов с СД. Эти изменения во многом связаны с результатами таких исследований, как UKPDS (United Kingdom Prospective Diabetes Study), ADVANCE (Action in Diabetes and Vascular Disease: Preterax and Diamicron Modified Release Controlled Evaluation) и ACCORD (Action to Control Cardiovascular Risk in Diabetes) [8—10]. В исследованиях UKPDS и ADVANCE убедительно показано, что снижение АД у больных СД сопровождается заметным уменьшением числа ССО (рис. 1).
Наиболее клинически значимые результаты получены в исследовании ADVANCE. Первичная конечная точка исследования, в котором участвовали 11 140 пациентов, включала макрососудистые осложнения (нефатальный инсульт, нефатальный инфаркт или смерть в результате любого ССО, включая внезапную смерть) и микрососудистые осложнения (впервые выявленные или прогрессирующие нефропатия или диабетическое поражение глаз). Было установлено, что при интенсивном лечении больных СД периндоприлом в комбинации с индапамидом удается снизить частоту развития всех макро- и микрососудистых осложнений на 9% (р=0,04), всех случаев смерти на 14% (р=0,025), а сердечно-сосудистую смертность – на 18% (р=0,027) [9]. В последующем в исследовании ACCORD не удалось выявить значительное уменьшение частоты развития основных ССО у больных СД при снижении САД до среднего уровня 119 мм рт.ст. по сравнению с таковой при среднем уровне САД 133 мм рт.ст. [10]. Таким образом, именно в исследовании ADVANCE получены оптимальные уровни АД при лечении пациентов с СД из группы высокого риска.
 В последние годы окончательно сформулировано положение о целесообразности начала лечения больных из группы высокого риска или с очень высоким исходным АД с комбинации антигипертензивных препаратов (АГП), а также предложены предпочтительные комбинации. Так, в открытом наблюдательном исследовании в течение 6 лет были проанализированы показатели смертности и заболеваемости у пациентов, участвовавших в исследовании Syst-Eur (Systolic Hypertension in Europe) [11]. Было показано, что комбинированная терапия по сравнению с монотерапией позволила снизить частоту развития всех ССО на 51% (р=0,0035) и даже общую смертность на 32% (р=0,023). Что касается предпочтительных комбинаций АГП, то во всех рекомендательных документах наиболее рациональными комбинациями признаются комбинации блокаторов ренин-ангиотензин-альдостероновой системы (РААС), а именно ингибиторов ангиотензинпревращающего фермента (АПФ) или блокатора рецепторов ангиотензина (БРА) с тиазидным диуретиком (ТД) или блокатором кальциевых каналов.
В последние годы окончательно сформулировано положение о целесообразности начала лечения больных из группы высокого риска или с очень высоким исходным АД с комбинации антигипертензивных препаратов (АГП), а также предложены предпочтительные комбинации. Так, в открытом наблюдательном исследовании в течение 6 лет были проанализированы показатели смертности и заболеваемости у пациентов, участвовавших в исследовании Syst-Eur (Systolic Hypertension in Europe) [11]. Было показано, что комбинированная терапия по сравнению с монотерапией позволила снизить частоту развития всех ССО на 51% (р=0,0035) и даже общую смертность на 32% (р=0,023). Что касается предпочтительных комбинаций АГП, то во всех рекомендательных документах наиболее рациональными комбинациями признаются комбинации блокаторов ренин-ангиотензин-альдостероновой системы (РААС), а именно ингибиторов ангиотензинпревращающего фермента (АПФ) или блокатора рецепторов ангиотензина (БРА) с тиазидным диуретиком (ТД) или блокатором кальциевых каналов.
Таким образом, в настоящее время не вызывает сомнения, что адекватной терапией АГ у пациентов из группы высокого риска, прежде всего пациентов с СД 2-го типа, является комбинированная терапия блокатором РААС в сочетании с ТД или блокатором кальциевых каналов, применяемая с начала лечения. С помощью такой терапии достигается оптимальное АД <140/85 мм рт.ст., близкое к достигнутому в исследовании ADVANCE в группе пациентов, которые принимали комбинацию периндоприла и индапамида (АД 136/73 мм рт.ст.).
Однако целый ряд вопросов, относящихся к лечению пациентов с АГ и СД 2-го типа, до последнего времени оставались нерешенными. Так, представлял интерес ответ на вопрос, оказывает ли влияние раннее назначение адекватной медикаментозной терапии на отдаленный прогноз и сердечно-сосудистую заболеваемость и смертность через несколько лет наблюдения. Ответ на этот вопрос б...
140/90>140/90 мм>











