Фарматека №17 (230) / 2011
Лекарственные поражения печени
Кафедра терапии и профболезней ГОУ ВПО “Первый МГМУ им. И.М. Сеченова” Минздравсоцразвития РФ, Москва
Обсуждается проблема лекарственных поражений печени в результате токсического действия лекарственных препаратов, биологически активных добавок и средств нетрадиционной медицины. Раскрываются варианты лекарственного поражения печени, принципы диагностики, лечения и профилактики гепатотоксичности. Большое значение в предупреждении гепатотоксичности имеет настороженность врача, т. к. своевременная отмена препарата позволяет избегать более тяжелого поражения печени. Перспективно изучение профилактического эффекта некоторых препаратов, оказывающих благоприятное влияние на функцию печени, в частности S-аденозил-L-метионина (адеметионина), препаратов урсодеоксихолевой кислоты.
Лекарственные поражения являются одной из актуальных проблем современной медицины, что обусловлено в первую очередь лавинообразным ростом числа новых лекарственных препаратов, внедряемых в клиническую практику, широким и часто бесконтрольным использованием биологически активных добавок (БАДов) и средств нетрадиционной медицины.
Печень является основным барьером на пути фактически всех чужеродных веществ, попадающих в организм человека. Большинство лекарственных средств (ЛС) хорошо всасывается в желудочно-кишечном тракте и поступает в печень, где биотрансформируется в основном под действием различных изоферментов цитохрома Р450. Дополнительные этапы метаболизма предполагают связывание с глюкуронидом или сульфатом. Образующиеся гидрофильные метаболиты переносятся транспортными белками, находящимися на мембранах гепатоцитов, в плазму или желчь и выводятся через почки или желудочно-кишечный тракт. Изменения активности печеночных ферментов (наследственный полиморфизм генов, заболевания печени, индукция или ингибирование под действием других лекарств) могут приводить к повышению или снижению концентрации ЛС в плазме и, соответственно, к появлению нежелательных реакций или ухудшению эффективности.
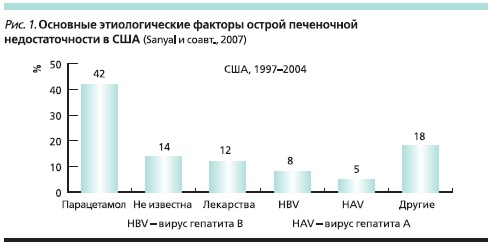
В свою очередь ЛС могут оказывать токсическое действие на печень. В частности, лекарственная гепатотоксичность (ЛГТ) является одной из основных причин острой печеночной недостаточности [1]. M. Russo и соавт. [2] проанализировали причины острой печеночной недостаточности в США (1990–2002), потребовавшей трансплантации печени. У 15 % больных наблюдалась ЛГТ, связанная с применением парацетамола (почти в половине случаев), а также изониазида, пропилтиоурацила, фенитоина и вальпроевой кислоты. В другом аналогичном исследовании в США лекарства были причиной острой печеночной недостаточности более чем в половине случаев, главным образом вследствие отравления парацетамолом (рис. 1).
Варианты лекарственного поражения печени
Около 1000 ЛС как хорошо изученных, так и новых могут вызывать гепатотоксические реакции [3]. Спектр ЛГТ включает практически все известные морфологические и клинические варианты поражений печени – от небольшого повышения активности аминотрансфераз до фульминантного гепатита и декомпенсированного цирроза печени [4]. В целом в результате приема лекарств наиболее тяжелые формы поражения печени (фульминантная печеночная недостаточность) наблюдаются в 0,0001–0,001 % случаев, но характеризуются высокой летальностью (до 70 %), умеренные или тяжелые формы – в 0,01–1 % случаев (летальность до 10 %), легкие – в 0,1–10,0 % (как правило, протекают бессимптомно). При этом в большинстве случаев (более 90 %) имеет место острое поражение печени, хронические формы встречаются значительно реже (менее чем в 10 %) [26]. Следует учитывать, что один препарат способен вызывать разные типы гепатотоксичности. Немногие ЛС оказывают дозозависимое гепатотоксическое действие, чаще встречаются идиосинкразические реакции, малопредсказуемые и возникающие с определенной задержкой (от 5 до 90 дней) после приема препарата. Подобные реакции чаще развиваются среди женщин (около 70 % случаев).
Классическим примером дозозависимой ЛГТ является действие парацетамола. Под влиянием изоферментов цитохрома Р450 он превращается в N-ацетил-р-бензохинонимин (NAPQI), который связывается с глутатионом. В терапевтических дозах парацетамол не оказывает токсического действия на печень, однако при приеме высоких доз препарата (более 15 г) запасы глутатиона в печени могут истощаться. В этом случае NAPQI более чем на 70–90 % связывается с макромолекулами гепатоцитов, вызывая их некроз и апоптоз. Гепатотоксичность парацетамола возрастает при одновременном приеме алкоголя и лекарственных препаратов, метаболизирующихся с помощью ферментов системы цитохрома Р450 (например, фенитоина, рифампицина и др.). Определенная дозозависимость гепатотоксичности свойственна и некоторым другим лекарственным веществам, в т. ч. амиодарону (стеатогепатит), циклофосфамиду (некроз гепатоцитов), циклоспорину (холестаз), метотрексату (некроз гепатоцитов, фиброгенез), ниацину (ишемический некроз), оральным контрацептивам (аденомы печени) [5].
Большинство ЛС в терапевтических дозах сравнительно редко вызывают поражение печени. Частота идиосинкразических реакций составляет от 1 : 1000 до 1 : 100 тыс. [5]. Выделяют различные механизмы развития поражения печени.
Лекарственные вещества являются сравнительно небольшими молекулами и обычно не вызывают иммунного ответа. Однако они могут связываться с ферментами, а образующиеся комплексы мигрируют на поверхность гепатоцита и индуцируют образование антител или цитотоксические Т-клеточные реакции (рис. 2) [6, 7]. Вторичный цитокиновый ответ вызывает воспаление и дополнительную гепатотоксичность, опосредованную нейтрофилами, которые выделяют протеазы и реактивные кислородные радикалы [8]. Иммуноопосредованное повреждение печени сопро...












