Акушерство и Гинекология №3 / 2021
Международный и российский опыт мониторирования критических акушерских состояний
1) Министерство здравоохранения Российской Федерации, Москва, Россия;
2) ФГБУ «Национальный медицинский исследовательский центр акушерства, гинекологии и перинатологии имени академика В.И. Кулакова» Минздрава России, Москва, Россия
Материнская смертность является интегральным популяционным показателем, характеризующим уровень развития не только акушерско-гинекологической службы, но и всей системы здравоохранения в целом. В последнее время в развитых странах с низкой материнской смертностью Всемирная организация здравоохранения (ВОЗ) рекомендует больше внимания уделять анализу случаев near-miss в акушерстве. В обзоре представлены методологические основы по менеджменту учета случаев near-miss ВОЗ, а также особенности учета в Бразилии, Соединенных Штатах Америки, Новой Зеландии, Канаде, Европе, Китае и Российской Федерации. Основными отличиями созданной в Российской Федерации системы являются: а) охват системой регистрации случаев критических акушерских состояний (КАС) во всех медицинских организациях всех субъектов страны в режиме реального времени; б) учет в едином регистре случаев КАС и материнской смерти; в) организация круглосуточного мониторинга крупнейшим национальным акушерско-гинекологическим учреждением; г) возможность незамедлительной консультативной помощи всем пациенткам с КАС от ведущих специалистов страны в сфере акушерства, гинекологии и анестезиологии посредством телемедицинских технологий.
Заключение. В Российской Федерации создана уникальная система учета и мониторинга критических акушерских состояний.
Материнская смертность по-прежнему является важным популяционным показателем, характеризующим уровень развития не только акушерско-гинекологической службы, но и всей системы здравоохранения в целом [1]. Необходимым элементом для понимания непосредственных причин смерти и разработки основанных на фактических данных программных мероприятий по профилактике материнской смертности может стать корректный учет каждого случая смерти среди матерей.
Всемирной организацией здравоохранения (ВОЗ)предложено несколько подходов к изучению причин и факторов риска материнской смерти, в том числе конфиденциальное расследование материнских смертей на национальном уровне. Однако в последнее время в развитых странах с низкой материнской смертностью ВОЗ рекомендует больше внимания уделять анализу критических акушерских состояний [2].
Дефиниции
Материнская смерть – это смерть женщины, наступившая в период беременности независимо от ее продолжительности и локализации или в течение 42 дней после ее окончания от какой-либо причины, связанной с беременностью, отягощенной ею или ее ведением, но не от несчастного случая или случайно возникшей причины [3].
Критические акушерские состояния (КАС) – заболевания, синдромы и симптомы, требующие проведения мероприятий по реанимации и интенсивной терапии женщин в период беременности и в течение 42 дней после ее окончания [4].
ВОЗ рекомендует использовать термин «maternal near-miss» [5].
В США и Канаде чаще используется термин «severe maternal morbidity» – тяжелая материнская заболеваемость [6].
Подходы к определению и мониторингу КАС в мире значительно различаются не только в различных странах, но и в пределах одной страны и даже на уровне медицинских организаций одного города.
Далее мы рассмотрим основные подходы к определению и мониторингу КАС в различных странах.
Всемирная организация здравоохранения (ВОЗ)
В 2009 г. ВОЗ определила случай near-miss как «женщина, которая была в состоянии, близком к смерти, ввиду осложнений, случившихся во время беременности, родов или в течение 42 дней после завершения беременности, но выжила» [7]. В практическом смысле, это случай выживания женщины при жизнеугрожающих состояниях [5].
Критерии жизнеугрожающих состояний в акушерстве, согласно ВОЗ, представлены в таблице.
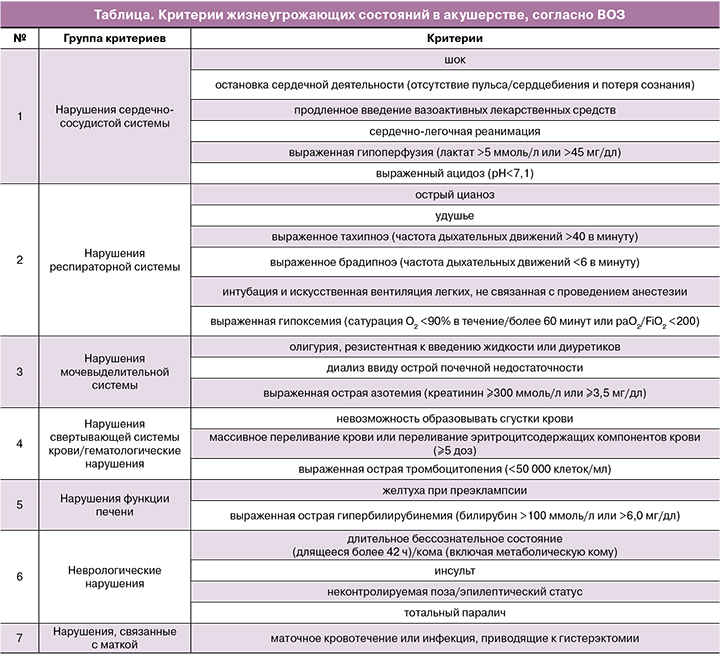
ВОЗ рекомендует создание локальных протоколов на основе данного перечня, учитывающих региональные особенности. Для стандартизации подходов к оценке КАС не рекомендуется добавлять новые позиции в критерии жизнеугрожающих состояний. В целом предполагается, что при использовании данных критериев частота случаев near-miss будет на уровне 7,5 (от 3 до 15) на 1000 родов в стационаре [5]. Прогнозируемое количество КАС при использовании методики и критериев ВОЗ в Российской Федерации составит около 11 000 случаев в год.
В 2011–2018 гг. в странах Африки и Азии было проведено большое количество исследований, связанных с изучением тяжелой материнской заболеваемости. В большинстве из них использовались критерии ВОЗ. Частота случаев near-miss в исследованиях колебалась от 4,3 (Ливан) до 198 (Нигерия) на 1000 родившихся живыми. Ведущей причиной включения в случай КАС в каждом исследовании являлись акушерские кровотечения [8].
В 2016 г. Европейское региональное бюро ВОЗ опубликовало руководство по анализу КАС. В документе описаны процессы внедрения регулярных аудитов КАС на межнациональном уровне, в рамках страны и в пределах медицинской организации. Основной целью аудитов является повышение качества оказания медицинской помощи для охраны здоровья матери и новорожденного. Аудиты согласно технологии ВОЗ по оценке КАС были проведены в 13 странах Евразии [9].
Бразилия
В 2012 г. в Бразилии было завершено проспективное наблюдение за случаями материнской смерти и near-miss. В исследовании участвовали 27 акушерских стационаров. Для включения в случай near-miss использовались критерии ВОЗ. В течение года под наблюдением находились 82 388 женщин, родились живыми 82 144 ребенка. Всего было выявлено 770 случаев near-miss (9,3 на 1000 родившихся живыми) и зафиксировано 140 материнских смертей. Отношение материнской смерти к случаям near-miss составило 1:5,5 [10].
США
В последние 35 лет в США произошел значительный рост материнской смертности: с 7,2 в 1986 г. [11] до 17,4 на 100 000 родившихся в 2018 г. (в США учитываются случаи в том числе поздней материнской смерти) [12]. Центры по контролю и профилактике заболеваний (CDC) и Американский колледж акушеров и гинекологов (ACOG) в 2012 г. начали мониторинг тяжелой материнской заболеваемости, определив список из 25 показателей [13]. В 2015 г. список был сокращен до 21 показателя [14]: острый инфаркт миокарда; аневризма; остра...












