Фарматека №5 / 2020
Место небулайзерной терапии в клинической практике
1) Уральский государственный медицинский университет, Екатеринбург, Россия;
2) Уральский научно-исследовательский институт фтизиопульмонологии, Екатеринбург, Россия
В статье представлен обзор отечественной и зарубежной литературы, посвященной возможностям небулайзерной терапии в лечении пациентов с различными заболеваниями бронхолегочной системы. Небулайзерная терапия является одним из важных элементов лечения основной массы заболеваний респираторной системы. В статье рассматриваются реальные возможности применения небулайзеров в лечении пациентов с заболеваниями бронхолегочной системы. Дана краткая характеристика ведения больных с обострениями хронических бронхолегочных заболеваний, таких как хроническая обструктивная болезнь легких и бронхиальная астма; пациентов, нуждающихся в ингаляционной антибактериальной и муколитической терапии, а также рассмотрено использование небулайзеров при ведении хронических обструктивных заболеваний легких в период ремиссии.
Введение
Пульмонология как раздел клинической медицины уникальна используемыми в ней средствами доставки лекарственных препаратов. Существует огромное разнообразие различных типов ингаляторов, каждый из которых обладает как рядом преимуществ, так и рядом недостатков, и клиническому специалисту, взвешивая «за» и «против», приходится постоянно выбирать наиболее подходящее средство доставки для конкретного пациента.
Небулайзер – устройство, которое позволяет превращать жидкое лекарственное вещество в аэрозоль, предназначенный для использования в клинической практике. Сфера применения небулайзеров достаточно широка. Мы постараемся указать на наиболее существенные преимущества небулайзера как средства доставки, имеющие наибольшее значение для клинической практики.
Главным условием эффективности проводимой аэрозольной терапии с использованием небулайзеров является правильный выбор устройства. Основные требования к ком-прессорным небулайзерам изложены в Европейском стандарте по небулайзерной терапии «prEN 13544-1» (2001) [1]:
- 50% и более генерируемых частиц аэрозоля должны иметь размер менее 5 мкм (т.н. респирабельная фракция);
- остаточный объем лекарственного вещества после ингаляции – не более 1,0 мл;
- время ингаляции – не более 15 минут при объеме раствора 5,0 мл;
- рекомендуемый поток – не более 10 л/мин, давление – 2–7 бар;
- производительность – не менее 0,2 мл/мин;
- максимальную эффективность терапии обеспечивают небулайзеры, активируемые вдохом пациента (в таких небулайзерах на пике вдоха пациента при скорости инспираторного потока 30–100 л/мин доля частиц с аэродинамическим размером менее 5 мкм достигает более 80%) и снабженные прерывателем потока в фазе выдоха пациента;
- небулайзер должен быть протестирован на основе использования метода низкопоточной каскадной импакции – самого точного метода исследования аэродинамических частиц аэрозоля.
Все модели небулайзеров OMRON (Япония) соответствуют требованиям Европейского стандарта по небулайзерной терапии «prEN 13544-1» (2001), представляют собой универсальные аппараты для применения в пульмонологии и клинически апробированы с целым перечнем лекарственных препаратов, рекомендованных для небулайзерной терапии, в который входят:
- бронхолитики;
- муколитики;
- антибактериальные средства;
- ингаляционные кортикостероиды;
- противокашлевые средства.
Соответствие стандарту по небулайзерной терапии дает возможность доставки большей дозы препарата и получения эффекта за более короткий промежуток времени, применения широкого спектра лекарственных средств и их комбинаций (возможность одновременного применения двух и более лекарственных препаратов), обеспечивая простую технику проведения ингаляций, в т.ч. в домашних условиях.
Небулайзер и его преимущества перед иными средствами доставки
К двум наиболее важным преимуществам небулайзеров как средства доставки относятся независимость успешности ингаляции от пикового инспираторного потока (ПИП), раз-виваемого пациентом, и отсутствие необходимости правильного выполнения дыхательного маневра.
ПИП представляет собой максимальное значение скоростного потока, достигаемое во время маневра вдоха. Его величина зависит главным образом от силы дыхательных мышц, которая зачастую бывает ослабленной у лиц с хронической обструктивной болезнью легких (ХОБЛ) в результате гиперинфляции, гипоксемии и истощения мышечной ткани [1]. В то же время ПИП – один из наиболее важных критериев, по которым можно оценивать прогностическую эффективность используемых пациентом ингаляторов. Известно, что для успешного дыхательного маневра и получения лечебной депозиции лекарственного вещества в легких для таких ингаляторов, как дозированные порошковые ингаляторы (ДПИ), требуется инспираторный поток более 30 л/мин. Преимущества и недостатки средств доставки ингаляционной терапии представлены в табл. 1 [2].
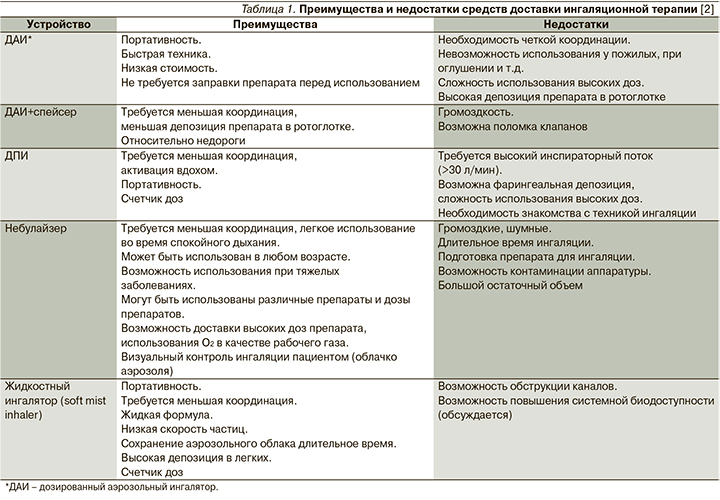
Более того, помимо абсолютного значения ПИП требуется принимать во внимание такой фактор, как внутреннее сопротивление устройства. Оно представляет собой силу, которую необходимо преодолеть пациенту для создания адекватного дыхательного маневра при работе с ингалятором. При выборе ингалятора клиницисту необходимо соотносить ПИП пациента и внутреннее сопротивление устройства, поскольку правило «чем меньше сопротивление, тем лучше» в данном случае не работает. При маневре с ингалятором, обладающим низким внутренним сопротивлением, инспираторный поток может достигать более высоких значений, чем необходимо для эффективного его распределения в периферических дыхательных путях, и в таком случае будет наблюдаться осаждение большей части лекарственного вещества на задней стенке ротоглотки [3]. Небулайзеры представляют собой устройства, при использовании которых ПИП пациента не играет абсолютно никакого значения, что отображено в табл. 1 [2].
Правильность выполнения дыхательного маневра – одна из наиб...












